Científica Dental septiembre-octubre-noviembre-diciembre 2025
Artículo original
Anitua E.
Rehabilitación unitaria con implantes extracortos estrechos (3–3,5 mm de diámetro, 6,5 mm de longitud): estudio prospectivo.
Cient. Dent. 2025; 22; 3; 86-91.
Rehabilitación unitaria con implantes extracortos estrechos (3–3,5 mm de diámetro, 6,5 mm de longitud): estudio prospectivo
Introducción: Los implantes extracortos y estrechos (diámetros 3-3,5 mm y longitud 6,5 mm) son una alternativa terapéutica interesante que evita injertos extensos, aunque se plantean dudas sobre su comportamiento en rehabilitaciones unitarias, especialmente en términos de carga funcional y pérdida ósea.
Métodos: Estudio prospectivo en 21 pacientes con implantes unitarios en molares/premolares de maxilar o mandíbula, seguidos durante tres años. Se recogieron datos clínicos y radiográficos cada seis meses. Se evaluaron: supervivencia implantaria, pérdida ósea marginal, presencia de mucositis o periimplantitis y complicaciones protésicas.
Resultados: Todos los implantes sobrevivieron (100%); la pérdida ósea marginal media fue de 0,32 ± 0,60 mm al año, 0,38-0,64 mm al segundo año y 0,40-0,69 mm al tercero. No se registraron signos de periimplantitis ni mucositis, ni fallos prostéticos durante el seguimiento.
Conclusiones: En este trabajo, los implantes extracortos y estrechos demostraron ser previsibles en rehabilitaciones unitarias en zonas posteriores con atrofia mixta, mostrando resultados clínicos y radiográficos favorables a tres años y evitando técnicas regenerativas más invasivas.
Palabras clave: Implantes extracortos; Implantes estrechos; Rehabilitación unitaria; Pérdida ósea marginal; Atrofia maxilar
Single-tooth rehabilitation with extra-short narrow implants (3–3.5 mm diameter, 6.5 mm length): a prospective study
Abstract
Introduction: Extra-short narrow implants (diameters 3-3.5 mm; length 6.5 mm) are an attractive alternative avoiding extensive grafting, though concerns remain about their performance in single-tooth restorations in terms of functional loading and marginal bone loss.
Methods: Prospective study of 21 patients with single implants in premolar/molar positions of maxilla or mandible, followed for three years. Clinical and radiographic evaluations were performed every six months. Outcomes assessed: implant survival, marginal bone loss, mucositis/peri-implantitis, and prosthetic complications.
Results: Implant survival was 100%. Mean marginal bone loss was 0.32 ± 0.60 mm at one year; 0.38-0.64 mm at year two; and 0.40-0.69 mm at year three. No peri-implantitis, mucositis, or prosthetic failures were recorded during follow-up.
Conclusions: Extra-short narrow implants proved to be a predictable option for single-tooth rehabilitation in posterior sites with mixed atrophy, showing favorable three-year clinical and radiographic outcomes while avoiding more invasive regenerative procedures.
Keywords: Extra-short implants; Narrow implants; Single-tooth rehabilitation; Marginal bone loss; Maxillary atrophy.
Los implantes dentales han experimentado una evolución constante desde las primeras publicaciones de Brånemark en la década de 1960, cuando se introdujo el concepto de osteointegración como base de la implantología moderna1. En las últimas décadas, se han producido avances significativos tanto en el diseño como en las características de la superficie implantaria, con el objetivo de mejorar la osteointegración y ampliar las indicaciones clínicas. La modificación de la macro y microtopografía de los implantes, la incorporación de superficies tratadas mediante grabado ácido o arenado, así como el desarrollo de conexiones internas más estables, han permitido aumentar la predictibilidad y reducir los tiempos de carga2-4.
Otro de los grandes avances ha sido la diversificación en longitudes y diámetros, lo que ha posibilitado la colocación de implantes en situaciones anatómicas complejas, evitando en muchos casos la necesidad de recurrir a técnicas regenerativas extensas5. En este contexto, los implantes estrechos (hasta 3,5 mm de diámetro) han surgido como una alternativa eficaz para el manejo de atrofias horizontales, donde la anchura ósea disponible es insuficiente para implantes convencionales6-7. Estos implantes no solo reducen la morbilidad al evitar injertos óseos, sino que también permiten protocolos menos invasivos, disminuyendo el tiempo quirúrgico y el riesgo de complicaciones8.
Por otro lado, las atrofias mixtas, que combinan deficiencias horizontales y verticales, plantean un reto adicional en la práctica clínica. En estos escenarios, la utilización de implantes tanto estrechos como cortos ha demostrado ser una opción viable, siempre que se respeten protocolos quirúrgicos estrictos y se logre una adecuada estabilidad primaria9. Sin embargo, el menor diámetro y la limitada longitud de estos implantes condicionan una superficie reducida de contacto hueso-implante, lo que ha generado históricamente dudas sobre su capacidad de soportar cargas funcionales, especialmente en rehabilitaciones unitarias sometidas a mayores fuerzas oclusales10-11.
Pese a estas limitaciones teóricas, estudios clínicos recientes han mostrado resultados alentadores. La tasa de supervivencia de los implantes estrechos y extracortos se aproxima a la de los implantes convencionales cuando se utilizan en condiciones clínicas adecuadas, incluso en rehabilitaciones unitarias en sectores posteriores12-14. Esto ha favorecido que su uso se expanda como una herramienta terapéutica fiable en casos de atrofia alveolar, ofreciendo a los pacientes tratamientos menos invasivos y altamente predecibles.
En el siguiente trabajo, mostramos una serie de casos clínicos donde se han colocado implantes de 6,5 mm de longitud y diámetros de entre 3 y 3,5 mm y rehabilitado de forma unitaria en sectores posteriores tanto de maxilar como de mandíbula (zona premolar y molar), analizándose su comportamiento durante el tiempo de seguimiento.
Se recolectaron datos de forma prospectiva de pacientes rehabilitados de forma unitaria en posiciones de premolares y molares, tanto en maxilar como en mandíbula, durante el período comprendido entre junio de 2020 y junio de 2021. Los pacientes fueron seguidos desde el momento de colocación de los implantes hasta tres años después de la carga. La recolección de los datos fue realizada por dos examinadores independientes (diferentes de los que realizan la fase protésica o quirúrgica). Todos los datos fueron insertados en una base de datos que fue manejada informáticamente para la realización de la estadística posteriormente realizada.
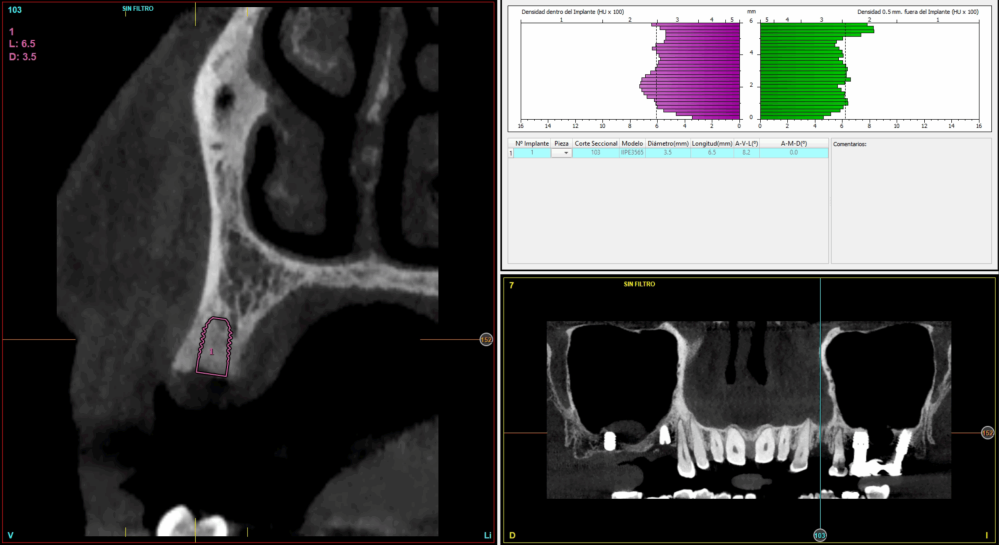
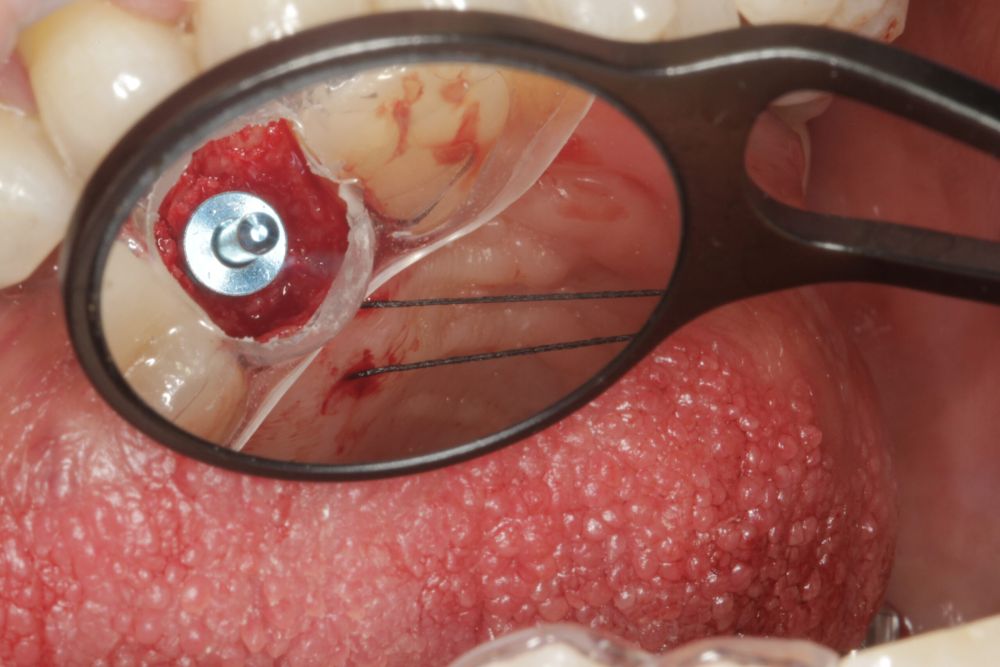
Todas las cirugías fueron realizadas por un único cirujano bajo anestesia local, tras un diagnóstico previo del lecho óseo mediante tomografía volumétrica (CBCT) procesada con un software específico de planificación implantológica (BTI-Scan III). La preparación del lecho implantario se llevó a cabo siguiendo la técnica de fresado biológico a bajas revoluciones descrita por Anitua y cols.19.
Como profilaxis antibiótica, todos los pacientes recibieron amoxicilina 1 g por vía oral una hora antes de la cirugía. Posteriormente, se prescribió tratamiento analgésico con paracetamol hasta la resolución de los síntomas.
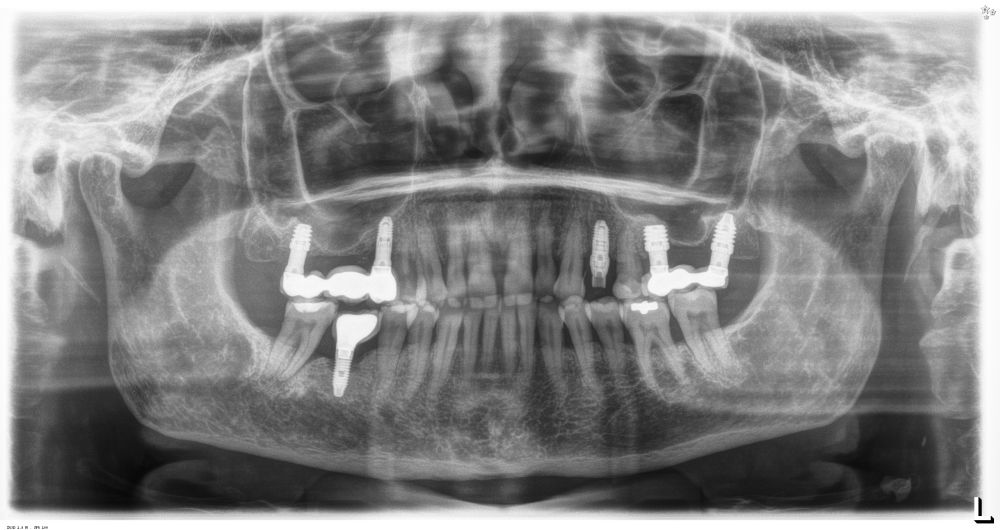
Los pacientes acudieron cada 6 meses a la realización de radiografías panorámicas y periapicales de control y sobre estas radiografías y se realizaron las mediciones necesarias para comprobar la estabilidad y pérdida ósea crestal de los implantes. Una vez obtenida la radiografía en formato digital fue calibrada mediante un software específico (Sidexis measure y Digora) a través de una longitud conocida en la radiografía como es el implante dental. Una vez introducimos la medida de calibración, el programa informático realizó un cálculo basado en esta medida para eliminar la magnificación, pudiendo realizar mediciones lineales exentas de este error. La pérdida ósea marginal se definió como la distancia entre el hombro del implante y el primer punto de contacto óseo visible sobre su superficie. En estas visitas se realiza además sondaje de los implantes y se anotaron los posibles signos y síntomas de periimplantitis o mucositis (sangrado espontáneo, al sondaje, inflamación o supuración).
Aspectos éticos:
El estudio se desarrolló conforme a los principios éticos de la Declaración de Helsinki (última actualización) y a las normativas nacionales de investigación biomédica. El protocolo fue aprobado por el Comité Ético de Investigación de la Fundación Instituto Eduardo Anitua (FIBEA), con el código FIBEA-03-ER-24-Tipo Implante.
Análisis estadístico
La principal variable estudiada fue la supervivencia de los implantes y como variables secundarias se han estudiado, la estabilidad del hueso crestal y la existencia de patología periimplantaria (mucositis y/o periimplantitis), así como la aparición de complicaciones protésicas. El paciente se consideró unidad de medida para las variables demográficas (edad, sexo, antecedentes médicos), mientras que el implante fue la unidad de medida para los parámetros relacionados con su evolución (pérdida ósea crestal, supervivencia).
Se aplicó la prueba de Shapiro-Wilk para determinar la normalidad de la distribución de los datos. Las variables cualitativas se describieron mediante análisis de frecuencias, mientras que las cuantitativas se expresaron como media y desviación estándar. La supervivencia de los implantes se calculó con el método de Kaplan-Meier. Todos los análisis se realizaron utilizando SPSS v15.0 (SPSS Inc., Chicago, IL, USA), estableciéndose un nivel de significación estadística del 5% (p < 0,05).
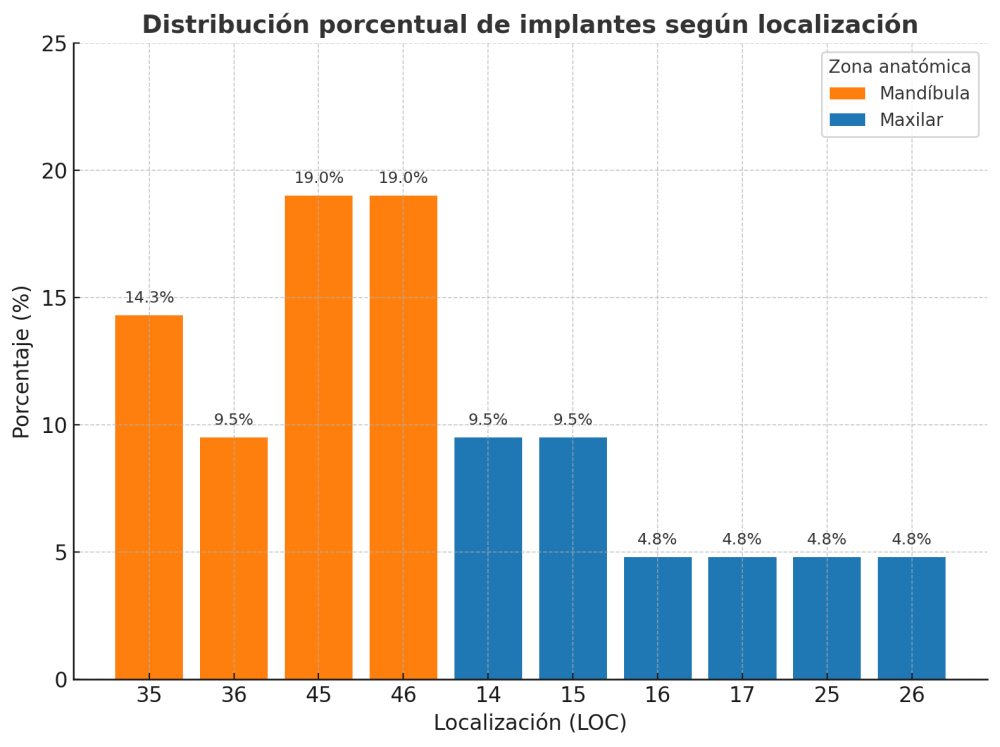
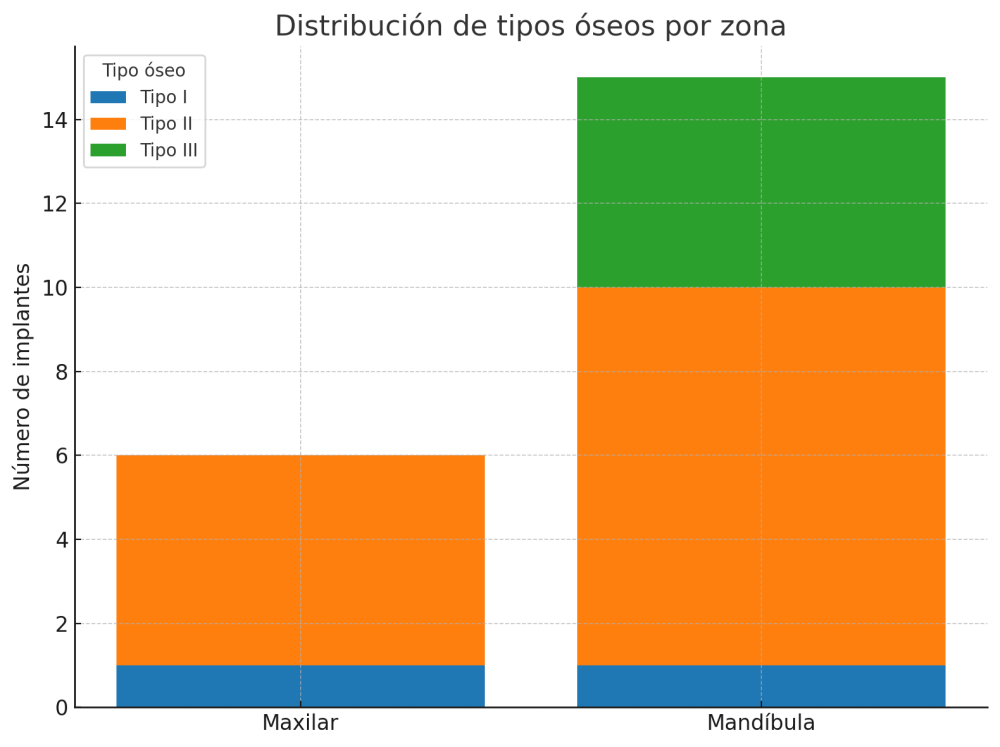
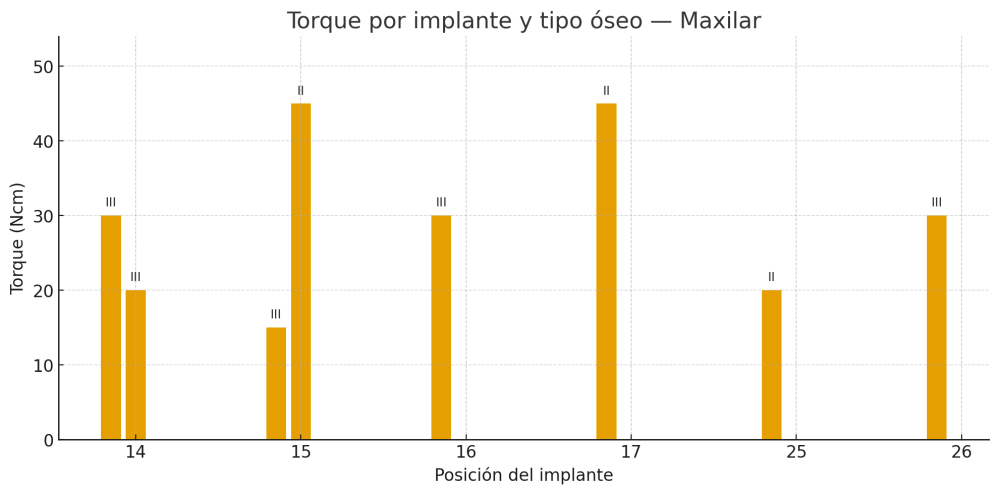
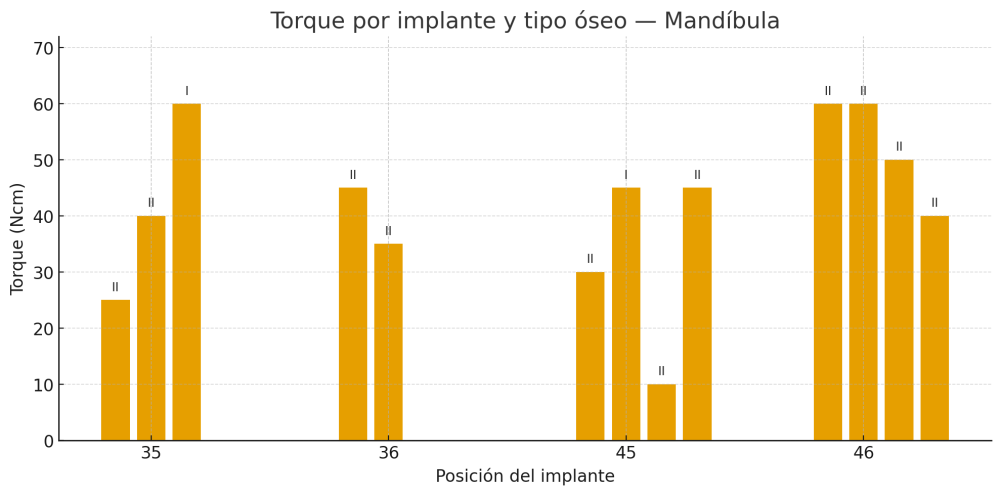
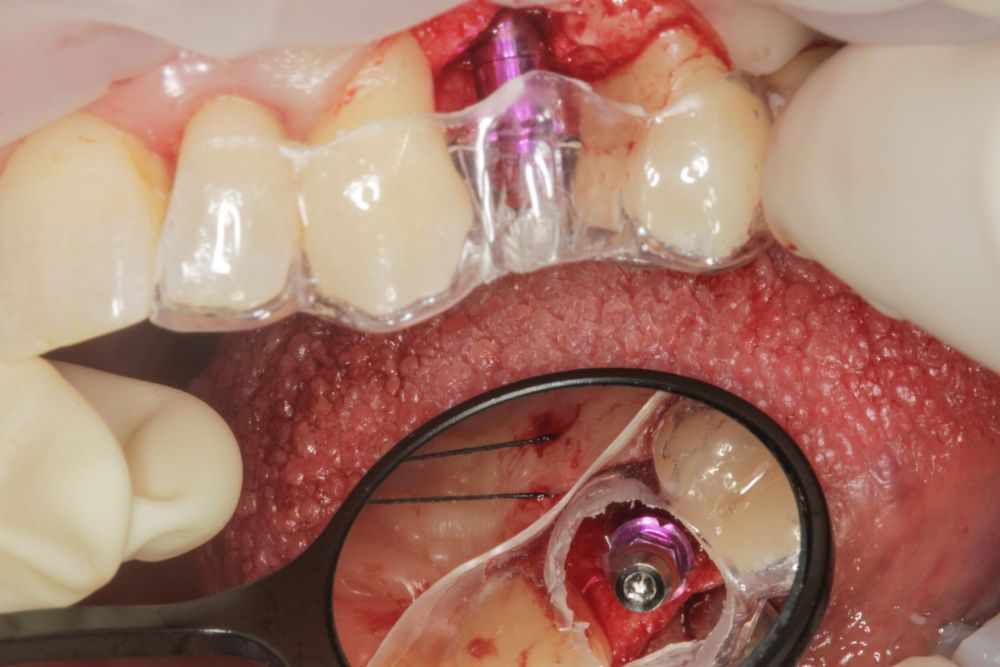
Fueron reclutados 21 pacientes en los que se colocaron 21 implantes que reunían los criterios de inclusión anteriormente descritos. Todos los implantes fueron de una longitud de 6,5 mm y el diámetro osciló entre los 3,50 mm el más frecuente con un 66,7% del total, hasta 3 mm en el 14,3%, siendo el restante 19% de diámetro de 3,3 mm. En cuanto a la disposición de los implantes, el 61,8% se situaron en la mandíbula siendo la posición más frecuente en localización de 45 y 46 con un 19% para cada localización. El 38,2% restante se situaron en el maxilar superior, siendo la localización más frecuente en las posiciones de 14 y 15 con un 9,5% cada una de ellas. El resto de las localizaciones se muestran en la Figura 1. El tipo óseo de los implantes insertados fue tipo II en el 66,7% de los casos, de tipo III en el 23,8% y de tipo I en el 9,5%. Si lo distribuimos por regiones anatómicas el más frecuente para el maxilar fue el tipo II (60%) y para la mandíbula también (54,5%). La distribución de los tipos óseos en función de la región se muestra en la Figura 2. El torque medio de inserción de los implantes fue de 37,14 Ncm (+/- 14,54). Los torques en función del tipo óseo y la localización anatómica se muestran en las Figuras 3 y 4. En 11 de los pacientes se llevó a cabo una carga inmediata, y en el resto una diferida.
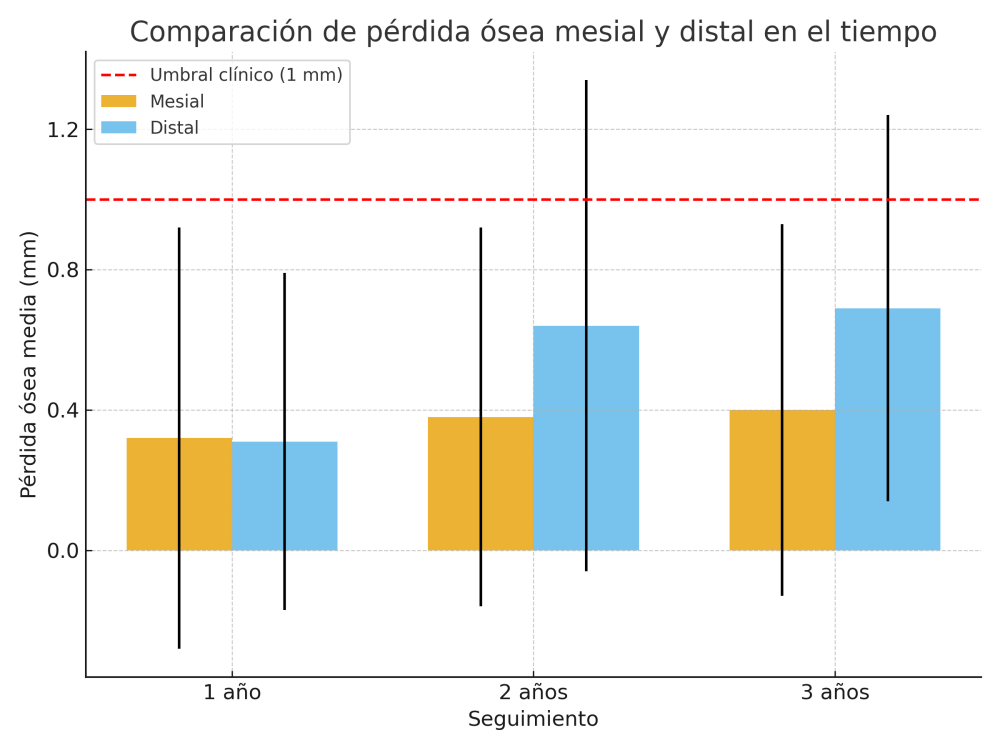
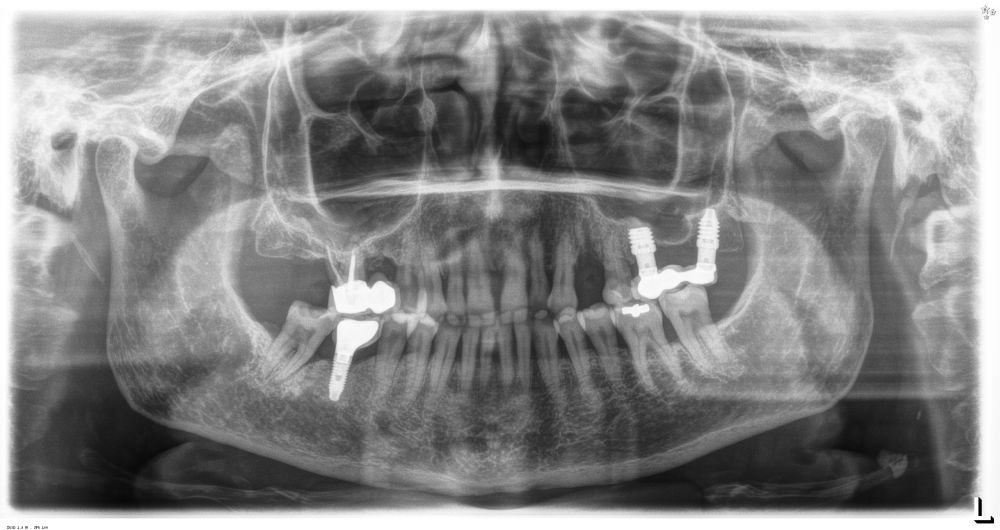
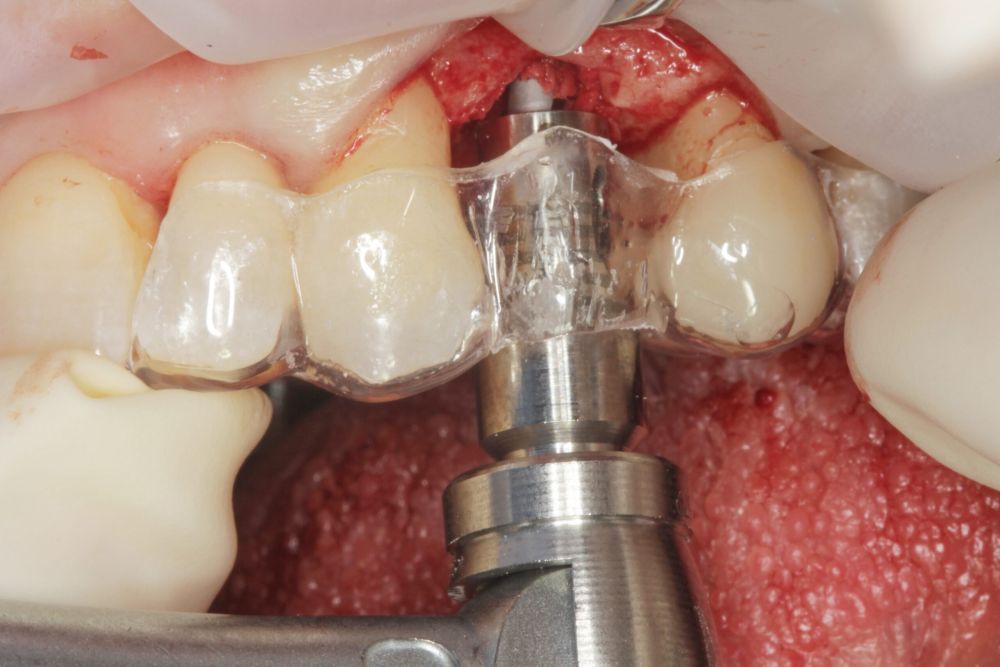
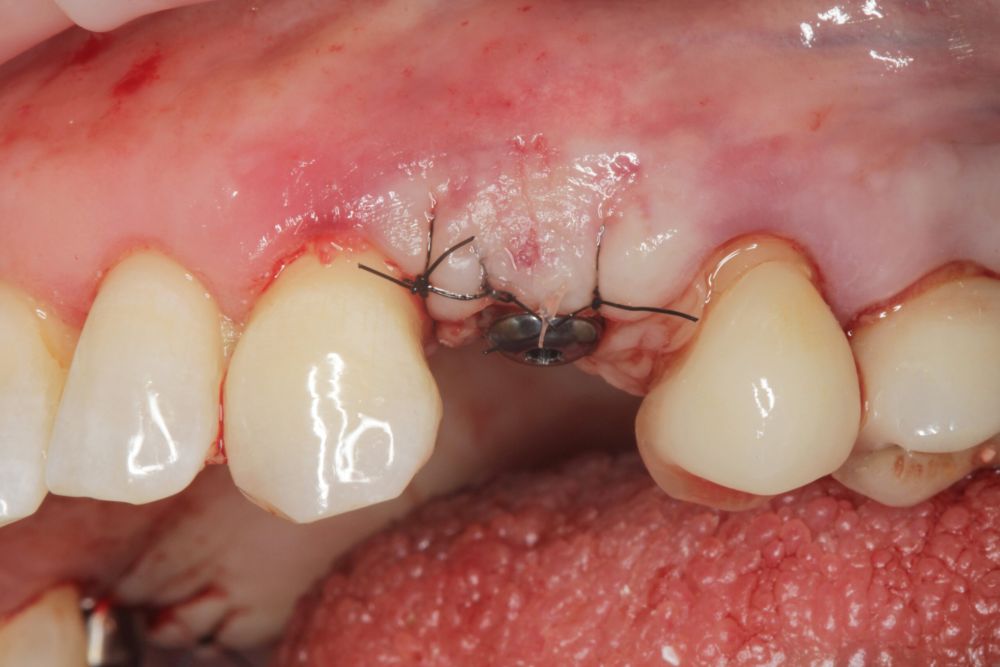
En cuanto a la rehabilitación protésica, en todos los casos se utilizó una prótesis atornillada con transepitelial para prótesis unitaria. La supervivencia de las prótesis fue del 100%, sin encontrarse fracaso en ninguna de ellas al igual que los implantes, con un tiempo de seguimiento de tres años. Durante el primer año, en las visitas de control, ninguno de los implantes mostró sangrado al sondaje ni inflamación de los tejidos periimplantarios. La media de la pérdida ósea en este punto fue de 0,32 mm (+/- 0,60) y la media de la pérdida ósea distal de 0,31 (+/- 0,48). A los dos años, no se registraron tampoco signos inflamatorios en ninguno de los implantes y la pérdida ósea mesial del conjunto fue de media de 0,38 mm (+- 0,54) y la distal de 0,64 mm (+/- 0,70). En la última visita a los 3 años, los tejidos periimplantarios siguieron estables, sin signos de inflamación y la media de la pérdida ósea mesial fue de 0,40 mm (+/- 0,53) y la distal de 0,69 (+/- 0,55) (Figura 5). En las Figuras 6-12 se muestra uno de los casos incluidos en el estudio.
Los resultados de este estudio muestran una tasa de supervivencia del 100% para implantes extracortos y estrechos rehabilitados de forma unitaria tras un seguimiento de tres años. Estos hallazgos respaldan la evidencia creciente que avala el uso de implantes de reducida longitud y diámetro en situaciones de atrofia ósea, siempre que se cumplan protocolos quirúrgicos y protésicos rigurosos. Tradicionalmente, se ha considerado que los implantes con menor longitud y diámetro presentan un mayor riesgo de fracaso debido a la reducción en la superficie de contacto hueso-implante y a la potencial sobrecarga biomecánica, especialmente en rehabilitaciones unitarias. Sin embargo, estudios recientes han demostrado que, en condiciones controladas, los implantes cortos y estrechos pueden alcanzar tasas de éxito comparables a las de los implantes convencionales4,7-8,10-11. Además de la supervivencia del 100%, en nuestra serie, las pérdidas óseas marginales mesiales y distales permanecieron por debajo de 1 mm incluso a los tres años, lo que coincide con los criterios de éxito propuestos por Albrektsson y cols15. Caber resaltar también que, los valores progresivos observados (0,32 mm al primer año; 0,40 mm a los tres años) son inferiores a los reportados en otras series de implantes cortos y extracortos.14, 18-20 Un aspecto a destacar es también que la mayor parte de los implantes se insertaron en zonas posteriores mandibulares, una zona sometida a altas cargas masticatorias. A pesar de ello, la estabilidad ósea y protésica fue favorable, lo que concuerda con los hallazgos de Assaf y cols16, y Tolentino y cols17.
Estos datos de supervivencia y pérdida ósea podrían relacionarse con la estricta estandarización del protocolo quirúrgico, la utilización de fresado biológico a bajas revoluciones y el uso sistemático de prótesis atornilladas con transepitelial, lo que reduce el riesgo de microfiltración y facilita la estabilidad de los tejidos blandos21-24. La principal limitación de este estudio es el reducido tamaño muestral, lo que impide extraer conclusiones definitivas. Sin embargo, se trata de una de las pocas series que analiza específicamente el comportamiento de implantes extracortos y estrechos en rehabilitaciones unitarias, lo que aporta un valor clínico añadido frente a la mayoría de publicaciones centradas en prótesis parciales o completas.
En conjunto, nuestros resultados sugieren que los implantes extracortos y estrechos de 6,5 mm de longitud y 3–3,5 mm de diámetro representan una alternativa predecible en casos de atrofia mixta horizontal y vertical, evitando procedimientos regenerativos más invasivos y costosos. Futuras investigaciones con muestras más amplias y seguimiento a largo plazo son necesarias para confirmar la durabilidad de estos hallazgos.
Brånemark PI, Hansson BO, Adell R, et al. Osseointegrated implants in the treatment of the edentulous jaw: experience from a 10-year period. Scand J Plast Reconstr Surg Suppl. 1977;16:1-132.
Wennerberg A, Albrektsson T. Effects of titanium surface topography on bone integration: a systematic review. Clin Oral Implants Res. 2009;20 Suppl 4:172-184.
Buser D, Broggini N, Wieland M, et al. Enhanced bone apposition to a chemically modified SLA titanium surface. J Dent Res. 2004;83(7):529-533.
Al-Nawas B, Domagala P, Fragola G, et al. A prospective noninterventional study to evaluate survival and success of short implants. Clin Implant Dent Relat Res. 2019;21(5):637-645.
Esposito M, Felice P, Worthington HV. Interventions for replacing missing teeth: different types of dental implants. Cochrane Database Syst Rev. 2014;(7):CD003815.
Renouard F, Nisand D. Impact of implant length and diameter on survival rates. Clin Oral Implants Res. 2006;17 Suppl 2:35-51.
Schiegnitz E, Al-Nawas B. Narrow-diameter implants: a systematic review and meta-analysis. Clin Oral Implants Res. 2018;29 Suppl 16:21-40.
Klein MO, Schiegnitz E, Al-Nawas B. Systematic review on success of narrow-diameter dental implants. Int J Oral Maxillofac Implants. 2014;29 Suppl:43-54.
Felice P, Barausse C, Pistilli R, et al. Short implants as an alternative to vertical bone augmentation: a randomized clinical trial. Clin Implant Dent Relat Res. 2015;17(2):218-229.
Anitua E, Orive G. Short implants in maxillae and mandibles: a retrospective study with 1 to 8 years of follow-up. J Periodontol. 2010;81(6):819-826.
Pommer B, Mailath-Pokorny G, Haas R, et al. Extra-short (<7 mm) dental implants: a meta-analysis of survival and success rates. Clin Oral Implants Res. 2018;29 Suppl 16:8-20.
Nisand D, Renouard F. Short implant in limited bone volume. Periodontol 2000. 2014;66(1):72-96.
Rossi F, Lang NP, Ricci E, et al. Long-term follow-up of single crowns supported by short, moderately rough implants: a prospective 10-year cohort study. Clin Oral Implants Res. 2018;29(12):1212-1219.
Perelli M, Abundo R, Corrente G, Saccone C. Short (5 and 7 mm long) porous implants in the posterior atrophic mandible: a 5-year report of a prospective single-cohort study. Eur J Oral Implantol. 2011;4(4):363-368.
Albrektsson T, Zarb G, Worthington P, Eriksson AR. The long-term efficacy of currently used dental implants: a review and proposed criteria of success. Int J Oral Maxillofac Implants. 1986;1(1):11-25.
Assaf A, Saad M, Daas M, Abdallah J, Abdallah R. Use of narrow-diameter implants in the posterior jaw: a systematic review. Implant Dent. 2015;24(3):294-306.
Tolentino L, Sukekava F, Seabra M, Lima LA, Garcez-Filho J, Araújo MG. Success and survival rates of narrow-diameter implants made of titanium-zirconium alloy in the posterior region of the jaws: results from a 1-year follow-up. Clin Oral Implants Res. 2014;25(2):137-141.
Renouard F, Nisand D. Short implants in clinical practice: a review. Implant Dent. 2005;14(4):322-328.
Rossi F, Botticelli D, Cesaretti G, et al. Use of short implants (6 mm) in a single-tooth replacement: a 10-year follow-up prospective randomized controlled multicenter clinical study. Clin Oral Implants Res. 2012;23(11):1217-1221.
Perelli M, Abundo R, Corrente G, Saccone C. Short implants (6 mm) in regenerated bone: a clinical and radiographic study with 1 to 6 years of follow-up. J Clin Periodontol. 2011;38(7):629-634.
Anitua E, Alkhraisat MH, Eguia A. Single-crown restorations in premolar-molar regions: short (≤6.5 mm) vs longer implants: retrospective cohort study. Int J Implant Dent. 2022;8(1):40.
Anitua E, Murias-Freijo A, Tierno R, Tejero R, Alkhraisat MH. Effect of implant abutment surface treatments on bacterial biofilm composition and structure. J Oral Microbiol. 2025;17(1):2459922.
Anitua E, Tejero R, Armentia M, Fernández-de-Gobeo I, Saracho L. Detection of the initial gap at different implant-abutment connections. J Prosthet Dent. 2025;133(5):1325.e1-1325.e8.
Hernández-Marcos G, Hernández-Herrera M, Anitua E. Marginal bone loss around short dental implants restored at implant level and with transmucosal abutment: a retrospective study. Int J Oral Maxillofac Implants. 2018;33(6):1362-1367.

Anitua, Eduardo
Práctica privada en implantología oral, Fundación Eduardo Anitua, Vitoria.
Investigador clínico, Fundación Eduardo Anitua, Vitoria, España.
Instituto Universitario para la Medicina Regenerativa Oral e Implantología (UIRMI), Vitoria, España.