Científica Dental: sept.-octubre-noviembre-diciembre 2022
Artículo original
Anitua, E. Implantes de 4,5 y 5,5 mm longitud insertados de forma directa en elevación crestal con hueso autólogo unido al endoret-prgf en alturas óseas residuales de 2-3 mm: estudio retrospectivo. Cient. Dent. 2022; 19; 3; 151-160
Implantes de 4,5 y 5,5 mm longitud insertados de forma directa en elevación crestal con hueso autólogo unido al Endoret-PRGF en alturas óseas residuales de 2-3 mm: estudio retrospectivo
Introducción. El abordaje del maxilar atrófico en altura es un reto para el odontólogo, presentándose cada vez más habitualmente nuevas técnicas que nos permiten la colocación de implantes con menor invasividad para el paciente. La incorporación del abordaje transcrestal y la disminución de la longitud de los implantes han sido clave para llegar al tratamiento de más pacientes con un menor número de intervenciones quirúrgicas. En el presente estudio se muestran una serie de casos con extrema atrofia ósea en altura rehabilitados mediante elevación transcrestal e implantes de 4,5 y 5,5 mm de longitud.
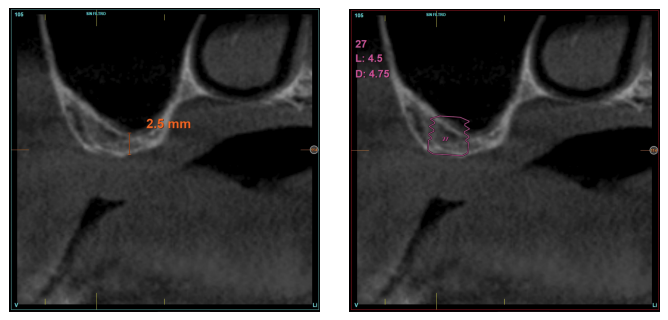
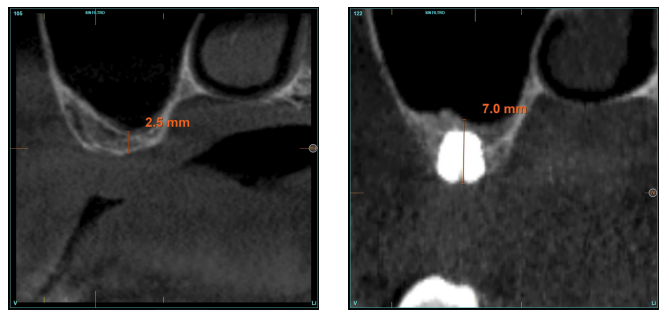
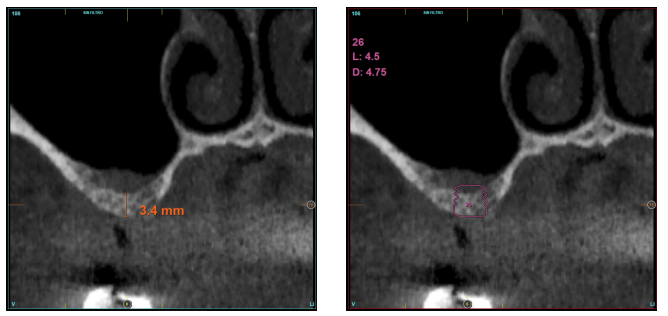
Material y método. Se ha realizado un estudio retrospectivo en pacientes en los que se insertaran implantes extracortos (4,5 y 5,5 mm longitud) de forma directa mediante elevación transcrestal con alturas de cresta residual entre 2 y 3 mm. El implante fue la unidad de análisis para la estadística descriptiva en cuanto a la localización, dimensiones del implante, y mediciones radiográficas. El paciente fue la unidad de medida para el análisis de la edad, sexo y la historia médica. La variable principal fue la ganancia en altura sobre el ápice del implante tras 6 meses de la cirugía y un año después de la carga comparándose las dos mediciones y como variables secundarias se registraron las complicaciones biológicas y el fracaso del implante.
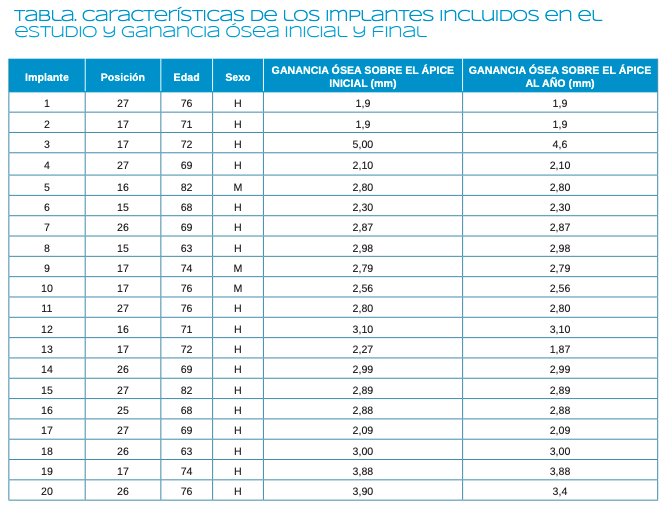
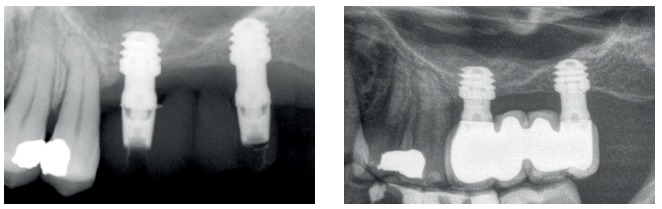
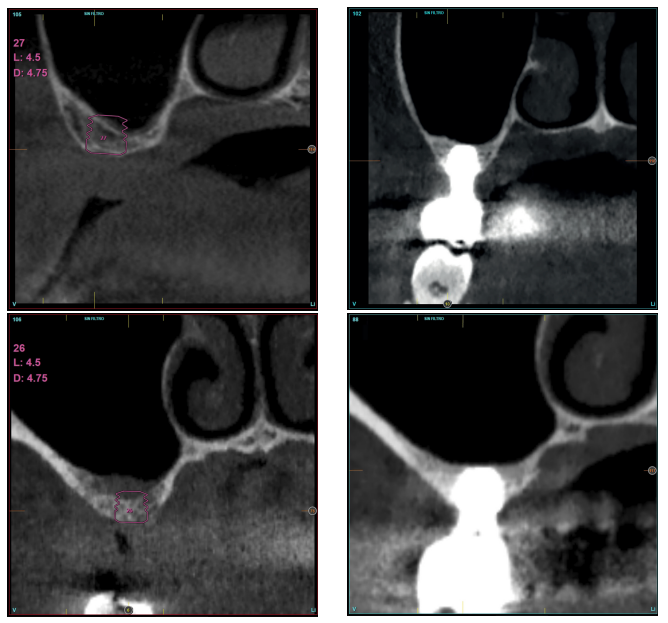
Resultados. Fueron reclutados diez pacientes que cumplieron los criterios de inclusión, en los que fueron insertados 20 implantes. La altura media del volumen óseo residual fue de 3,1 mm (+/- 0,3 mm con un rango de 3-4 mm). En todos los casos se realizó una elevación de seno transcrestal, con hueso autólogo particulado obtenido del fresado de la zona de generación del neoalveolo para la inserción del implante, siendo la media de esta elevación sobre el ápice del implante en milímetros de 2,8 mm (+/- 0,99 rango 1,9 -5 mm). En el Cone-beam de control al año de carga de los implantes estudiados, se mantiene la ganancia ósea lograda, no observándose disminución del volumen ganado, únicamente tres casos mostraron una disminución de entre 0,4 y 0,5 mm del volumen inicial al final. Ningún implante fracasó en el periodo de seguimiento y no se constataron complicaciones biológicas en la cirugía.
Conclusiones. Lograr el éxito de los implantes colocados en zonas de extrema atrofia horizontal mediante abordaje de seno transcrestal con implantes extra-cortos es posible, siempre que se logre una correcta estabilización del implante en la fase inicial (estabilidad primaria) y se utilice un protocolo cuidadoso de fresado, inserción del implante, manejo del injerto, elaboración 100% de hueso y de plasma autólogo y posterior carga del mismo (carga progresiva).
Introduction. The approach to the atrophic maxilla in height is a challenge for the dentist, and new techniques that allow us to place implants with less invasiveness for the patient are becoming more and more common. The incorporation of the transcrestal approach and the reduction in implant length have been key to treating more patients with a smaller number of surgical interventions. In this study we present a series of cases with extrem e bone atrophy in height rehabilitated using transcrestal elevation and 4.5 and 5.5 mm long implants.
Methods. A retrospective study was carried out in patients in whom extra-short implants (4.5 and 5.5 mm in length) were inserted directly by transcrestal elevation with residual ridge heights between 2 and 3 mm. The implant was the unit of analysis for descriptive statistics in terms of location, implant dimensions, and radiographic measurements. The patient was the unit of measurement for the analysis of age, sex and medical history. The primary variable was the gain in height above the implant apex 6 months after surgery and one year after loading, comparing the two measurements. Biological complications and implant failure were recorded as secondary variables. Results. Ten patients who met the inclusion criteria were recruited and 20 implants were inserted. The mean residual bone volume height was 3.1 mm (+/- 0.3 mm with a range of 3-4 mm). In all cases a transcrestal sinus lift was performed, with autologous particulate bone obtained from the drilling of the neoalveolus generation zone for implant insertion, the mean of this elevation above the implant apex in millimetres being 2.8 mm (+/- 0.99 range 1.9 -5 mm). In the control TC at one year of loading of the implants studied, the bone gain achieved was maintained, with no decrease in the volume gained being observed; only three cases showed a decrease of between 0.4 and 0.5 mm of the initial volume at the end. No implants failed during the follow-up period and no biological complications were noted during surgery.
Conclusions. Achieving success of implants placed in areas of extreme horizontal atrophy by transcrestal sinus approach with extra-short implants is possible provided that correct stabilization of the implant is achieved in the initial phase (primary stability) and a careful protocol of drilling, implant insertion, tipe of bone graft (100% bone and autologous plasma processing) and subsequent loading of the implant (progressive loading) is used.
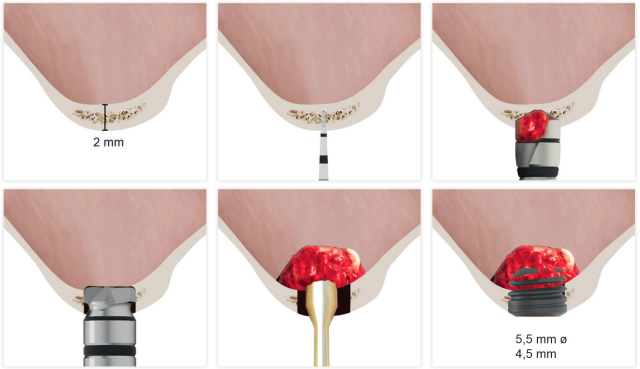
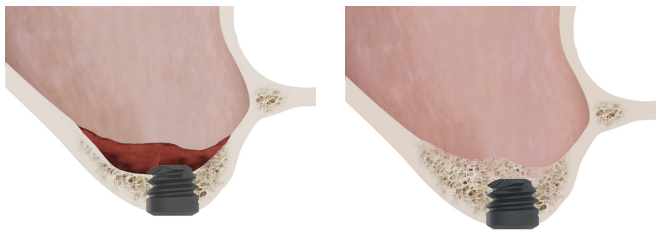
En implantología, al igual que en otras áreas de la medicina, las técnicas quirúrgicas sufren una evolución, por lo general para adaptarse a los nuevos avances científicos a nuevos materiales y para logra técnicas que resuelvan los mismos problemas en menor tiempo, más predictibilidad y con menor morbilidad para el paciente1-3. La llegada de los implantes de menor longitud como los cortos, extracortos y ultracortos ha posibilitado la rehabilitación de grandes atrofias en altura con un menor número de cirugías, al evitar, en muchos, casos técnicas accesorias de regeneración ósea4-9. En las zonas posteriores del maxilar, la técnica más empleada para producir una ganancia en altura cuando se ha perdido hueso en sentido vertical ha sido durante mucho tiempo la elevación de seno por abordaje lateral10. Posteriormente, se desarrolló una variante de esta técnica, generándose el acceso a través de la cresta alveolar, desde el neo-alveolo conformado para la inserción del futuro implante. Esta técnica descrita inicialmente por Summers11, que recibió su nombre, empleaba osteotomos y martillo para conseguir elevar la cortical inferior del suelo del seno una vez realizado el abordaje a través de la cresta. Fruto de conseguir una mejora constante de la cirugía de abordaje crestal se idean diferentes sistemas de acceso (ultrasonidos y fresas principalmente)12,13 y alternativas para despegar la membrana de Schneider una vez expuesta (instrumentos de presión controlada, globos neumáticos, espátulas con diferente forma…)14-15, así como variaciones en cuanto al tipo de material utilizado como injerto, llegándose incluso a realizar sin material de relleno18-20. La técnica de elevación crestal se encuentra actualmente entre las más empleadas para tratar el déficit en altura del maxilar posterior, cuando queda un remanente óseo de al menos 5 mm21-23 de altura, aunque actualmente también existen trabajos de investigación que indican que puede utilizarse esta técnica aunque el volumen óseo sea menor de esta altura20-25.
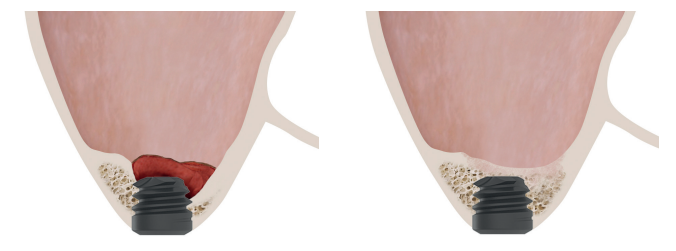
El empleo de una técnica cuidadosa de fresado adaptada al lecho receptor, incrementándose la estabilidad primaria con el diámetro del implante y el anclaje en las corticales vestibular, palatina, mesial y distal (en lugar de buscar anclaje apical), son las claves del éxito de estos trabajos donde se han insertado implantes extra-cortos en alturas residuales menores de 5 mm incluso cuando la densidad residual era baja20-25. Además, en el seguimiento de estos implantes no se ha encontrado una menor tasa de éxito ni complicaciones relacionadas con la escasa altura residual o migraciones de los implantes al seno maxilar20-25.
En este tipo de abordajes del seno, un punto importante es la estabilidad del hueso injertado, situado por encima del ápice del implante y con un lecho óseo poco vascularizado (como suele darse en estas grandes atrofias con baja densidad), por lo que evaluar que sucede con el volumen óseo ganado mediante este procedimiento a largo plazo es también un hecho clave26-27. La mineralización del injerto óseo y su mantenimiento una vez se realiza la carga del implante puede marcar la diferencia del éxito de la técnica, sobre todo en casos cada vez más extremos. Por ello, el material utilizado como injerto y la superficie del implante son dos factores a tener en cuenta a la hora de realizar este tipo de procedimientos28-31. Superficies hidrofílicas y osteoconductoras en los implantes son de vital importancia en estos casos tan complejos, así como materiales de relleno que estimulen la formación de nuevo hueso28-31. Los implantes con superficie UnicCa® (Biotechnology Institute, Vitoria, España), presentan una superficie superhidrofílica. Es una superficie multirrugosa (Optima®), provista de una capa de iones de calcio. Esto implica que el contacto de la sangre y el plasma con todos los puntos de la superficie incrementa al máximo la superficie activa para la regeneración, al recubrirse por completo con los fluidos por su elevada capilaridad. En la siguiente serie de casos clínicos, se muestran pacientes tratados mediante elevación de seno transcrestal, con implantes extracortos y ultra-cortos (4,5 y 5,5 mm), BTI (Biotechnology institute), de conexión interna y plataforma universal plus en alturas óseas residuales por debajo de los 3 mm, estudiando el comportamiento de estos implantes en cuanto a su supervivencia como al mantenimiento del volumen óseo logrado en la elevación crestal.
Pommer B, Mailath-Pokorny G, Haas R, Busenlechner D, Fürhauser R, Watzek G. Patients‘ preferences towards minimally invasive treatment alternatives for implant rehabilitation of edentulous jaws. Eur J Oral Implantol 2014;7 Suppl 2:S91-109.
Lin Z, He B, Chen J, D u Z, Zheng J, Li Y. [Manufacture method and clinical application of minimally invasive dental implant guide template based on registration technology]. Hua Xi Kou Qiang Yi Xue Za Zhi 2012;30:402-6, 410.
Azar DE. Minimally Invasive SingleImplant Treatment in the Esthetic Zone. Compend Contin Educ Dent 2017;38:241-7.
Al-Hashedi AA, Taiyeb Ali TB, Yunus N. Short dental implants: an emerging concept in implant treatment. Quintessence Int 2014;45:499-514.
Altaib FH, Alqutaibi AY, Al-Fahd A, Eid S. Short dental implant as alternative to long implant with bone augmentation of the atrophic posterior ridge: a systematic review and meta-analysis of RCTs. Quintessence Int 2019;50:636-50.
Malchiodi L, Ricciardi G, Salandini A, Caricasulo R, Cucchi A, Ghensi P. Influence of crown-implant ratio on implant success rate of ultra-short dental implants: results of a 8- to 10- year retrospective study. Clin Oral Investig 2020;24:3213-22.
Anitua E, Alkhraisat MH. 15-year follow-up of short dental implants placed in the partially edentulous patient: Mandible Vs maxilla. Ann Anat 2019;222:88-93.
Anitua E, Orive G, Aguirre JJ, Andía I. Five-year clinical evaluation of short dental implants placed in posterior areas: a retrospective study. J Periodontol 2008;79:42-8.
Stern A, Green J. Sinus lift procedures: an overview of current techniques. Dent Clin North Am 2012;56:219-33.
Summers RB. A new concept in maxillary implant surgery: the osteotome technique. Compendium 1994;15:152-62.
Kühl S, Kirmeier R, Platzer S, Bianco N, Jakse N, Payer M. Transcrestal maxillary sinus augmentation: Summers‘ versus a piezoelectric technique–an experimental cadaver study. Clin Oral Implants Res 2016;27:126-9.
Anitua E, Flores J, Alkhraisat MH. Transcrestal sinus floor augmentation by sequential drilling and the use of plasma rich in growth factors. Int J Oral Maxillofac Implants 2017;32:e167–e173.
Blase DV, Dricot RG, Lasserre JF, Toma S, Brecx MC. Combination of a hydraulic device and nanohydroxylapatite paste for minimally invasive transcrestal sinus floor elevation: Procedure and 4-year results. Int J Oral Maxillofac Implants 2021;36:587-597.
Wang H, Wang J, Guo T, et al. The endoscopically assisted transcrestal sinus floor elevation with platelet-rich fibrin at an immediate implantation of periapical lesion site: A case report. Medicine (Baltimore) 2019;98:e16251.
Cho YS, Hwang KG, Jun SH, Tallarico M, Kwon AM, Park CJ. Radiologic comparative analysis between saline and platelet-rich fibrin filling after hydraulic transcrestal sinus lifting without adjunctive bone graft: A randomized controlled trial. Clin Oral Implants Res 2020;31:1087-1093.
Kappel S. The effect of transcrestal sinus-floor elevation without graft on the long-term prognosis of maxillary implants. J Clin Periodontol. 2020;47:640-648.
Therapeutic outcomes of nongrafted and platelet concentrationsgrafted transcrestal maxillary sinus elevation (TSFE): a systematic review and meta-analysis. Sci Rep 2020;10:5935.
Anitua E, Flores J, Alkhraisat MH. Transcrestal sinus lift using platelet concentrates in association to short implant placement: A retrospective study of augmented bone height remodeling. Clin Implant Dent Relat Res 2016;18:993-1002.
Del Fabbro M, Corbella S, Weinstein T, Ceresoli V, Taschieri S. Implant survival rates after osteotome-mediated maxillary sinus augmentation: a systematic review. Clin Implant Dent Relat Res 2012; 14(Suppl 1):e159–e168.
E. Soardi, F. Cosci, V. Checchi, G. Pellegrino, P. Bozzoli, and P. Felice, “Radiographic analysis of a transalveolar sinus-lift technique: a multipractice retrospective study with a mean follow-up of 5 years,” J Periodontol 2013;84:1039–1047.
M. Del Fabbro, S. Corbella, T. Weinstein, V. Ceresoli, and S. Taschieri, “Implant survival rates after osteotome-mediated maxillary sinus augmentation: a systematic review,” Clinical Implant Dentistry and Related Research 2012;14, supplement 1:e159–e168.
Anitua E, Alkhraist MH, Piñas L, Orive G. Association of transalveolar sinus floor elevation, platelet rich plasma, and short implants for the treatment of atrophied posterior maxilla. Clin Oral Implants Res 2015; 26:69–76.
Franceschetti G, Farina R, Minenna L, et al. The impact of graft remodeling on peri-implant bone support at implants placed concomitantly with transcrestal sinus floor elevation: A multicenter, retrospective case series. Clin Oral Implants Res 2020;31:105-20.
Lo Giudice G, Iannello G, Terranova A, Lo Giudice R, Pantaleo G, Cicciù M. Transcrestal sinus lift procedure approaching atrophic maxillary ridge: A 60-month clinical and radiological follow-up Evaluation. Int J Dent 2015;2015:261652.
Anitua E, Piñas L, Alkhraisat MH. Early marginal bone stability of dental implants placed in a transalveolarly augmented maxillary sinus: a controlled retrospective study of surface modification with calcium ions. Int J Implant Dent 2017;3:49.
Anitua E, Cerqueira A, RomeroGavilán F, García-Arnáez I, Martinez-Ramos C, Ozturan S, Azkargorta M, Elortza F, Gurruchaga M, Goñi I, Suay J, Tejero R. Influence of calcium ion-modified implant surfaces in protein adsorption and implant integration. Int J Implant Dent 2021;7(1):32.
Anitua E, Prado R, Orive G. A lateral approach for sinus elevation using PRGF technology. Clin Implant Dent Relat Res 2009;11 Suppl 1:e23-31.
Anitua E, Piñas L, Murias A, Prado R, Tejero R. Effects of calcium ions on titanium surfaces for bone regeneration. Colloids Surf B Biointerfaces 2015;130:173-81.
Anitua E, Prado R, Orive G, Tejero R. Effects of calcium-modified titanium implant surfaces on platelet activation, clot formation, and osseointegration. J Biomed Mater Res A 2015;103:969-80.
Anitua E, Alkhraisat MH, Pinas L, Orive G. Efficacy of biologically guided implant site preparation to obtain adequate primary implant stability. Ann Anat 2015;199:9–15.
Lee H, Jo M, Sailer I, Noh G. Effects of implant diameter, implantabutment connection type, and bone density on the biomechanical stability of implant components and bone: A finite element analysis study. J Prosthet Dent 2021 5:S0022- 3913(20)30655-7.
Hernández-Marcos G, HernándezHerrera M, Anitua E. Marginal bone loss around short dental implants restored at implant level and with transmucosal abutment: A Retrospective Study. Int J Oral Maxillofac Implants 2018;33:1362-7.
Anitua E, Alkhraist MH, Piñas L, Begoña L, Orive G. Implant survival and crestal bone loss around extrashort implants supporting a fixed denture: the effect of crown height space, crown-to-implant ratio, and offset placement of the prosthesis. Int J Oral Maxillofac Implants 2014;29:682-9.

Anitua, Eduardo
DDS, MD, PhD. Práctica privada en implantología oral, Clínica Eduardo Anitua, Vitoria, España. Instituto universitario para la medicina oral regenerativa y la implantología – (University Institute for Regenerative Medicine and Oral Implantology – UIRMI) (UPV/ EHU Fundación Eduardo Anitua), Vitoria, España. BTI Biotechnology institute (BTI), Vitoria, España.