Científica Dental: febrero 2021 (edición exclusiva online)
Caso clínico
Anitua E. Atrofia combinada maxilo-mandibular. uso de implantes cortos y estrechos (BTI® CORE y BTI® 3.0). Cient. Dent. 2021; 18; 1; 21-28
Atrofia combinada maxilomandibular. uso de implantes cortos y estrechos (BTI® CORE y BTI® 3.0)
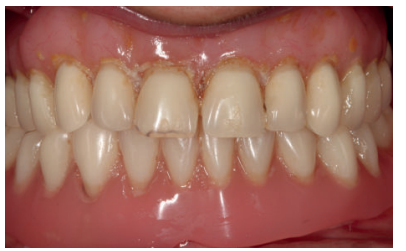
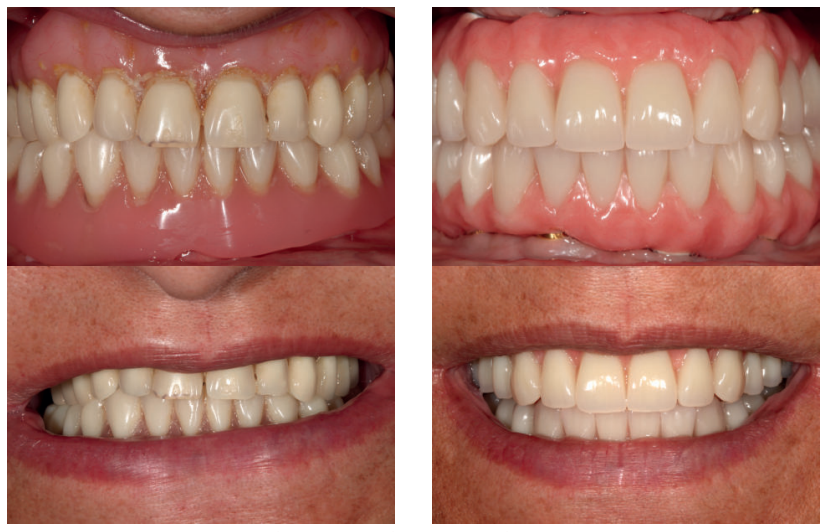
Cada día con más frecuencia en las clínicas odontológicas nos enfrentamos a atrofias maxilares y mandibulares más extremas y en muchos casos con el re-tratamiento de implantes fracasados biológica y/o mecánicamente. En el presente caso clínico mostramos una paciente con una atrofia combinada (horizontal y verticalmente) además de un tratamiento con implantes dentales fracasado.
More and more frequently in dental clinics we are confronted with more extreme maxillary and mandibular atrophy and in many cases with the re-treatment of biologically and/or mechanically failed implants. In the present clinical case we show a patient with a combined atrophy (horizontally and vertically) in addition to a failed dental implant treatment.
Hoy en día, en nuestra práctica clínica diaria los implantes dentales son una técnica más para rehabilitar a los pacientes que nos demandan tratamiento. El mayor impedimento para el uso de los implantes nos lo encontramos en aquellos casos con un menor volumen óseo residual debido a edentulismo de larga duración o procesos infecciosos o destructivos dentales que han ocasionado defectos y reabsorciones severas1-3. Para afrontar estos casos más complejos podemos optar por las técnicas convencionales de regeneración, tanto en sentido horizontal como vertical (injertos en bloque, particulados, regeneración ósea guiada, uso de distractores óseos…), como por técnicas mas novedosas con menor intervención4-8. La implantología dental, al igual que otras áreas de la odontología y la medicina, ha sufrido un cambio en los últimos tiempos en el que se ha virado hacia enfoques cada vez más conservadores y con un abordaje mínimamente invasivo1 . Estas cirugías mínimamente invasivas en implantología oral suponen una serie de ventajas para el paciente (menor morbilidad, menor número de actos quirúrgicos, mejor recuperación post-operatoria) y para los cirujanos (menores costes, menor tiempo y en algunos casos, simplificación de la técnica quirúrgica)9-11 .
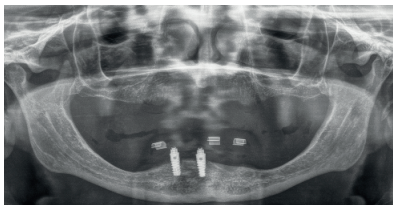
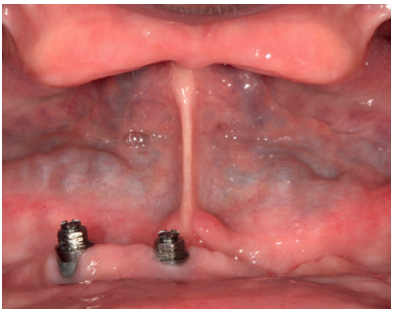
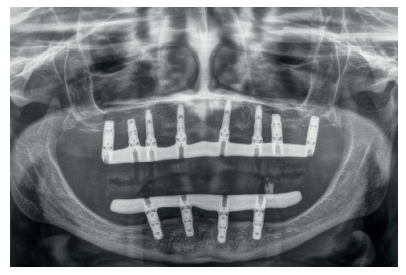
Los casos más complejos son cada vez más numerosos en la consulta dental y las técnicas quirúrgicas se adaptan, utilizando uno o varios métodos de tratamiento combinados para solventarlos. Por ello, no es infrecuente que nos encontremos con pacientes con atrofias combinadas vertical y horizontalmente que precisan soluciones para resolver ambos problemas. En estos casos, el uso de los implantes cortos y extra-cortos unido a los implantes estrechos nos facilita el abordaje.
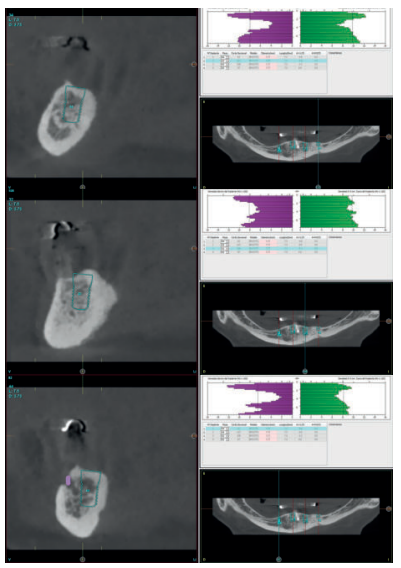
Los implantes cortos y extra-cortos son una opción cada vez más empleada con el fin de evitar cirugías agresivas y con alta morbilidad, siendo también una alternativa para la rehabilitación del maxilar posterior atrófico en altura, evitando la realización de técnicas de elevación de seno en casos donde la altura ósea residual lo permita, con tasas de supervivencia por encima del 98% en la mayoría de los casos12-16. Los implantes estrechos son una alternativa similar a los cortos para reabsorciones horizontales. Revisiones sistemáticas que valoran la supervivencia de implantes de diámetro reducido (menor de 3 mm) encuentran una tasa de supervivencia para estos implantes superior al 90% en un período de seguimiento de 1 a 3 años, siendo mayor la tasa de supervivencia (93,8%) para los implantes de diámetros entre 3 y 3,25 mm (con un seguimiento de 1 a 5 años17- 20. El sistema de implantes Core (BTI® Core) nos permite el abordaje de casos de espacio óseo comprometido mesio-distalmente y reabsorciones horizontales extremas, aportándonos una correcta estabilidad primaria debido a su ápice cónico. La consecución de estabilidad primaria disminuyendo la compresión y la plataforma reducida del implante le hacen una opción ideal para casos de extrema reabsorción horizontal.
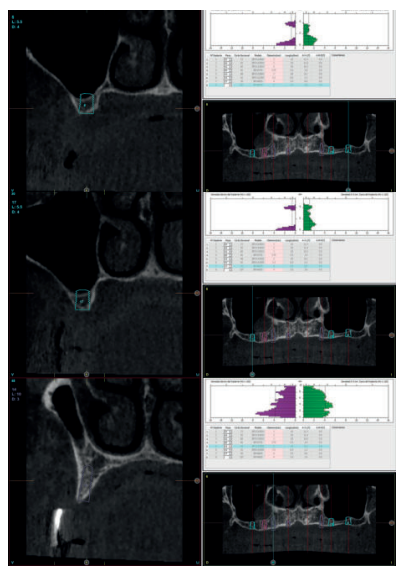
El diámetro de este implante abarca una familia desde 3,3 hasta 4,25 mm, permitiendo de este modo el cambio de plataforma desde el implante de 3,75 mm, existiendo diferentes longitudes en todos ellos para adaptarnos a las diferentes situaciones clínicas (Figura 1).

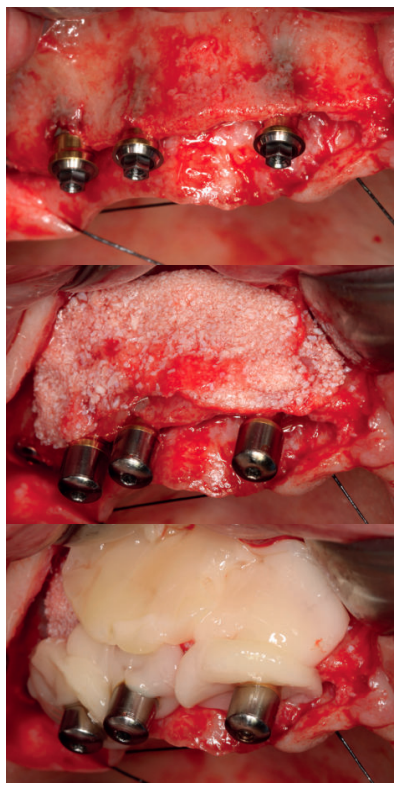
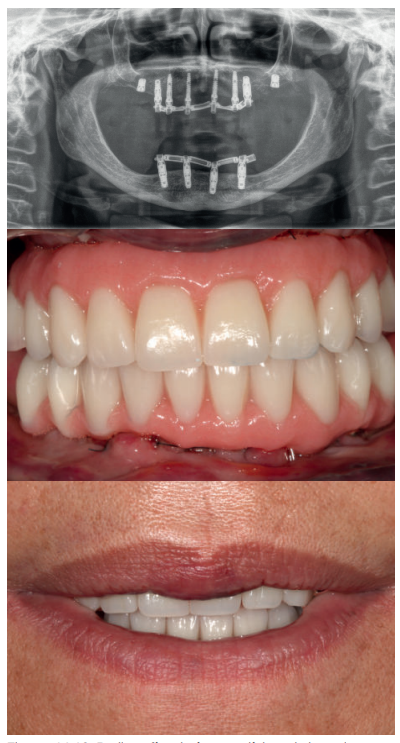
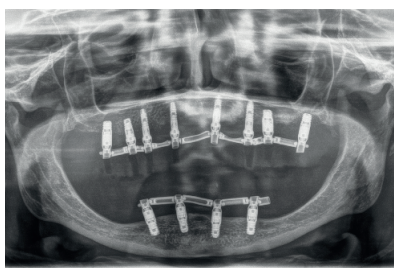
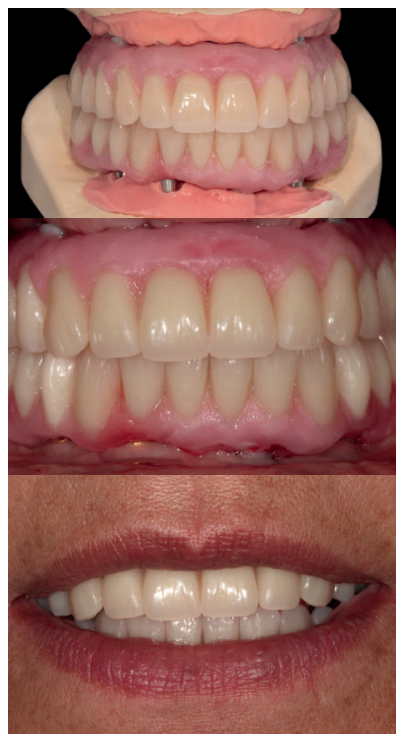
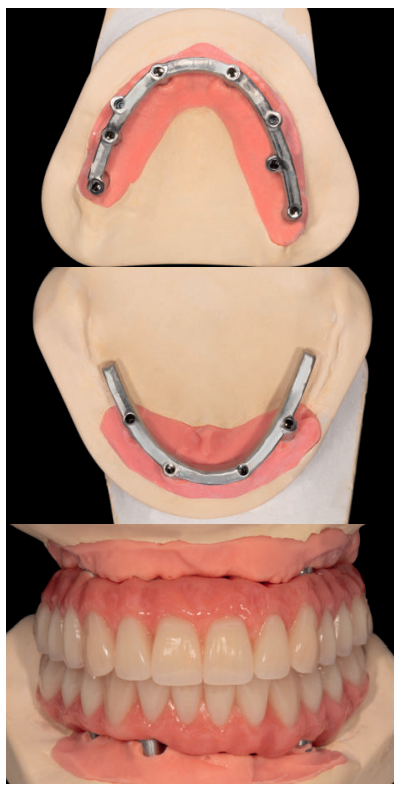
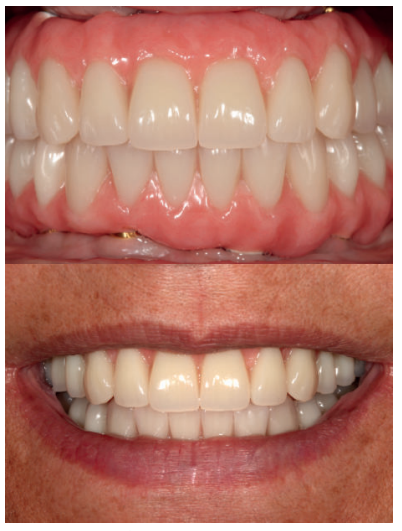
En el siguiente caso clínico mostramos un caso tratado mediante el uso de los implantes cortos y extra-cortos unido a implantes de plataforma estrecha Core.
Stopa Z, Siewert-Gutowska M, Abed K, Szubińska-Lelonkiewicz D, Kamiński A, Fiedor P. Evaluation of the safety and clinical efficacy of allogeneic bone grafts in the reconstruction of the maxilla and mandible. Transplant Proc 2018; 50: 2199-2201.
Monje A, Chan HL, Galindo-Moreno P, Elnayef B, Suarez-Lopez del Amo F, Wang F, Wang HL. Alveolar bone architecture: A systematic review and meta-analysis. J Periodontol 2015; 86: 1231-48.
Kuć J, Sierpińska T, Gołębiewska M. Alveolar ridge atrophy related to facial morphology in edentulous patients. Clin Interv Aging 2017; 12: 1481-94.
Hernández-Alfaro F, Sancho-Puchades M, Guijarro-Martínez R. Total reconstruction of the atrophic maxilla with intraoral bone grafts and biomaterials: a prospective clinical study with cone beam computed tomography validation. Int J Oral Maxillofac Implants 2013; 28: 241-51.
Sbordone L, Toti P, Menchini-Fabris G, Sbordone C, Guidetti F. Implant survival in maxillary and mandibular osseous onlay grafts and native bone: a 3-year clinical and computerized tomographic follow-up. Int J Oral Maxillofac Implants 2009; 24: 695-703.
Faot F, Marcello-Machado RM, Hermann C, Fontão FNGK. Splinted wide-short implants in the posterior region of an atrophic mandible opposed by an edentulous maxilla: immediate loading and 1-year follow-up. Gen Dent 2019; 67: 29-33.
Ravidà A, Barootchi S, Askar H, SuárezLópez Del Amo F, Tavelli L, Wang HL. Long-Term Effectiveness of extra-short (≤ 6 mm) dental implants: A systematic review. Int J Oral Maxillofac Implants 2019; 34: 68-84.
Amato F. Overcoming anatomical limitations: The new frontier of Implantology. Compend Contin Educ Dent 2018; 39: 13-5.
Mijiritsky E, Barbu H, Lorean A, Shohat I, Danza M, Levin L. Use of implant-derived minimally invasive sinus floor elevation: A multicenter clinical observational study with 12- to 65-month follow-up. J Oral Implantol 2016; 42: 343-8.
Franceschetti G, Trombelli L, Minenna L, Franceschetti G, Farina R. Learning curve of a minimally invasive technique for transcrestal sinus floor elevation: A split-group analysis in a prospective case series with multiple clinicians. Implant Dent 2015; 24: 517-26.
Rajput N, Mohammed J. Minimally invasive transmucosal insertion and immediate provisonalization of one-piece implant in partially edentulous posterior mandible. J Clin Diagn Res 2013; 7: 2070-3.
Anitua E, Alkhraisat MH. Clinical performance of short dental implants supporting single crown restoration in the molar-premolar region: Cement versus screw retention. Int J Oral Maxillofac Implants 2019; 34: 969–76.
Anitua E, Alkhraisat MH. Fifteen-year follow-up of short dental implants in the completely edentulous jaw: Submerged versus nonsubmerged healing. Implant Dent 2019 Dec; 28: 551-5.
Anitua E, Alkhraisat MH. 15-year followup of short dental implants placed in the partially edentulous patient: Mandible vs maxilla. Ann Anat 2019; 222: 88-93.
Anitua E, Piñas L, Begoña L, Orive G. Long-term retrospective evaluation of short implants in the posterior areas: clinical results after 10-12 years. J Clin Periodontol 2014; 41: 404-11.
Anitua E, Saracho J, Begoña L, Alkhraisat MH. Long-term follow-up of 2.5 mm narrow-diameter implants supporting a fixed prostheses. Clin Implant Dent Relat Res 2016; 18: 769-77.
Anitua E, Errazquin JM, de Pedro J, Barrio P, Begoña L, Orive G. Clinical evaluation of Tiny® 2.5- and 3.0-mm narrow-diameter implants as definitive implants in different clinical situations: a retrospective cohort study. Eur J Oral Implantol 2010; 3: 315-22.
Klein MO, Schiegnitz E, Al-Nawas B. Systematic review on success of narrowdiameter dental implants. Int J Oral Maxillofac Implants 2014; 29 Suppl: 43- 54.
Ortega-Oller I, Suarez F, Galindo-Moreno P, Torrecillas-Martinez L, Monje A, Catena A, Wang HL. The influence of implant diameter on its survival: a meta-analysis based on prospective clinical trials. J Periodontol 2014; 85: 569-80.
Pommer B, Mailath-Pokorny G, Haas R, Busenlechner D, Furhauser R, Watzek G. Patients’ preferences towards minimally invasive treatment alternatives for implant rehabilitation of edentulous jaws. Eur J Oral Implantol 2014; 7 Suppl 2: S91-109.
Pimentel AC, Sanches MA, Ramalho GC, Roman-Torres CV, Manzi MR, Sendyk WR. Lateralization technique and inferior alveolar nerve transposition. Case Rep Dent 2016; 2016: 4802637.