Artículo original
Sánchez Fernández S, García Guerrero I, Palomino Barrigas AI. Del COVID leve al síndrome persistente: evaluación integral de la salud oral. Cient. Dent. 2024; 21; 1; 14-21.
Del COVID leve al síndrome persistente: evaluación integral de la salud oral
Introducción: El COVID-19 ha causado una amplia sintomatología, incluyendo la presente en la cavidad oral. Cada día cobra más importancia un nuevo síndrome relacionado: el COVID persistente. El objetivo de este trabajo es analizar el efecto de la infección por SARS-CoV-2 a nivel oral en sujetos diagnosticados de COVID persistente, en comparación con la infección aguda.
Métodos: Se llevó a cabo un estudio de casos y controles con 102 sujetos reclutados entre 2021 y 2022, de los que se obtuvieron 34 variables de salud oral y posibles factores de riesgo.
Resultados: El análisis estadístico reveló que los sujetos COVID persistente presentaban significativamente mayor prevalencia de: adenopatías, dolor de ATM, irritación faríngea, xerostomía, obturaciones, ausencias y coronas dentales, mayor valor en índices CAOM y CAOD y mayor número de síntomas odontológicos en total. Además, el estrés apareció como factor de riesgo; aquellos pacientes con COVID persistente que presentaron mayor nivel de estrés (7,73 ± 2,02) también eran los que sufrían, en mayor medida, xerostomía o bruxismo, responsable del dolor de ATM, también más prevalente en este grupo.
Conclusiones: El COVID persistente provoca manifestaciones orales relacionadas, algunas de ellas, con el hecho de que la cavidad oral sea vía de entrada del virus, como la irritación mucosa; otras, relacionadas con su posible naturaleza autoinmune, como la xerostomía y, de la misma manera, otras relacionadas con el estrés, reflejado en la presencia de bruxismo. Resulta imprescindible desarrollar protocolos que mejoren tanto el diagnóstico precoz como el manejo de estos pacientes en nuestras clínicas.
Introduction. COVID-19 has caused a wide range of symptomatology, including that present in the oral cavity. A new related syndrome is gaining importance: Long COVID. The aim of this work is to analyse the effect of SARS-CoV-2 infection at the oral level in subjects diagnosed with Long COVID, compared to acute infection. Methods. A case-control study was conducted with 102 subjects recruited between 2021 and 2022, from whom 34 oral health variables and possible risk factors were obtained. Results. Statistical analysis revealed that Long COVID subjects had significantly higher prevalence of: adenopathies, TMJ pain, pharyngeal irritation, xerostomia, fillings, dental absences and dental crowns, higher CAOM and CAOD index values and higher total dental symptoms. In addition, stress appeared as a risk factor; those patients with Long COVID who presented a higher level of stress (7.73 ± 2.02) were also those who suffered, to a greater extent, from xerostomia or bruxism, responsible for TMJ pain, also more prevalent in this group. Conclusions. Long COVID causes oral manifestations related, some of them, to the fact that the oral cavity is a route of entry of the virus, such as mucosal irritation; others, related to its possible autoimmune nature, such as xerostomia and, in the same way, others related to stress, reflected in the presence of bruxism. It is essential to develop protocols that improve both the early diagnosis and management of these patients in our clinics.
KEY WORDS: COVID-19; Long COVID; Mucosal irritation; Xerostomia; Adenopathies; Bruxism and stress.
El impacto de la pandemia por COVID-19 fue profundamente transformador para la humanidad, afectando a todos los aspectos de nuestras vidas. Cuando a finales del 2019 el virus SARS-CoV-2 decidió cambiar su evolución para dar el salto al huésped humano, nadie imaginó la repercusión que podría suponer. Desde que se identificaron los primeros casos a finales de 2019, el virus se extendió rápidamente a nivel mundial, generando una crisis sanitaria sin precedentes.
Se trata de un virus altamente contagioso que ha despertado grandes incógnitas acerca de los procesos de transmisión comunitaria, la patogénesis de las infecciones y, sobre todo, la implicación en la respuesta inmune. Esto último fue el detonante de las investigaciones que desvelaron cómo la COVID-19 puede empeorar las enfermedades autoinmunes preexistentes y puede desencadenar una respuesta inmunitaria exagerada en algunos pacientes, agravando el cuadro clínico1.
Tanto es así que, un porcentaje de sujetos infectados siguen manifestando síntomas relacionados con la enfermedad, de intensidad variable, mantenidos en el tiempo. Ese porcentaje es diferente dependiendo del estado de inflamación crónica previa al contagio y las enfermedades preexistentes de cada sujeto, aunque los datos publicados por la Organización Mundial de la Salud, a fecha de marzo de 2023, parecen indicar que aproximadamente entre el 10% y el 20% de la población experimenta efectos a medio y largo plazo tras la infección inicial. A estos casos se les ha clasificado dentro de una nueva categoría denominada “síndrome COVID persistente”, “síndrome post-COVID”, “condición post COVID-19” o “Long COVID”.
Este síndrome COVID persistente puede afectar a cualquier edad, sexo o condición médica y abarca una amplia gama de manifestaciones clínicas, que pueden afectar a diferentes niveles, incluyendo el sistema cardiovascular, el respiratorio y el nervioso2.
De manera general, se cree que los mecanismos patológicos subyacentes del síndrome de COVID-19 persistente pueden estar relacionados con un estado de inflamación crónica y daño tisular originado por el virus. Estos procesos pueden generar una respuesta inflamatoria residual exagerada, que puede ocasionar daño orgánico y prolongar la recuperación de los pacientes. También, la respuesta inmunitaria puede ser una explicación para el síndrome COVID persistente, ya que algunos pacientes han mostrado una respuesta inmunitaria hiperactiva y sostenida después de la infección, lo que puede producir inflamación crónica y daño orgánico persistentes3.
Dentro del contexto de la pandemia no se pueden obviar los mecanismos relacionados con el estrés. Se debe entender, en principio, como una respuesta fisiológica y psicológica natural del organismo ante situaciones adversas, un mecanismo natural de protección. Sin embargo, cuando este estrés se prolonga en el tiempo, puede tener efectos negativos sobre la salud4. En los últimos años, se ha demostrado que el estrés crónico puede afectar al sistema inmunológico y predisponer a los individuos a desarrollar enfermedades infecciosas. Esto se debe a que el estrés puede alterar la respuesta inmunológica, modificando su capacidad para combatir los agentes infecciosos y disminuyendo así su competencia para protegerse contra enfermedades5.
Por último, el COVID-19 ha causado una amplia variedad de síntomas y complicaciones en diferentes sistemas del organismo. Entre otros, se ha reportado gran variedad de síntomas orales que deben ser abordados para un diagnóstico y tratamiento adecuado de estos pacientes6. Sin embargo, es importante destacar que esas manifestaciones orales asociadas a COVID-19 no son específicas de esta enfermedad, sino que también pueden ocurrir en otras enfermedades, tanto infecciosas como no infecciosas. Aparecen principalmente en las siguientes formas:
- Lesiones orales similares a estomatitis aftosas recidivantes: se pueden encontrar en diferentes áreas dentro de la boca, incluyendo las mucosas yugales, los labios y el paladar7.
- Úlceras bucales: similares a las de otras infecciones virales como herpes simple (VHS) y el virus de Epstein-Barr8 y se han llegado a considerar un primer signo de la COVID-199.
- Lesiones en la lengua: similar a la lengua geográfica10.
- Gingivitis ulcerativa necrotizante: es más común en pacientes con COVID-19 que en personas sin la enfermedad11.
- Cambios en el sentido del gusto (disgeusia): así como la anosmia, relacionada con el olfato. Los pacientes infectados por COVID-19 pueden experimentar una disminución de su sentido del gusto, alteraciones en el sabor o una completa pérdida de este. La mayoría de los pacientes presentan estos cambios de manera temporal, pero algunos pueden experimentar este síntoma como persistente a largo plazo después de superar la enfermedad12.
- Otras: xerostomía, halitosis, lesiones vesículoampollosas, fisuras o depapilaciones de la lengua y candidiasis oral13.
Todas estas manifestaciones pueden ser preocupantes para los pacientes con COVID-19 y para los profesionales de la salud dental, ya que podrían indicar una infección activa y la necesidad de realizar un seguimiento adecuado. Hay estudios que han demostrado que el SARS-CoV-2 está presente en la saliva de los pacientes infectados desde las fases tempranas de la infección y se ha detectado también en muestras obtenidas de las amígdalas, lo que sugiere que las glándulas salivales también podrían ser un reservorio potencial del virus. Esto podría ser por la alta expresión de receptores ACE2 en las glándulas salivales14, puerta de entrada demostrada para el virus en las células. También se ha propuesto que las manifestaciones orales asociadas con COVID-19 podrían estar relacionadas con una disfunción del sistema inmunológico15.
Sin embargo, encontramos poca literatura sobre la salud oral en pacientes COVID persistente y las implicaciones de la pandemia en la población general a este respecto. Por tanto, el objetivo de este trabajo fue examinar de manera integral el efecto de la infección por SARS-CoV-2 sobre el nivel de salud oral y, más concretamente, su estado en los sujetos que desarrollaron COVID persistente.
El estudio actual es un subanálisis de un estudio más amplio centrado en la fisiopatología del síndrome COVID-19 persistente, aprobado por el comité de ética de la Universidad Europea de Madrid (Código interno CIPI/20/207). Todos los pacientes dieron su consentimiento informado para participar antes de su inclusión.
La definición de los grupos de estudio fue la siguiente:
- Grupo casos: sujetos diagnosticados de COVID-19 persistente. Se reclutaron 63 sujetos pertenecientes a la asociación Long Covid ACTS de la Comunidad de Madrid, mayores de edad, sin infección activa, sin enfermedades sistémicas graves, en el caso de que no esté recomendada la exploración por el riesgo de vida que conlleva para el paciente (ASA IV y V).
- Grupo controles: sujetos que sufrieron infección por el virus SARS-CoV-2 y, o bien no tuvieron síntomas asociados o bien estos desaparecieron con la remisión de la infección. Se reclutaron 39 sujetos voluntarios a través de una campaña en redes sociales que cumplieran con los criterios de inclusión: más de 18 años, de la Comunidad de Madrid y que hubieran pasado la infección sin secuelas.
El estudio se dividió en dos fases. En la primera se llevó a cabo el reclutamiento de la muestra de ambos grupos de estudio, de septiembre a noviembre de 2021. En la segunda fase se realizó la exploración oral y entrevista clínica de los sujetos.
Esta segunda fase se llevó a cabo en la Clínica Universitaria Odontológica de la Universidad Europea de Madrid, entre noviembre del 2021 y abril del 2022. Previo a la cita en clínica, cada paciente cumplimentó un cuestionario de 20 ítems relativos a datos demográficos (sexo, edad, nivel de estudios, situación familiar), factores de estrés previos a la infección y actuales (profesión, número de hijos, nivel económico, escalas subjetivas de estrés antes y después de la infección), datos de salud (tratamiento farmacológico previo y actual, otros diagnósticos), así como ítems relacionados con la infección por SARS-CoV-2 (fecha de contagio, pauta de vacunación y secuelas). Una vez en clínica, se realizó anamnesis y exploración bucodental completa que incluyó:
- Examen extraoral para la recogida de datos sobre patologías y/o anormalidades como tumoraciones, celulitis, adenopatías, lesiones cutáneas y asimetrías situadas en las regiones de cabeza y cuello.
- Evaluación del estado de la ATM: grado de apertura bucal, presencia de chasquidos articulares, desviación y presencia de dolor a la palpación durante la apertura y cierre bucal.
- Examen intraoral para la búsqueda de alteraciones de tejidos blandos (labios, mucosa yugal, lengua, suelo de la boca, región retromolar, paladar, encía y faringe), la evaluación del estado de higiene oral (índice IHO-S), registro del número de caries, obturaciones, ausencias, fracturas, restos radiculares, coronas, puentes, prótesis removibles, así como el cálculo de índices CAOD y CAOM. Por último, se valoró el estado periodontal (profundidad de sondaje, recesiones, pérdida de inserción, movilidad dentaria, afectación de furca) y cálculo del índice de necesidad de tratamiento periodontal (CPITN).
Análisis estadístico
Para el estudio descriptivo se calcularon frecuencias relativas de las variables cualitativas y, para las variables cuantitativas, se calculó la media junto con la desviación típica.
En aquellos casos en los que las variables cuantitativas siguieron una distribución normal y se categorizaron por variables cualitativas se realizaron test paramétricos. En el caso de variables con dos categorías se realizó la prueba de la T de Student y, si la variable presentaba 3 o más categorías, se realizó el test de homogeneidad de varianzas de Levene, previo al ANOVA.
En aquellos en los que no tenían distribución normal se realizaron test no paramétricos: U de Mann-Whitney, en caso de variables con 2 categorías, y Kruskal Wallis, en caso de 3 o más.
Por otra parte, se aplicó la prueba Chi-cuadrado de Pearson en aquellos casos en los que se analizó la independencia entre dos variables cualitativas. Así mismo, en estas pruebas de independencia cuando el p-valor sale significativo (p<0,05) podemos aceptar la hipótesis con un 95% de confianza de que sí hay diferencia estadísticamente significativa en el valor medio de la variable entre los diferentes grupos.
Todos los test estadísticos se aplicaron con un nivel de confianza del 95% y se utilizó la versión 26 del software estadístico IBM SPSS.
El estudio fue realizado en un total de 102 sujetos, de los cuales 20 eran hombres (20%) y 82 mujeres (80%), con edades comprendidas entre los 23 y los 68 años.
Por grupos de estudio, existió mayor proporción de sujetos perteneciente al grupo COVID leve dentro del intervalo entre los 26 y los 45 años. Sin embargo, en el grupo COVID persistente hubo mayor número de sujetos dentro del intervalo de edad comprendido entre los 36 y 65 años.
Para analizar el nivel de salud oral en los sujetos COVID persistente se estudiaron 34 variables relacionadas. De todos estos marcadores de salud oral explorados de forma extraoral e intraoral y, posteriormente analizados según el grupo de estudio, aparecieron en mayor medida y con alta significación estadística, en el grupo COVID persistente las siguientes:
| VARIABLE | GRUPO COVID PERSISTENTE | GRUPO COVID LEVE | FIGURA |
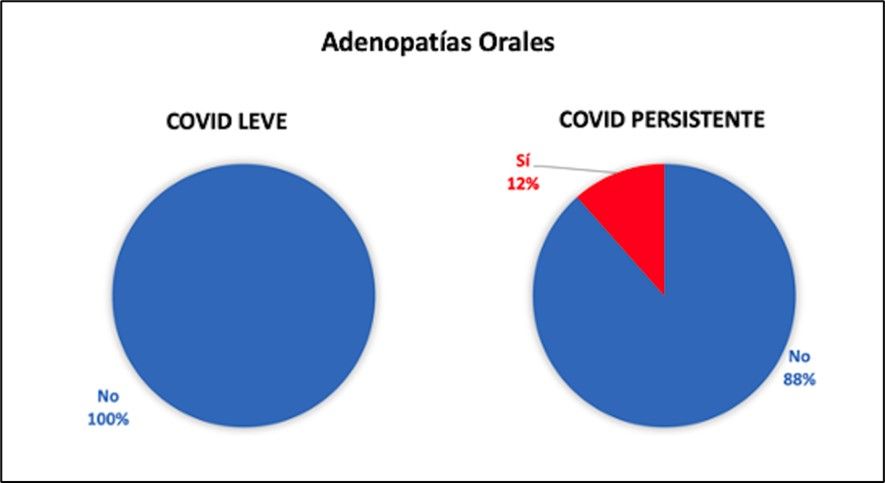
| Adenopatías | Presente en el 12% | Ausente | 1 |
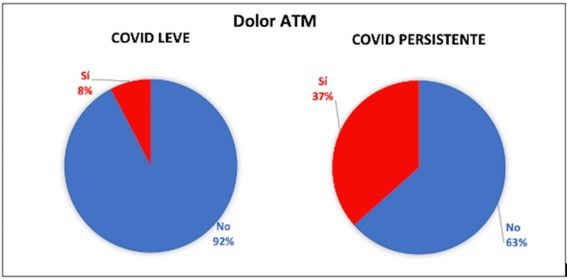
| Dolor ATM | Presente en el 37% | Presente en el 8% | 2 |
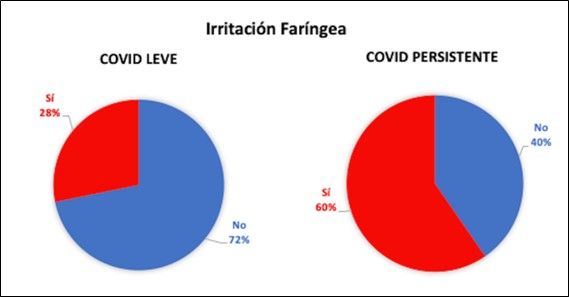
| Irritación faríngea | Presente en el 60% | Presente en el 28% | 3 |
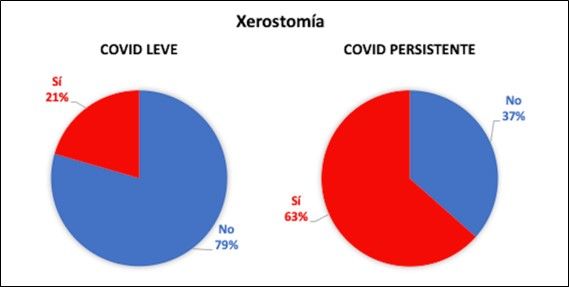
| Xerostomía | Presente en el 63% | Presente en el 21% | 4 |
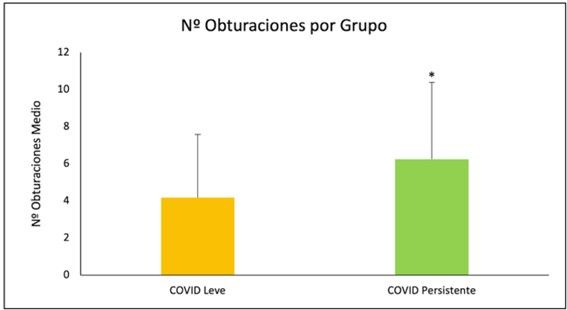
| Obturaciones | 6,25 ± 4,15 | 4,18 ± 3,4 | 5 |
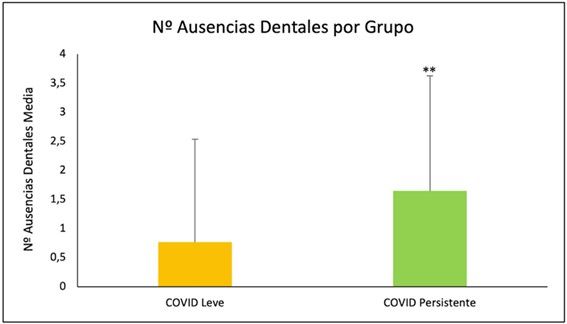
| Ausencias dentales | 1,65 ± 1,98 | 0,77 ± 1,77 | 6 |
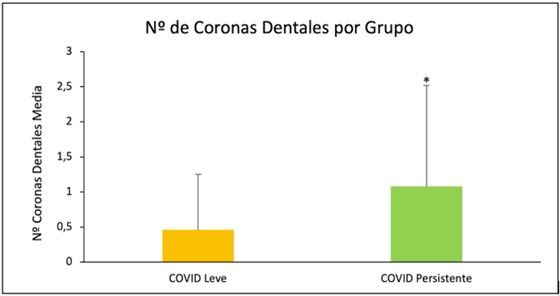
| Coronas dentales | 1,08 ± 1,44 | 0,46 ± 0,79 | 7 |
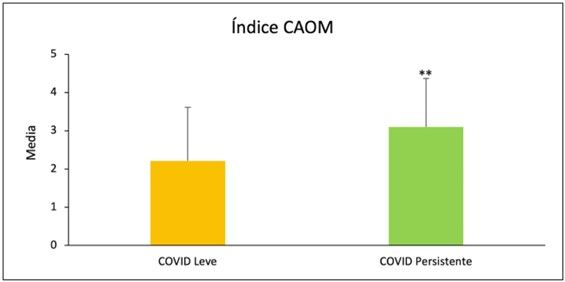
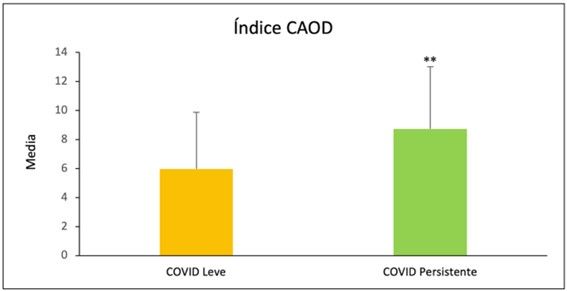
| CAOM | 3,1 ± 1,27 | 2,21 ± 1,4 | 8 |
| CAOD | 8,73 ± 4,28 | 5,97 ± 3,9 | 9 |
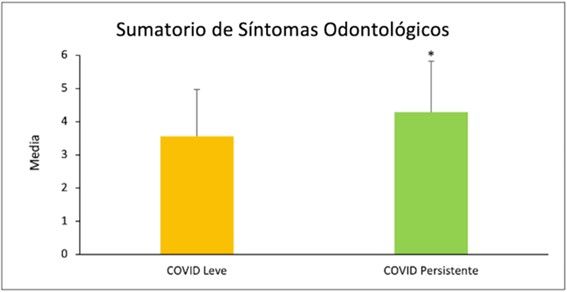
| Sumatorio de síntomas odontológicos | 4,29 ± 1,54 | 3,56 ± 1,41 | 10 |
Tabla 1. Marcadores orales con significación estadística entre grupos de estudio y su representación gráfica.
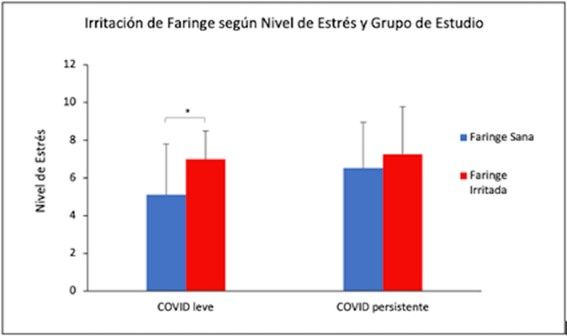
El estrés se reveló como uno de los factores más influyentes en la salud oral. Según se observa en la Figura 11, los sujetos COVID leve que con un mayor nivel de estrés subjetivo en la actualidad (7 ± 1,48) presentaron también una mayor irritación de faringe en comparación a aquellos con menor nivel de estrés (5,11 ± 2,69) y por tanto una faringe sin alteraciones, siendo esta diferencia estadísticamente significativa.
Sin embargo, esto no ocurrió en los sujetos COVID persistente porque, aunque presentaron mayor nivel de estrés, las diferencias encontradas a nivel de irritación de faringe fueron debidas al azar.
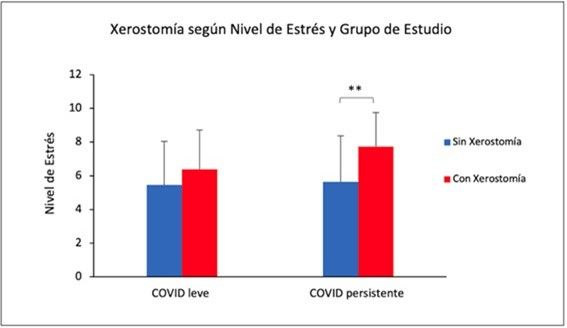
Por el contrario, son los sujetos de estudio COVID persistente con mayor nivel de estrés (7,73 ± 2,02) los que sufrieron más xerostomía en comparación con aquellos que tuvieron un menor nivel (5,63 ± 2,73), siendo esta diferencia significativa según el análisis estadístico U de Mann-Whitney (p<0,01) (Figura 12).
Dentro de las posibles afecciones sistémicas generadas por el virus SARS-CoV-2, es necesario analizar en profundidad su impacto sobre la cavidad oral. La infección por COVID-19 puede generar diversas manifestaciones orales, principalmente a nivel de la mucosa. En el presente estudio, se ha podido comprobar que la cantidad de síntomas odontológicos, como son la afectación periodontal y periimplantaria, la presencia de aftas, la irritación mucosa por brotes, la halitosis, la hipersensibilidad dentaria o la presencia de caries, fue mayor en los sujetos pertenecientes al grupo COVID persistente. Una posible explicación para este conjunto de manifestaciones podría argumentarse teniendo en cuenta que la cavidad oral forma parte de las estructuras pertenecientes al tracto respiratorio superior y supone una de las vías potenciales directas para la entrada del virus SARS-CoV-2 debido a la presencia de receptores ACE2 en la mucosa oral y en las células epiteliales de las glándulas salivales16.
Hay que destacar que los sujetos que mantuvieron en el tiempo síntomas sistémicos relacionados con COVID-19 presentaron también algunas manifestaciones orales como son la presencia de adenopatías, la sensación subjetiva de sequedad bucal (xerostomía), la irritación faríngea y el dolor de la ATM como consecuencia del bruxismo. De todas ellas, la existencia de adenopatías, la xerostomía y la irritación mucosa a nivel de la faringe son manifestaciones clínicas que igualmente se encuentran presentes en algunas patologías autoinmunes como son el síndrome de Sjögren, la artritis reumatoide, el lupus eritematoso sistémico, la diabetes tipo I o la esclerosis múltiple, entre otras17. Esto lleva a plantearse la posible naturaleza autoinmune del síndrome COVID persistente.
En el caso del dolor padecido a nivel de la ATM, generado por apretamiento dentario, principalmente nocturno, podría estar íntimamente relacionado con el nivel estrés percibido en la actualidad por los sujetos COVID persistentes, debido en gran medida a su complicada condición médica18.
Además, durante el confinamiento, las clínicas dentales detuvieron su actividad reduciendo la atención odontológica sólo a las urgencias dentales concretas, evitando en la medida de lo posible los tratamientos clínicos que generaban aerosoles 19. Esta disminución de la asistencia odontológica, el confinamiento en casa como norma de distanciamiento social, la crisis socioeconómica vivida, el aumento de los niveles de estrés, así como de los síntomas ansioso-depresivos, sumado a la situación fisiopatológica en la que se encontraban los sujetos COVID persistente, complicaron un acto tan rutinario como es la higiene bucodental diaria mediante cepillado dental y la visita frecuente al dentista. Esta podría ser la causa de un deterioro significativo en el estado de salud bucodental de los sujetos COVID persistente justificado por la presencia de mayor cantidad de obturaciones, de ausencias dentarias, presencia de coronas e índice de caries en comparación con los sujetos COVID leve.
Como limitaciones, los sesgos de nuestro estudio se deben a la selección de los casos de una única asociación de pacientes, dificultando la extrapolación de resultados. También se reconoce el desbalance entre el número de casos y controles, controlado por medio de un análisis multivariante para ajustar las variables que pudieran afectar al nivel de confianza de los resultados. Son necesarios estudios robustos que desarrollen protocolos de seguimiento y control al inicio de la enfermedad para poder evaluar los factores implicados en la resolución libre de secuelas o, por el contrario, en la evolución al síndrome persistente.
Por ello, la mejora de la práctica clínica en odontología exige fomentar las estrategias de investigación que permitan ampliar nuestro conocimiento sobre el síndrome COVID persistente y su diagnóstico precoz, así como en su prevención, quizá en manos de los odontólogos.
Los sujetos afectados por COVID persistente muestran diferentes manifestaciones orales relacionadas, algunas de ellas, con el hecho de que la cavidad oral sea vía de entrada del virus, como son la irritación mucosa o la presencia de aftas; otras, con la posible naturaleza autoinmune de este nuevo síndrome, como son la xerostomía o la presencia de adenopatías y, por último, otras manifestaciones estarían relacionadas con el estrés, como presencia de dolor de ATM, reflejo de bruxismo.
Wang Y-H, Peng L, Jiang J-H, X, et al. Misdiagnosis of primary mucosa-associated lymphoid tissue lymphoma of the pleura: case report and literature review. Transl Cancer Res. 2022;11(9):3315–3321.
Carrillo-Esper R. Post-COVID-19 syndrome. Gac Med Mex. 2022;158(3).
Ding Y, Zhou Y, Ling P, et al. Metformin in cardiovascular diabetology: a focused review of its impact on endothelial function. Theranostics. 2021;11(19):9376–9396.
Pervanidou P, Agorastos A, Kolaitis G, Chrousos GP. Neuroendocrine responses to early life stress and trauma and susceptibility to disease. Eur J Psychotraumatol. 2017;8(sup4).
Kabré WLMEB-, Ouédraogo N, Coulibaly AC, et al. Phytochemical, antioxidant and anti-inflammatory effects of extracts from Ampelocissus africana (Lour) Merr (Vitaceae) rhizomes. J Pharm Res Int. 2020;8–18.
Klugar M, Riad A, Mekhemar M, et al. Side effects of mRNA-based and viral vector-based COVID-19 vaccines among German healthcare workers. Biology. 2021;10(8):752.
Pedrosa M da S, Sipert CR, Nogueira FN. Salivary Glands, Saliva and oral findings in COVID-19 infection. Pesqui Bras Odontopediatria Clin Integr. 2020;20(suppl 1).
Vigón L, García-Pérez J, Rodríguez-Mora S, et al. Impaired antibody-dependent cellular cytotoxicity in a Spanish cohort of patients with COVID-19 admitted to the ICU. Front Immunol. 2021;12.
Binmadi NO, Aljohani S, Alsharif MT, Almazrooa SA, Sindi AM. Oral manifestations of COVID-19: A cross-sectional study of their prevalence and association with disease severity. J Clin Med. 2022;11(15):4461.
Orilisi G, Mascitti M, Togni L, et al. Oral manifestations of COVID-19 in hospitalized patients: A systematic review. Int J Environ Res Public Health. 2021;18(23):12511.
Bermúdez Bermúdez M, Cuadro Montero KM, Parra Sanabria EA, Rueda Jiménez A, Peña Vega CP. Manifestaciones en la cavidad bucal y en la cara asociadas a la COVID-19. Univ Médica. 2021;62(3).
Kisiel MA, Janols H, Nordqvist T, et al. Predictors of post-COVID-19 and the impact of persistent symptoms in non-hospitalized patients 12 months after COVID-19, with a focus on work ability. Ups J Med Sci. 2022;127.
Stavem K, Ghanima W, Olsen MK, Gilboe HM, Einvik G. Prevalence and determinants of fatigue after COVID-19 in non-hospitalized subjects: A population-based study. Int J Environ Res Public Health. 2021;18(4):2030.
Malarvili MB, Alexie M, Dahari N, Kamarudin A. On analyzing capnogram as a novel method for screening COVID-19: A review on assessment methods for COVID-19. Life. 2021;11(10):1101.
Gaudin A, Badran Z, Chevalier V, et al. COVID-19 and Oral Fluids. Front Dent Med. 2020;1.
Lechien JR, Radulesco T, Calvo-Henriquez C, Chiesa-Estomba CM, Hans S, Barillari MR, et al. ACE2 & TMPRSS2 expressions in head & neck tissues: A systematic review. Head Neck Pathol. 2021;15(1):225–235.
Edwards M, Dai R, Ahmed SA. Our environment shapes us: The importance of environment and sex differences in regulation of autoantibody production. Front Immunol. 2018;9.
Dias D, Botelho H, Bortolotti AL. Dos Reis AC. Neuroscience contributes to the understanding of the neurobiology of temporomandibular disorders associated with stress and anxiety. Cranio. 2021;13:1–6.
Brian Z, Weintraub JA. Oral health and COVID-19: Increasing the need for prevention and access. Prev Chronic Dis. 2020;17(200266).

Sánchez Fernández, Sara
Licenciada en Odontología por la Universidad de Zaragoza. Máster en Periodoncia Avanzada por la Universidad Europea de Madrid. Estudiante de Doctorado Universidad Europea de Madrid.
García Guerrero, Iván
Doctor en Odontología por la Universidad Rey Juan Carlos. Máster Cirugía Bucal e Implantología por la Universidad Rey Juan Carlos Investigador Principal Facultad de Biomédicas Universidad Europea de Madrid.
Palomino Barrigas, Ana I.
Doctora en Neurociencia por la Universidad Complutense de Madrid. Investigadora Colaboradora Facultad de Biomédicas Universidad Europea de Madrid. Profesora Titular Centro Adscrito a la Universidad Camilo José Cela.
Indexada en / Indexed in: – IME – IBECS – LATINDEX – GOOGLE ACADÉMICO
Correspondencia: Sara Sánchez Fernández. Clínica Universitaria Odontológica Paseo Santa María de la Cabeza, número 92. 28045. Madrid. [email protected]