Revisión bibliográfica
Pérez de Mora E, Hernández Guevara A, Heranz Martínez M, Gallardo López, N E. Fluoruro diamino de plata. Lo que necesitamos saber. Cient. Dent. 2021; 18; 4; 225-231
Fluoruro diamino de plata. Lo que necesitamos saber
Introducción. El fl uoruro diamino de plata deriva de la unión del nitrato de plata y fl uoruro. Reduce el avance de la caries y la degeneración de colágeno en la dentina. Impide la desmineralización y fomenta la remineralización del esmalte y la dentina. Por su sencilla aplicación es un material de gran interés en aquellos niños con ansiedad o poco colaboradores. El objetivo de esta revisión es comparar las recomendaciones de uso, frecuencia y porcentaje de aplicación del fl uoruro diamino de plata en dentición temporal.
Métodos. Se realizó una búsqueda en las bases de datos Pubmed/Medline y Science Direct usando términos Mesh. Se han incluido estudios realizados en pacientes entre 0 y 5 años, publicados entre 2016-2020.
Resultados. Se obtuvieron 12 artículos para examinar y contrastar los protocolos de porcentaje y continuidad de aplicación del fl uoruro diamino de plata. Dicho material ha sido analizado en referencia a diversas variables como su frecuencia de aplicación, concentración y seguimiento, entre otros. Se describen los resultados de fl uoruro diamino de plata en el microbioma presente en la placa de individuos y se cotejan los rasgos de microbioma asistentes en la placa entre la caries detenida y activa después de tratamiento. Gracias a las ventajas de este material se consigue un mejor manejo de conducta del paciente, disminuyendo su ansiedad.
Conclusiones. Según los resultados analizados la aplicación más efectiva del fl uoruro diamino de plata es al 38% cada 6 meses.
Introduction. Silver diamine fl uoride is derived from the union of silver nitrate and fl uoride. Reduce the progression of cavities and collagen degeneration in the dentin. Prevents demineralization and promotes remineralization of enamel and dentin. Due to its simple application, it is a material of great interest to those children with anxiety or little collaborators. The objective of this review is to compare the recommendations for use, frequency and percentage of application of silver diamine fl uoride in primary dentition.
Methods. The Pubmed / Medline and Science Direct databases were searched using Mesh terms. Studies carried out in patients between 0 and 5 years old, published between 2016-2020, have been included.
Results. Twelve articles were obtained to examine and contrast the protocols of percentage and continuity of application of silver diamine fl uoride. This material has been analyzed in reference to various variables such as its frequency of application, concentration and monitoring, among others. The results of silver diamine fl uoride in the microbiome present in the plate of individuals are described and the assisting microbiome traits in the plate are compared between the arrested and active caries after treatment. Thanks to the advantages of this material, a better management of the patient’s behavior is achieved, reducing their anxiety.
Conclusions. According to the results analyzed, the most effective application of silver diamine fl uoride is at 38% every 6 months.
Durante más de un siglo, los compuestos de plata han sido usados en odontología, inicialmente, como nitrato de plata para control de infecciones1 , manejo de las caries y después como material restaurador adicional2 .
Aunque el nitrato de plata fue usado extensamente en el pasado, el fluoruro diamino de plata (FDP) fue desarrollado a finales de los años 60 para combinar las propiedades antibacterianas de los iones de plata y el efecto preventivo del flúor2 .
Recientes revisiones sistemáticas y guías de la Asociación Americana de Odontología Pediátrica recomiendan el uso del fluoruro diamino sulfuro de plata en el manejo de las caries en niños y adolescentes, incluyendo aquellos con necesidades especiales2 . Por su sencilla aplicación es un material de gran utilidad en aquellos niños con ansiedad o poco colaboradores, dado que este tipo de pacientes suele posponer las citas dentales. El rechazo a acudir a la consulta dental, agrava la patología preexistente y dificulta el tratamiento, requiriendo más tiempo y más problemas en el manejo de la conducta, resultando una experiencia estresante y desagradable tanto para el profesional como para el propio paciente3 .
Cuando el FDP es aplicado sobre la superficie del diente, reacciona con la hidroxiapatita para formar fosfato de plata y fluoruro de calcio. La presencia de los compuestos de plata tales como el óxido de plata y el fosfato de plata reaccionan en las lesiones volviéndolas negras. Son destacables tres acciones del FDP en la prevención y tratamiento de la caries: su acción bactericida contra bacterias cariogénicas como el estreptococo mutans; promueve la remineralización e inhibe la desmineralización del esmalte y la dentina; y reduce la destrucción de la matriz de colágeno mediante la inhibición de la colagenasa2 .
Este material estaría indicado para los siguientes casos:
- Caries dentales cavitadas que se extienden a dentina sin afectación pulpar (asintomáticas)1, 2 .
- Lesiones cariosas en cualquier superficie2 .
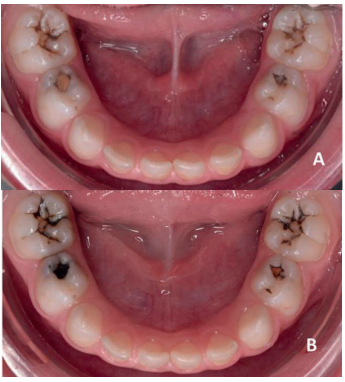
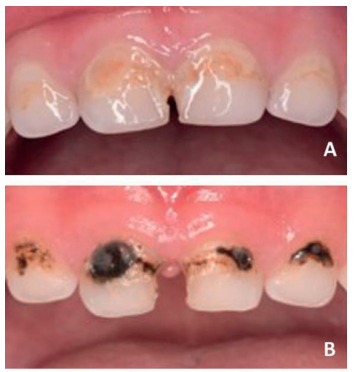
- En ambas denticiones, tanto en dientes anteriores como posteriores2 (Figuras 1 y 2).
- Tratamiento temporal para la detención de la caries4,5 .
- Pacientes con dificultades en la colaboración que requieren tratamiento bajo anestesia general2 .
- Pacientes con alto riesgo de caries con múltiples lesiones cavitadas y que requieren varias citas2 .
- Niños con acceso limitado a la atención dental2 .
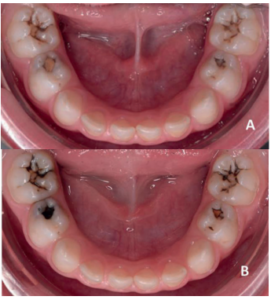
oclusales de los molares temporales. B: Dos semanas después de la aplicación del FDP se observa la tinción oscura de las zonas afectadas.
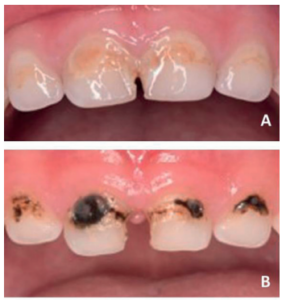
En el mercado se encuentran diversas presentaciones del FDP al 12%, 30% y 38% estando indicada su aplicación cada 4, 6 ó 12 meses1, 6 .
Para su aplicación es necesario el aislamiento relativo evitando así el contacto con la saliva y tejidos blandos para prevenir su tinción. Para ello es recomendable usar protector gingival y algodones2 . El FDP se aplica con un micro-brush por la superficie dental extendiendo una gota de producto en tres dientes, durante 30-60 segundos1-4 .
Las ventajas principales son que es un producto de fácil uso y económico. Además, sigue el concepto de odontología mínimamente invasiva que se puede aplicar en niños más vulnerables socialmente, poco colaboradores y muy pequeños4,6 .
El tratamiento con FDP es atraumático y al no utilizar material rotatorio disminuye el nivel de ansiedad del paciente, ya que este no nota vibración ni ruido. Se destaca también que es un proceso no doloroso, que no requiere la utilización de anestesia local y que acorta la duración de las citas al tener fácil aplicación7 . Por todo esto, se consigue un mejor manejo de la conducta del paciente por parte del profesional3 .
Sin embargo, a la hora de usarlo debemos tener en cuenta las contraindicaciones del FDP:
- Dolor espontáneo o provocado asociado con la caries2 .
- Lesión cariosa profunda, cerca de la pulpa dental, basada en hallazgos clínicos y radiográficos2 .
- Alergia del paciente a la plata1, 2 .
- Objeción de los padres o del paciente por la tinción que se produce tras su aplicación2 .
Los efectos adversos que puede presentar son: signos de inflamación en mucosa, encía o piel que desaparecen a los 2 días posteriores a su aplicación, episodios de alergia y, por último, tinción negra permanente en los dientes sobre los que se aplica lo que provoca preocupación en los padres1,4–6,8. Ocasionalmente puede causar irritación pulpar6 .
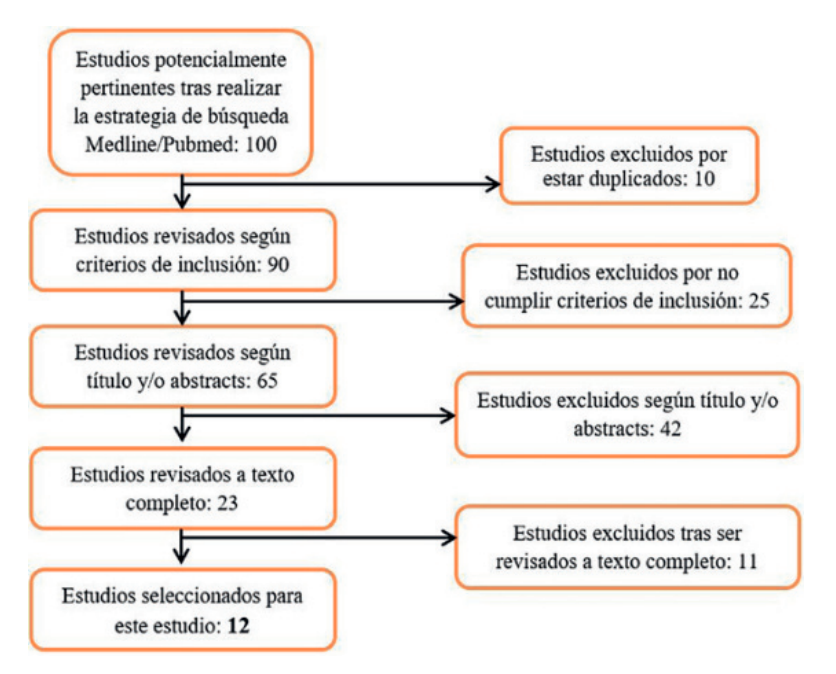
Se realizó una búsqueda a través de la base de datos Pubmed/Medline y Science Direct usando los términos Mesh: “Silver diamine fluoride”, “tooth deciduous” o “primary dentition”, “dental caries”, “children”.
Criterios de inclusión: artículos disponibles en inglés y en español, publicados entre 2016-2020, cuyos estudios hubieran sido realizados en pacientes entre 0 y 5 años.
Tras aplicar los criterios de inclusión se obtuvo un resultado de 12 artículos para valorar las indicaciones de porcentaje y frecuencia de aplicación del FDP (Figura 3).
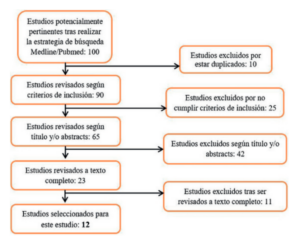
A lo largo del tiempo el FDP ha sido estudiado en referencia a su concentración, frecuencia de aplicación y seguimiento, entre otros. Este trabajo se ha enfocado en estos tres factores.
Siguiendo este mismo orden, en primer lugar, se han analizado los ensayos clínicos que han tratado el porcentaje de solución de FDP.
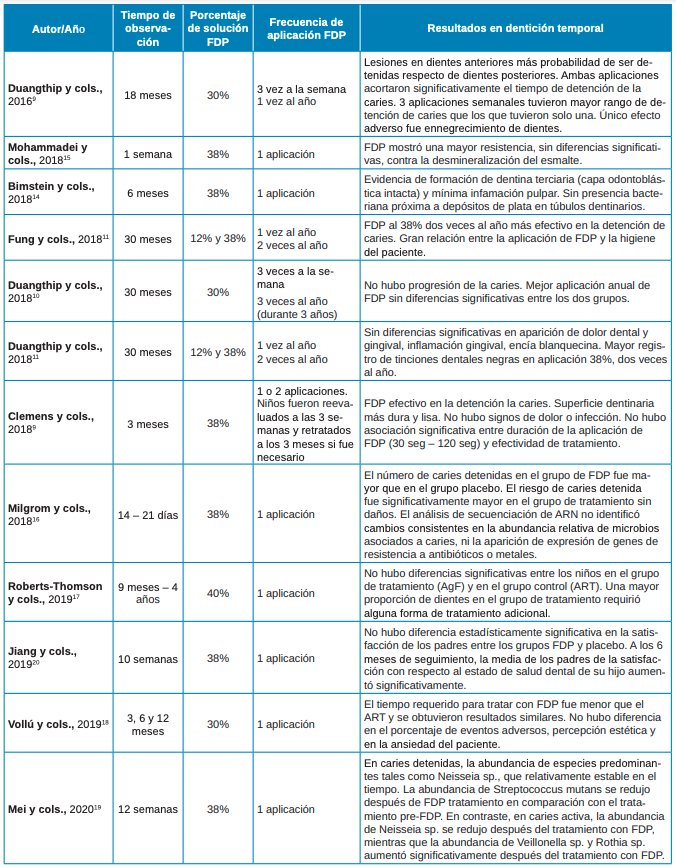
Duangthip y cols.,9,10 publicaron dos estudios aplicando FDP en una concentración del 30% en 2016 y 20181 obteniendo, respectivamente, que las lesiones en dientes anteriores tienen más probabilidad de ser detenidas respecto a los dientes posteriores. En ambos estudios se demostró que la concentración del 30% acortó significativamente el tiempo de detención de la caries9 y no hubo progresión de la misma10 .
En otros estudios como el de Fung y cols.,11 en 2018 y Duangthip y cols.,12 en 2018 investigaron la efectividad comparando el FDP al 12% y al 38%, concluyendo que al 38% es más efectivo en la detención de caries en dentición primaria respecto del 12%. Sin embargo, hubo un mayor registro de tinciones dentales negras en la aplicación al 38%12 .
Esta última concentración fue también utilizada en los estudios de Clemens y cols.,13 en 2018, Bimstein y cols.,14 en 2018 y Mohammadi y cols.,15 en 2018. Estos autores observaron que se creaba una superficie dentinaria más dura y lisa. No hubo signos de dolor o infección13, exposición, inflamación o deterioro pulpar, facilitando una mejor curación de la pulpa14 .
En íntima relación con la concentración del FDP encontramos la frecuencia de aplicación, influyendo esta combinación en los efectos de este producto. En los estudios analizados, los autores indican que se debe realizar cada 4, 6 ó 12 meses con un porcentaje de solución de 12%, 30%, 38% o 40% (Tabla).
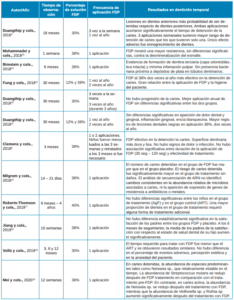
Se observó una variabilidad en los periodos de aplicación del FDP. En primer lugar, Duangthip y cols.,9 en 2016 analizaron la efectividad aplicando FDP al 30% una vez al año y en otro grupo semanalmente, comparándolos con un tercer grupo en el que aplicó barniz de FNa al 5%, semanalmente. Se demostró que el FDP al 30%, aplicado de manera anual o semanal, es más efectivo que el barniz de FNa9,10. En esta misma línea se encontró otro estudio de Duangthip y cols. en 201812 que comparó la efectividad de aplicación del FDP al 30%, tres veces a la semana y una vez al año durante 3 años, respecto del barniz de FNa al 5%, tres veces a la semana. Las aplicaciones anuales de FDP tuvieron mayor rango de detención de caries que los que tuvieron tres aplicaciones semanales tanto de FDP como de FNa. Cabe destacar que este autor dentro del mismo estudio utilizó parámetros similares dos años más tarde, concluyendo que es mejor una aplicación anual de FDP, pero sin diferencias significativas entre los dos grupos10. El único efecto adverso fue el ennegrecimiento de los dientes9 .
Fung y cols., en 201811 concluyeron que el FDP al 38% dos veces al año es más efectivo en la detención de caries respecto de aplicaciones al 12% cada 6 y 12 meses y al 38% cada 12 meses, aunque hay mayor registro de tinciones negras12 .
Hubo gran relación entre la aplicación de FDP y la higiene del paciente. La interacción entre la frecuencia de la aplicación del FDP y la higiene oral es significativa. La higiene oral de los niños debe ser un factor a tener en cuenta a la hora de elegir la periodicidad de aplicación del FDP. En niños con poca higiene oral la aplicación cada 6 meses es más efectiva que la aplicación anual en la detención de la caries11 .
Finalmente, se encontraron estudios que realizaron una única aplicación, como los de Mohammadi y cols.,15 y Clemens y cols.,13 en 2018. En este último se hicieron 1 o 2 aplicaciones, ya que los niños fueron reevaluados a las 3 semanas y retratados a los 3 meses en los casos necesarios13. Los resultados fueron bastante similares y favorables. Destacaron que si repetimos la terapia dos veces al año la diferencia podría ser más significativa15 .
Milgrom y cols.,16 investigaron la efectividad y seguridad a corto plazo del 38% de FDP haciendo una aplicación. Tras 21 días de seguimiento concluyeron que detiene la caries dental y es eficaz para el tratamiento a corto plazo de la caries dental en niños. El efecto es rápido y seguro, y el potencial de resistencia microbiana parece bajo16 .
Otro factor que estudiaron fue la duración de la aplicación (30-120 seg). Sin embargo, no hubo asociación significativa entre duración de la aplicación y efectividad de tratamiento13. Los resultados sugieren que el tratamiento con FDP es un tratamiento prometedor que puede ayudar en la salud pública dental en el abordaje de la caries en población de alto riesgo13 .
Bimstein y cols.,14 en 2018 estudiaron histológicamente un molar temporal al que se le realizó una aplicación de FDP 6 meses antes de su extracción. Se obtuvieron resultados positivos: no hubo exposición pulpar, pero sí formación de dentina terciaria. Adyacente a la dentina terciaria se observó una capa intacta de odontoblastos. Numerosos túbulos dentinarios demostraron depósitos de plata en una profundidad de 1mm sin presencia bacteriana14 .
Cabe destacar que Fung y cols.,11 y dos de los estudios de Duangthip y cols.,10,12 de 2018 hicieron un seguimiento más largo a 30 meses, donde se obtuvieron mejores resultados. El efecto del FDP en la detención y prevención de la caries puede llegar a prolongarse hasta más de dos años10–12. Sin embargo, sería necesario realizar nuevos estudios para comprobar el tiempo máximo que podría ser efectivo el FDP.
Resaltar que otros autores comparan los resultados obtenidos con el tratamiento de la caries con FDP con otros puntos de vista. Roberts-Thomson y cols.,17 compararon la efectividad del fluoruro de plata (AgF) con restauraciones atraumáticas (ART) para tratar caries en dientes primarios posteriores entre niños que residen en comunidades aborígenes remotas en Australia. No hubo diferencias significativas en los resultados entre ambos grupos, sin embargo, cabe destacar que hubo una mayor proporción de niños más pequeños en el grupo de tratamiento con AgF en comparación con el de restauraciones atraumáticas17 .
Vollú y cols.,18 hicieron la misma comparación que los autores anteriores salvo que esta vez con FDP al 30%. Tras 12 meses de seguimiento no hubo diferencias en cuanto a ansiedad, eventos adversos y salud oral en el paciente entre FDP y restauraciones atraumáticas. Dado que el FDP es más económico, menos dependiente de la habilidad del operador y requiere menos tiempo de gabinete en comparación con restauraciones atraumáticas, los autores sugieren que FDP debe elegirse como la opción, sobre todo donde el acceso al tratamiento sea difícil18 .
Mei y cols.,19 describieron los efectos de FDP en el microbioma presente en la placa de sujetos con caries de la primera infancia y compararon los perfiles de microbioma presentes en la placa entre la caries detenida y activa después de tratamiento de FDP en tres momentos de tiempo (0 – momento de aplicación, 2 y 12 semanas). No se observaron cambios generales en el perfil del microbioma en la caries detenida por FDP. La abundancia relativa de algunas especies relacionadas con la caries se redujo al detener la caries, pero aumentaron en la caries activa después del tratamiento con FDP19 .
Jiang y cols.,20 propusieron descubrir los cambios en la satisfacción de los padres, gracias a cuestionarios, y la salud oral de los niños tras el tratamiento con ART en lesiones de caries de dentina no tratadas y tratadas con FDP. La colocación de restauraciones de cementos de ionómero de vidrio, independientemente de si los dientes cariados han tenido previamente la aplicación de FDP o no, puede mejorar la satisfacción de los padres respecto a la estética dental de sus hijos. Por otra parte, la colocación de ART en dientes primarios anteriores tratados con FDP puede mejorar la satisfacción de los padres con el color de los dientes del paciente. Sin embargo, este tratamiento restaurador invasivo mínimo no tiene efecto significativo sobre la salud oral de los niños20 .
El FDP mostró una mayor resistencia, sin diferencias significativas, comparándolo con el barniz de flúor, contra la desmineralización del esmalte. Tiene un efecto similar en la prevención de la desmineralización en los dientes anteriores de la dentición temporal15. Ofrece una fácil, eficiente y bien aceptada alternativa no invasiva al tratamiento de la caries temprana infantil en niños pequeños respecto del tratamiento restaurador tradicional13,14. Clemens y cols.,13 demostraron que el FDP es efectivo tanto en caries iniciales, no cavitadas como cavitadas.
En referencia a las tinciones dentales negras, siendo el principal inconveniente que preocupa tanto a profesionales, como a padres y pacientes, se pueden minimizar aplicando yoduro potásico o ácido tánico15. Otra opción, es que una vez que se haya controlado la patología cariosa podemos restaurar los dientes (sobre todo los anteriores) con un tratamiento restaurador convencional, siendo el FDP un tratamiento temporal hasta conseguir unas condiciones óptimas para restaurar con resinas compuestas.
Hay evidencia de formación de dentina terciaria (capa odontoblástica intacta). Además, no hay presencia bacteriana próxima a depósitos de plata en los túbulos dentinarios, existiendo mayor penetración del FDP en dentina (50-200 micras) que en esmalte (10 micras)14 .
Resulta complicado comparar diferentes estudios con variables distintas. Sin embargo, los resultados obtenidos son claros y nos permiten obtener una conclusión sobre el uso del FDP.
Según los resultados de los estudios analizados podemos concluir que la aplicación más efectiva de FDP para el tratamiento de la caries en dientes temporales es al 38% cada 6 meses.
Crystal YO, Niederman R. Evidence based dentistry update on silver diamine fluoride. Dent Clin North Am 2019; 63(1):45-68.
Hu S, Meyer B, Duggal M. A silver renaissance in dentistry. Eur Arch Paediatr Dent 2018; 19(4):221-7.
Villar B, Rodríguez BV, Cañizares C, Moreta VT. Técnicas en el manejo de la conducta del paciente odontopediátrico. Cient Dent 2020; 17(1): 27-34.
Crystal YO, Niederman R. Silver diamine fluoride treatment considerations in children’s caries management. Brief communication and commentary. Pediatr Dent 2016; 38(7): 466 -71.
Contreras V, Toro MJ, Elías-Boneta AR, Encarnación-Burgos A. Effectiveness of silver diamine fluoride in caries prevention and arrest: a systematic literature review. Gen Dent 2017; 65(3): 22-9.
Oliveira BH, Rajendra A, Veitz-Keenan A, Niederman R. The effect of silver diamine fluoride in preventing caries in the primary dentition: A systematic review and metaanalysis. Caries Res 2019; 53(1):24-32.
Villar B, Moreta BT, Zunino LM, Rodríguez MA. Factores que influyen en la ansiedad dental del paciente infantil. Cient Dent 2019; 16 (1): 59-66.
Seifo N, Cassie H, Radford JR, Innes NPT. Silver diamine fluoride for managing carious lesions: an umbrella review. BMC Oral Health 2019; 19(1):145.
Duangthip D, Chu CH, Lo ECM. A randomized clinical trial on arresting dentine caries in preschool children by topical fluorides-18 month results. J Dent 2016; 44:57-63.
Duangthip D, Wong MCM, Chu CH, Lo ECM. Caries arrest by topical fluorides in preschool children: 30-month results. J Dent 2018; 70:74-9.
Fung MHT, Duangthip D, Wong MCM, Lo ECM, Chu CH. Randomized clinical trial of 12% and 38% silver diamine fluoride treatment. J Dent Res 2018; 97(2):171-8.
Duangthip D, Fung MHT, Wong MCM, Chu CH, Lo ECM. Adverse effects of silver diamine fluoride treatment among preschool children. J Dent Res 2018; 97(4):395-401.
Clemens J, Gold J, Chaffin J. Effect and acceptance of silver diamine fluoride treatment on dental caries in primary teeth: Silver diamine fluoride on caries. J Public Health Dent 2018; 78(1):63-8.
Bimstein E, Damm D. Human primary tooth histology six months after treatment with silver diamine fluoride. J Clin Pediatr Dent 2018; 42(6):442-4.
Mohammadi N, Farahmand Far M. Effect of fluoridated varnish and silver diamine fluoride on enamel demineralization resistance in primary dentition. J Indian Soc Pedod Prev Dent 2018; 36(3):257.
Milgrom P, Horst JA, Ludwig S, Rothen M, Chaffee BW, Lyalina S y cols. Topical silver diamine fluoride for dental caries arrest in preschool children: A randomized controlled trial and microbiological analysis of caries associated microbes and resistance gene expression. J Dent 2018; 68:72-8.
Roberts‐Thomson K, Ha D, Wooley S, Meihubers S, Do L. Community trial of silver fluoride treatment for deciduous dentition caries in remote indigenous communities. Aust Dent J 2019; 64(2):175-80.
Vollú AL, Rodrigues GF, Rougemount Teixeira RV, Cruz LR, dos Santos Massa G, de Lima Moreira JP y cols. Efficacy of 30% silver diamine fluoride compared to atraumatic restorative treatment on dentine caries arrestment in primary molars of preschool children: A 12-months parallel randomized controlled clinical trial. J Dent 2019; 88:103165.
Mei ML, Yan Z, Duangthip D, Niu JY, Yu OY, You M y cols. Effect of silver diamine fluoride on plaque microbiome in children. J Dent 2020; 3:100016.
Jiang M, Wong MCM, Chu CH, Dai L, Lo ECM. Effects of restoring SDF-treated and untreated dentine caries lesions on parental satisfaction and oral health related quality of life of preschool children. J Dent 2019; 88: 103171.

Pérez de Mora, Esther
Graduada en Odontología, US. Alumna del Máster en Odontopediatría, UCM.
Hernández Guevara, Alejandra
Doctora en Odontología, UCM. Magíster en Odontopediatría, UCM. Profesora colaboradora del Máster de Odontopediatría, UCM.
Heranz Martínez, Macarena
Magíster en Odontopediatría, UCM. Máster en Ortodoncia y Ortopedia Dentofacial, IUM. Práctica privada, Guadalajara.
Gallardo López, Nuria E.
Doctora en Odontología, UCM. Magíster en Odontopediatría, UCM. Codirectora del Máster en Odontopediatría, UCM
Indexada en / Indexed in: – IME – IBECS – LATINDEX – GOOGLE ACADÉMICO