Puesta al día
Santmartí Oliver M, Domínguez Gordillo A Á, Madrigal Martínez-Pereda C, Cerero Lapiedra R. Valoración de las diferentes opciones de tratamiento en el manejo clínico del Síndrome de Boca Ardiente (SBA). Cient. Dent. 2022; 19; 2; 91-101
Valoración de las diferentes opciones de tratamiento en el manejo clínico del Síndrome de Boca Ardiente (SBA)
Introducción: El Síndrome de Boca Ardiente (SBA), cuya definición y fisiopatología continúan siendo un tema de debate actual, tampoco cuenta con unas pautas universalmente aceptadas para su tratamiento. Por ello, el objetivo del presente trabajo es presentar una valoración de los distintos tratamientos para el manejo clínico de los pacientes con SBA en base a la evidencia científica disponible, para que se valore su aplicación en cada caso concreto.
Material y métodos: Se realizó una búsqueda en las bases de datos de PubMed (MEDLINE) y The Cochrane Library (Wiley) sobre los distintos tratamientos del SBA. Con los datos obtenidos respecto a la efectividad de cada modalidad terapéutica y los efectos adversos que produce, se han elaborado tres diferentes líneas de tratamiento.
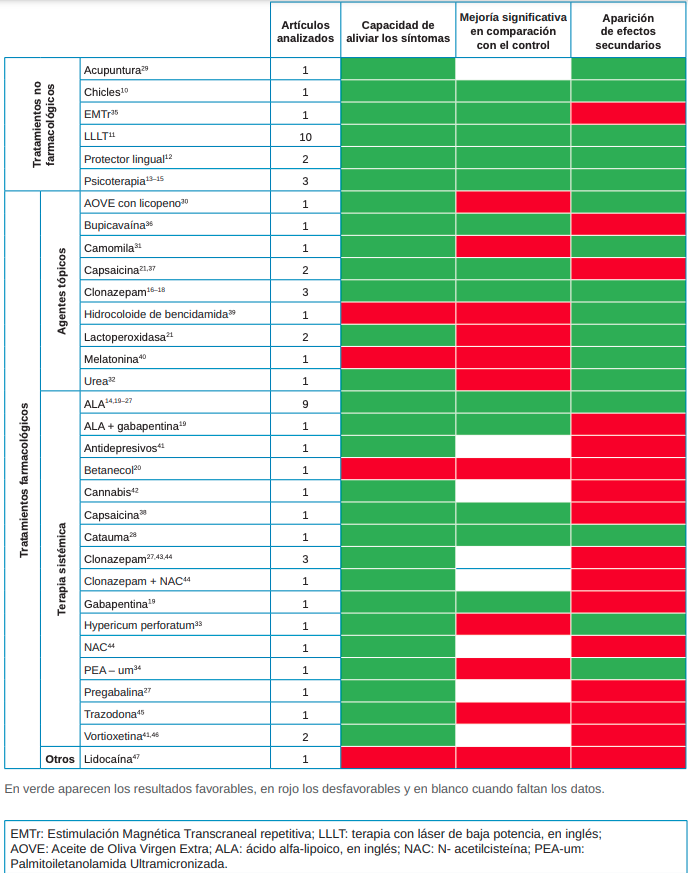
Resultados: En la primera línea de tratamiento encontramos los chicles, la LLLT (terapia con láser de baja potencia, en inglés), el protector lingual, la psicoterapia, clonazepam tópico, ALA (ácido alfa-lipoico, en inglés) y la Catauma.
Conclusión: Hacen falta más investigaciones que brinden una orientación suficiente a los clínicos sobre las modalidades terapéuticas efectivas y que permitan establecer una correcta estrategia en el manejo del SBA.
Introduction: The definition and pathophysiology of Burning Mouth Syndrome (BMS) remain a subject of ongoing debate, and there are no universally accepted guidelines for its treatment. Therefore, the objective of this paper is to present an assessment of the different treatments for the clinical management of patients with BMS on the basis of the available scientific evidence, so that their application in each specific case can be assessed.
Material and methods: A search was carried out in the PubMed (MEDLINE) and The Cochrane Library (Wiley) databases on the different treatments for BMS. With the data obtained regarding the effectiveness of each therapeutic modality and the adverse effects it produces, three different lines of treatment have been developed.
Results: The first line of treatment includes chewing gum, LLLT (low level laser therapy), tongue guard, psychotherapy, topical clonazepam, ALA (alpha lipoic acid) and Catauma.
Conclusion: Further research is required to provide sufficient guidance to clinicians on effective therapeutic modalities and to establish a correct strategy in the management of BMS.
El Síndrome de Boca Ardiente (SBA) ha recibido diversas definiciones desde que se describió por primera vez. La última de ellas aparece en 2020 en la primera edición de la Clasificación Internacional del Dolor Orofacial (ICOP, en inglés)1 propuesta por la Sociedad Internacional de las Cefaleas (IHS, en inglés). El SBA se define como una sensación de ardor o disestesia intrabucal que recurre de manera diaria durante más de dos horas al día en un período superior a tres meses, sin lesiones causales evidentes en la exploración clínica o la investigación (Tabla 1). Dicha entidad está clasificada dentro de la categoría de “dolor orofacial idiopático”, es decir, que no se le puede atribuir ninguna causa conocida. Sin embargo, en la tercera edición de la Clasificación Internacional de las Cefaleas (ICHD- III, en inglés)2 , propuesta por la misma sociedad tan solo dos años antes, se incluye el SBA dentro de las “lesiones dolorosas de los pares craneales y otros dolores faciales”, atribuyéndole así un origen neuropático.

Miller y cols.3 cuestionan si realmente se puede considerar el SBA como un síndrome, ya que los pacientes no siempre sufren el conjunto consistente de características clínicas (disgeusia y/o xerostomía), que lo constituirían. Proponen como término más adecuado el de Trastorno de Boca Ardiente.
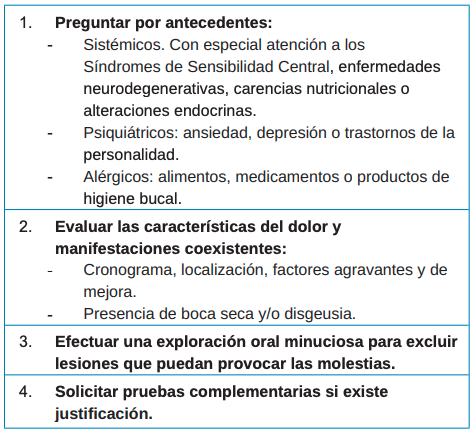
Actualmente existe consenso respecto a que el ardor bucal secundario a un trastorno local o sistémico no se debe considerar SBA. No se acepta que exista un SBA primario y otro secundario. No se procederá al diagnóstico de SBA hasta que todas las posibles alteraciones estén tratadas y/o controladas y se haya descartado cualquier otra posible etiología del ardor bucal (Tabla 2)1,2,4.
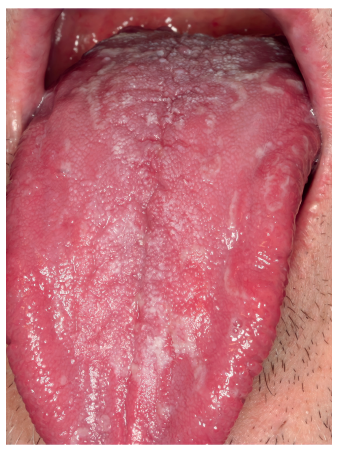
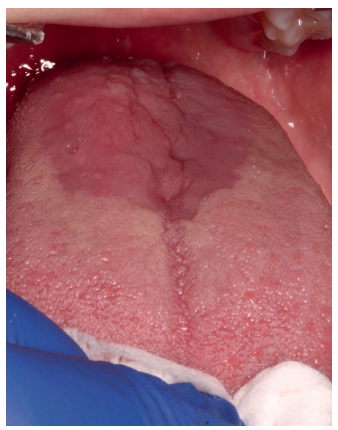
La prevalencia del SBA es particularmente alta entre mujeres de mediana edad, coincidiendo con el período de peri y posmenopausia5 . La sintomatología suele ser bilateral, aunque no se descarta el diagnóstico si es unilateral. La localización más frecuente de la sensación de ardor son los dos tercios anteriores de la lengua, seguida del dorso y de los bordes laterales, parte anterior del paladar duro, mucosa labial y encía1,2.
La fisiopatología del SBA es aún desconocida, aunque existe una evidencia creciente que sugiere que podría tener un origen neuropático existiendo alteraciones en diferentes niveles del sistema nervioso central o periférico que podrían estar involucradas en su patogenia1,2,6. Se han propuesto tres hipótesis distintas sobre su origen neuropático: que se trate de una neuropatía sensorial periférica de fibras pequeñas; una neuropatía subclínica del sistema trigeminal (nervio lingual, nervio mandibular o nervio trigémino completo); o que lo cause una hipofunción de las neuronas dopaminérgicas6.
Por otro lado, Yunus7 incluyó el SBA dentro de los Síndromes de Sensibilidad Central (SSC) junto a otros trastornos médicos sin causa orgánica aparente (como por ejemplo la fibromialgia, la migraña y los trastornos temporomandibulares) que estarían vinculados por un mecanismo común de sensibilización central, en la que existiría una hipersensibilidad a estímulos nocivos y no nocivos (hiperalgesia y alodinia). Todos estos síndromes comparten múltiples síntomas, que incluyen dolor, fatiga, sueño no reparador y dificultades psicosociales8 .
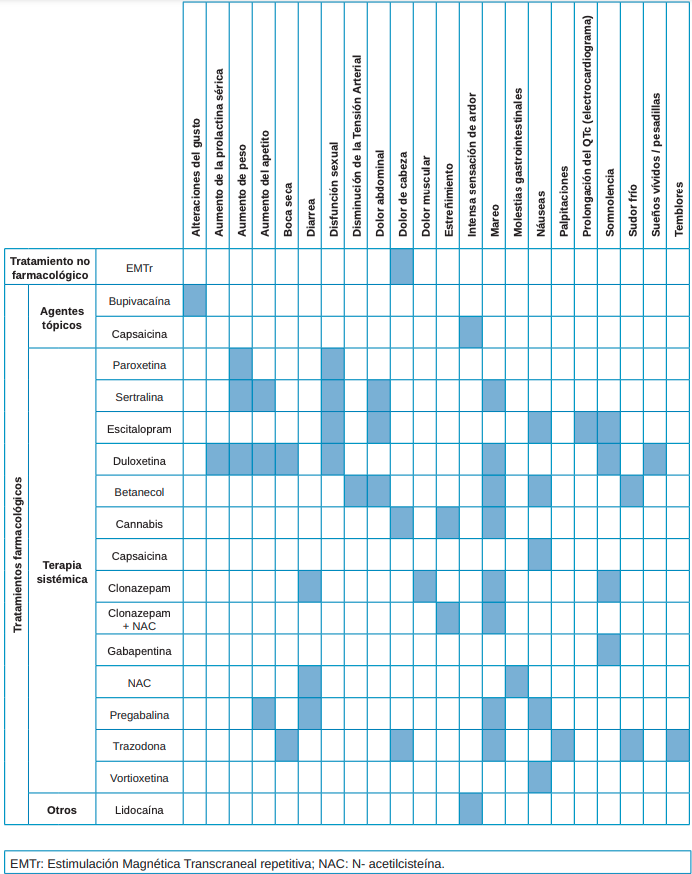
La falta de evidencia científica en cuanto a la etiología del SBA conlleva que, actualmente, la estrategia terapéutica se centre en la reducción del ardor y en una mejora en la calidad de vida, sin pautas universalmente aceptadas9 . Las diferentes opciones terapéuticas que se han propuesto para el manejo de los síntomas relacionados con el SBA pueden dividirse, según su origen, en no farmacológicas o farmacológicas, y estas según su aplicación de forma tópica o sistémica.
El objetivo del presente trabajo es presentar al práctico clínico una valoración de los distintos tratamientos para el manejo clínico de los pacientes con SBA en base a la evidencia científica disponible para que se valore su aplicación en cada caso concreto.
La explicación detallada de las teorías sobre los mecanismos involucrados en la patogénesis del SBA, así como del mecanismo de acción de los distintos tratamientos exceden los objetivos del presente artículo.
International Classification of Orofacial Pain, 1st edition (ICOP). Cephalalgia 2020;40(2):129–21.
Headache Classification Committee of the International Headache Society (IHS) The International Classification of Headache Disorders, 3rd edition. Cephalalgia 2018;38(1):1–211.
Miller CS, Farag AM, Chmieliauskaite M, y cols. Is burning mouth a syndrome or a disorder? A commentary. Oral Surg Oral Med Oral Pathol Oral Radiol 2019;127(5):361–3.
The IASP classification of chronic pain for ICD-11. Pain. 2018;160(1):88–94.
Kohorst JJ, Bruce AJ, Torgerson RR, Schenck LA, Davis MD. A populationbased study of the incidence of burning mouth syndrome. Mayo Clin Proc 2014;89(11):1545–52.
Jääskeläinen SK. Pathophysiology of primary burning mouth syndrome. Clin Neurophysiol 2012;123(1):71–7.
Yunus MB. Editorial Review: An Update on Central Sensitivity Syndromes and the Issues of Nosology and Psychobiology. Curr Rheumatol Rev 2015;11(2):70–85.
Neblett R, Cohen H, Choi Y, Hartell M, Williams M, Mayer T. The Central Sensitization Inventory (CSI): establishing clinically significant values for identifying central sensitivity syndromes in an outpatient chronic pain sample. J Pain 2013;14(5):438–45.
Moghadam-Kia S, Fazel N. A diagnostic and therapeutic approach to primary burning mouth syndrome. Clin Dermatol 2017;35(5):453–60.
Sekine N, Okada-Ogawa A, Asano S, Takanezawa D, Nishihara C, Tanabe N, et al. Analgesic effect of gum chewing in patients with burning mouth syndrome. J Oral Sci 2020;62(4):387–92.
Al-Maweri SA, Javed F, Kalakonda B, AlAizari NA, Al-Soneidar W, Al-Akwa A. Efficacy of low level laser therapy in the treatment of burning mouth syndrome: A systematic review. Photodiagnosis Photodyn Ther 2017;17:188–93.
López-Jornet P, Camacho-Alonso F, Andujar-Mateos P. A prospective, randomized study on the efficacy of tongue protector in patients with burning mouth syndrome. Oral Dis 2011;17(3):277–82.
Bergdahl J, Anneroth G, Ferris H. Cognitive therapy in the treatment of patients with resistant burning mouth syndrome: a controlled study. J Oral Pathol Med 1995;24(5):213–5.
Femiano F, Gombos F, Scully C. Síndrome de boca ardiente: Estudio de la psicoterapia, medicación con ácido alfalipoico y combinación de terapias. Med Oral 2004;9(1):8–13.
Miziara ID, Filho BCA, Oliveira R, Rodrigues dos Santos RM. Group psychotherapy: An additional approach to burning mouth syndrome. J Psychosom Res 2009;67(5):443–8.
Gremeau-Richard C, Woda A, Navez ML, y cols. Topical clonazepam in stomatodynia: A randomised placebo-controlled study. Pain 2004;108(1–2):51–7.
Rodríguez de Rivera Campillo E, LópezLópez J, Chimenos-Küstner E. Response to topical clonazepam in patients with burning mouth syndrome: a clinical study. Bull Group Int Rech Sci Stomatol Odontol 2010;49(1):19–29.
Rossella I, Alessandro V, Naman R, Gary K, Hervé SY. Topical clonazepam for burning mouth syndrome: Is it efficacious in patients with anxiety or depression? J Oral Rehabil 2022;49(1):54–61.
López-D’alessandro E, Escovich L. Combination of alpha lipoic acid and gabapentin, its efficacy in the treatment of burning mouth syndrome: A randomized, double-blind, placebo controlled trial. Med Oral Patol Oral Cir Bucal 2011;16(5).
Femiano F. Burning mouth syndrome (BMS): an open trial of comparative efficacy of alpha‐lipoic acid (thioctic acid) with other therapies. Minerva Stomatol 2002;51(9):405–9.
Marino R, Torretta S, Capaccio P, Pignataro L, Spadari F. Different therapeutic strategies for burning mouth syndrome: preliminary data. J Oral Pathol Med 2010;39(8):611–6.
Palacios-Sánchez B, Moreno-López LA, Cerero-Lapiedra R, Llamas-Martínez S, Esparza-Gómez G. Alpha lipoic acid efficacy in burning mouth syndrome. A controlled clinical trial. Med Oral Patol Oral Cir Bucal 2015;20(4):e435–40.
Carbone M, Pentenero M, Carrozzo M, Ippolito A, Gandolfo S. Lack of efficacy of alpha-lipoic acid in burning mouth syndrome: A double-blind, randomized, placebo-controlled study. Eur J Pain 2009;13(5):492–6.
López-Jornet P, Camacho-Alonso F, Leon-Espinosa S. Efficacy of alpha lipoic acid in burning mouth syndrome: A randomized, placebo-treatment study. J Oral Rehabil 2009;36(1):52–7.
Cavalcanti DR, Da Silveira FRX. Alpha lipoic acid in burning mouth syndrome – A randomized double-blind placebocontrolled trial. J Oral Pathol Med 2009;38(3):254–61.
Femiano F, Gombos F, Scully C, Busciolano M, De Luca P. Burning mouth syndrome (BMS): Controlled open trial of the efficacy of alpha-lipoic acid (thioctic acid) on symptomatology. Oral Dis 2000;6(5):274–7.
Çınar SL, Kartal D, Pergel T, Borlu M. Effectiveness and safety of clonazepam, pregabalin, and alpha lipoic acid for the treatment of burning mouth syndrome. Erciyes Med J 2018;40(1):35–8.
Spanemberg JC, Cherubini K, De Figueiredo MAZ, Gomes APN, Campos MM, Salum FG. Effect of an herbal compound for treatment of burning mouth syndrome: Randomized, controlled, double-blind clinical trial. Oral Surg Oral Med Oral Pathol Oral Radiol 2012;113(3):373–7.
Jurisic Kvesic A, Zavoreo I, Basic Kes V, y cols. The effectiveness of acupuncture versus clonazepam in patients with burning mouth syndrome. Acupunct Med 2015;33(4):289–92.
Cano-Carrillo P, Pons-Fuster A, LópezJornet P. Efficacy of lycopene-enriched virgin olive oil for treating burning mouth syndrome: A double-blind randomised. J Oral Rehabil 2014;41(4):296–305.
Valenzuela S, Pons-Fuster A, LópezJornet P. Effect of a 2% topical chamomile application for treating burning mouth syndrome: a controlled clinical trial. J Oral Pathol Med 2016;45(7):528–33.
da Silva L, Siqueira J, Teixeira M, Siqueira S. The role of xerostomia in burning mouth syndrome: a case-control study. Arq Neuropsiquiatr 2014;72(2):91–8.
Sardella A, Lodi G, Demarosi F, Tarozzi M, Canegallo L, Carrassi A. Hypericum perforatum extract in burning mouth syndrome: A randomized placebocontrolled study. J Oral Pathol Med 2008;37(7):395–401.
Ottaviani G, Rupel K, Gobbo M, y cols. Efficacy of ultramicronized palmitoylethanolamide in burning mouth syndrome-affected patients: a preliminary randomized double-blind controlled trial. Clin Oral Investig 2019;23(6):2743–50.
Umezaki Y, Badran BW, Devries WH, Moss J, Gonzales T, George MS. The Efficacy of Daily Prefrontal Repetitive Transcranial Magnetic Stimulation (rTMS) for Burning Mouth Syndrome (BMS): A Randomized Controlled Single-blind Study. Brain Stimul 2016;9(2):234–42.
Treldal C, Jacobsen CB, Mogensen S, y cols. Effect of a local anesthetic lozenge in relief of symptoms in burning mouth syndrome. Oral Dis 2016;22(2):123–31.
Silvestre FJ, Silvestre-Rangil J, TamaritSantafé C, Bautista D. Application of a capsaicin rinse in the treatment of burning mouth syndrome. Med Oral Patol Oral Cir Bucal 2012;17(1):2–5.
Petruzzi M, Lauritano D, De Benedittis M, Baldoni M, Serpico R. Systemic capsaicin for burning mouth syndrome: Short-term results of a pilot study. J Oral Pathol Med 2004;33(2):111–4.
Sardella A, Uglietti D, Demarosi F, Lodi G, Bez C, Carrassi A. Benzydamine hydrochloride oral rinses in management of burning mouth syndrome: A clinical trial. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1999;88(6):683–6.
Varoni E, Lo Faro A, Lodi G, Carrassi A, Iriti M, Sardella A. Melatonin Treatment in Patients with Burning Mouth Syndrome: A Triple-Blind, Placebo-Controlled, Crossover Randomized Clinical Trial. J Oral Facial Pain Headache 2018;32(2):178–88.
Adamo D, Pecoraro G, Coppola N, Calabria E, Aria M, Mignogna M. Vortioxetine versus other antidepressants in the treatment of burning mouth syndrome: An open-label randomized trial. Oral Dis 2021;27(4):1022–41.
Gambino A, Cabras M, Panagiotakos E, y cols. Evaluating the suitability and potential efficiency of cannabis sativa oil for patients with primary burning mouth syndrome: A prospective, openlabel, single-arm pilot study. Pain Med 2021;22(1):142–51.
Heckmann SM, Kirchner E, Grushka M, Wichmann MG, Hummel T. A double-blind study on clonazepam in patients with burning mouth syndrome. Laryngoscope 2012;122(4):813–6.
Han S, Lim JH, Bang J, Cho JH. Use of a combination of N-acetylcysteine and clonazepam to treat burning mouth syndrome. Oral Surg Oral Med Oral Pathol Oral Radiol 2021;132(5):532–8.
Tammiala-Salonen T, Forsseii H. Trazodone in burning mouth pain: A placebo-controlled, double-blind study. J Prosthet Dent 1999;82(5):578.
Adamo D, Pecoraro G, Aria M, Favia G, Mignogna MD. Vortioxetine in the treatment of mood disorders associated with burning mouth syndrome: Results of an open-label, flexible-dose pilot study. Pain Med (United States) 2020;21(1):185–94.
Grémeau-Richard C, Dubray C, AubletCuvelier B, Ughetto S, Woda A. Effect of lingual nerve block on burning mouth syndrome (stomatodynia): A randomized crossover trial. Pain 2010;149(1):27–32.
McMillan R, Forssell H, Buchanan JA, Glenny A, Weldon J, Zakrzewska J. Interventions for treating burning mouth syndrome. Cochrane Database Syst Rev 2016;11(11):CD002779.
Kuten-Shorrer M, Kelley JM, Sonis ST, Treister NS. Placebo effect in burning mouth syndrome: A systematic review. Oral Dis 2014;20(3):1–6.
Ślebioda Z, Lukaszewska-Kuska M, Dorocka-Bobkowska B. Evaluation of the efficacy of treatment modalities in burning mouth syndrome—A systematic review. J Oral Rehabil 2020;47(11):1435–47.
Liu YF, Kim Y, Yoo T, Han P, Inman JC. Burning mouth syndrome: a systematic review of treatments. Oral Dis 2018;24(3):325–34.
de Souza I, Mármora B, Rados P, Visioli F. Treatment modalities for burning mouth syndrome: a systematic review. Clin Oral Investig 2018;22(5):1893–905.
Kisely S, Forbes M, Sawyer E, Black E, Lalloo R. A systematic review of randomized trials for the treatment of burning mouth syndrome. J Psychosom Res 2016;86:39–46.
Cabras M, Gambino A, Broccoletti R, De Paola S, Sciascia S, Arduino P. Effectiveness of Nonpharmacologic Treatments of Burning Mouth Syndrome: A Systematic Review. J Oral Facial Pain Headache 2021;35(3):175–98.
Ariyawardana A, Chmieliauskaite M, Farag AM, y cols. World Workshop on Oral Medicine VII: Burning mouth syndrome: A systematic review of disease definitions and diagnostic criteria utilized in randomized clinical trials. Oral Dis 2019;25(S1):141–56.
Cárcamo Fonfría A, Gómez-Vicente L, Pedraza MI, Cuadrado-Pérez ML, Guerrero Peral AL, Porta-Etessam J. Burning mouth syndrome: clinical description, pathophysiological approach, and a new therapeutic option. Neurología 2017;32(4):219–23.