Caso clínico
Anitua E. Implantes insertados en zonas regeneradas con injerto en bloque y PRGF-Endoret para resolver la atrofi a horizontal severa. Serie de casos con 10 años de seguimiento posterior a la carga. Cient. Dent. 2025; 22; 1; 25-32.
Implantes insertados en zonas regeneradas con injerto en bloque y PRGF-Endoret para resolver la atrofia horizontal severa. Serie de casos con 10 años de seguimiento posterior a la carga
Introducción: la técnica de los injertos en bloque es una alternativa para la regeneración ósea. Uno de los principales problemas que podemos encontrar con este procedimiento es la reabsorción paulatina del injerto. En el presente trabajo evaluamos una serie de casos de forma retrospectiva para conocer el comportamiento del volumen óseo logrado a largo plazo.
Método: Fueron reclutados pacientes de forma retrospectiva (con anchura residual de cresta menor o igual a 3 mm), donde se colocasen injertos en bloque y posteriormente se insertarán implantes, con un tiempo de seguimiento mayor o igual a 10 años. La variable principal estudiada ha sido el mantenimiento del volumen óseo. Como variables secundarias se han estudiado la supervivencia de los implantes y la pérdida ósea mesial y distal.
Resultados: Fueron reclutados 5 pacientes en los que se colocaron 13 implantes. La media de la anchura ósea inicial fue de 1,42 mm (+/- 0,62). Una vez regenerado el lecho óseo con los injertos en bloque, se obtiene una media de anchura de 6,77 mm (+/- 0,91). La media de la anchura ósea a los 10 años fue de 6,26 mm (+/- 1,08). La media de la pérdida ósea mesial de los implantes estudiados en el final del período de seguimiento a los 10 años fue de 0,94mm (+/- 0,28) y la distal fue de 0,77 mm (+/- 0,17).
Conclusiones: El injerto en bloque ha demostrado ser una técnica efectiva y predecible para la regeneración ósea en casos de atrofia severa del maxilar superior.
Implants placed in areas regenerated with block graft and prgf-endoret to address severe horizontal atrophy: a case series with 10 years of follow-up after loading
Introduction: The block grafting technique is an alternative for bone regeneration. One of the main issues associated with this procedure is the gradual resorption of the graft. In this study, we retrospectively evaluated a series of cases to assess the long-term behavior of the achieved bone volume.
Methods: Patients were retrospectively recruited (with a residual ridge width of ≤3 mm) in cases where block grafts were used, followed by implant placement, with a follow-up period of ≥10 years. The primary variable studied was the maintenance of bone volume. Secondary variables included implant survival and mesial and distal bone loss.
Results: Five patients were recruited, and 13 implants were placed. The mean initial bone width was 1.42 mm (+/- 0.62). After regenerating the bone bed using block grafts, the mean width increased to 6.77 mm (+/- 0.91). The mean bone width at 10 years was 6.26 mm (+/- 1.08). The mean mesial bone loss of the studied implants at the end of the 10-year follow-up period was 0.94 mm (+/- 0.28), while the distal bone loss was 0.77 mm (+/- 0.17).
Conclusions: Block grafting has proven to be an effective and predictable technique for bone regeneration in cases of severe maxillary atrophy.
Key words: Bone block graft; Dental implant; Regeneration;Bone atrophy.
La técnica del injerto óseo en bloque se ha establecido como un procedimiento de referencia en cirugía reconstructiva para la preparación de sitios destinados a la colocación de implantes dentales. Esta técnica permite la regeneración efectiva del volumen óseo en situaciones de déficit, ya sea para restaurar la anchura, la altura, o en casos complejos de atrofia combinada que comprometen ambas dimensiones. Su eficacia y fiabilidad, respaldadas por una experiencia clínica prolongada, han contribuido a su aceptación generalizada en el ámbito de la implantología1,2. En casos de atrofia horizontal severa, cuando la anchura ósea residual es inferior a 3 mm, la colocación directa de implantes resulta complicada y se corren riesgos al no poder estabilizar de forma correcta el implante, existiendo riesgo de fenestración o perforación de la tabla vestibular principalmente. Por ello, en estos casos, como norma general se requiere la implementación de técnicas reconstructivas específicas. Una alternativa ampliamente utilizada es la técnica de expansión o «split» de cresta, que puede llevarse a cabo en una o dos fases. Este procedimiento es viable siempre que ambas tablas óseas estén presentes y exista suficiente hueso medular entre ellas para facilitar su separación. Durante la expansión, es posible insertar directamente un implante definitivo o, en su defecto, un implante expansor como parte del protocolo quirúrgico3-7. En los escenarios más complejos donde una de las tablas óseas está ausente, la indicación principal consiste en la utilización de injertos en bloque o la realización de regeneración ósea guiada (GBR, por sus siglas en inglés), técnicas que permiten la reconstrucción del defecto óseo y la creación de un volumen adecuado para la futura instalación de implantes8-10. La técnica del injerto en bloque consiste en la transferencia de un segmento óseo obtenido de una zona donante, típicamente intraoral como la rama mandibular, al sitio receptor con déficit óseo. El propósito es estimular la colonización celular desde el hueso remanente, promoviendo así la formación de un nuevo volumen óseo que integre y estabilice el injerto11-16. El injerto actúa por lo tanto como un material osteoinductor, gracias a la presencia de células autólogas a la vez que tiene una función como un andamio osteoconductor que soporta la formación y remodelación del nuevo tejido óseo. Una vez colocado el injerto debe integrarse con el hueso remanente y para ello, existen una serie de factores como: estabilidad del injerto (evitándose micromovimientos), mantenimiento de la viabilidad celular (por lo que la técnica de extracción del injerto es crucial), protección (evitándose que quede expuesto al medio oral) y conservación de la vascularización de la zona receptora (cirugía conservadora sin agresiones innecesarias, buen manejo del colgajo y prevención de dehiscencias)14-16. Además, el injerto obtenido de la zona donante puede utilizarse en diferentes técnicas o procedimientos, siendo los más extendidos: la colocación del bloque de forma completa y la división entre cortical y esponjoso (técnica de Khoury)17-22. Cuando optamos por la colocación íntegra del injerto en bloque, como su nombre indica, se coloca el injerto tal como se ha obtenido de la zona donante (ajustándose únicamente la morfología al lecho receptor) y se fija con microtornillos15,17. Esto requiere que una cantidad significativa de tejido óseo injertado se integre adecuadamente. Para que el procedimiento sea exitoso, es imprescindible lograr una vascularización eficaz del injerto antes de que ocurra necrosis tisular, lo cual representa un desafío considerable, especialmente en injertos de gran tamaño17. Además, la presencia de un volumen elevado de injerto puede generar un mayor relieve en los tejidos blandos circundantes, lo que incrementa el riesgo de complicaciones como deshiscencias durante el proceso de cicatrización, exponiendo el injerto al medio externo y comprometiendo su viabilidad17. Por ello, Khoury17-21 propone una técnica en la que se divide el injerto en sus dos variantes óseas: cortical y esponjoso. De este modo se utiliza el hueso esponjoso como injerto particulado para colocar justo encima del lecho receptor y se cubre con una membrana fina de hueso cortical que se fija sobre el injerto particulado, generándose un injerto mixto con una mayor probabilidad de revascularización. Además, dividir el injerto en distintas partes nos aporta una mayor cantidad de volumen de injerto y requiere menor trauma en el sitio donante. Nuestro grupo de estudio publicó una variación a esta técnica de división del injerto, aportando PRGF-Endoret al hueso particulado, y manteniendo el injerto obtenido desde el momento que se extrae de la zona donante hasta su utilización sumergido en PRGF-Endoret. Esto genera unas condiciones biológicas adecuadas para mantener la viabilidad celular tanto del injerto en bloque en su conjunto como del injerto particulado, produciéndose por lo tanto una mejor integración del conjunto en el hueso receptor22-25.
En la siguiente serie de casos, mostramos pacientes con atrofia horizontal severa con un volumen óseo residual en anchura menor o igual a 3 mm, que se han regenerado con injertos óseos en bloque divididos, unido al uso de PRGF-Endoret para lograr colocar implantes posteriormente en las zonas tratadas, con un seguimiento de 10 años tras la carga de los implantes, para objetivar el comportamiento del lecho óseo sometido a carga durante un seguimiento a largo plazo, valorándose la supervivencia de los implantes, la pérdida ósea crestal y el mantenimiento de la anchura lograda con los injertos en el final del período de seguimiento.
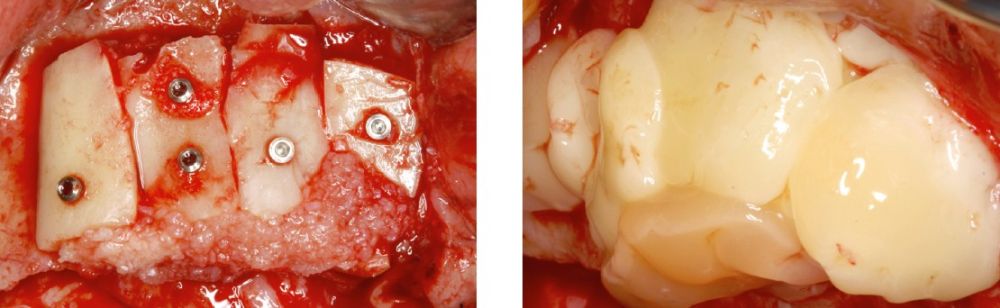
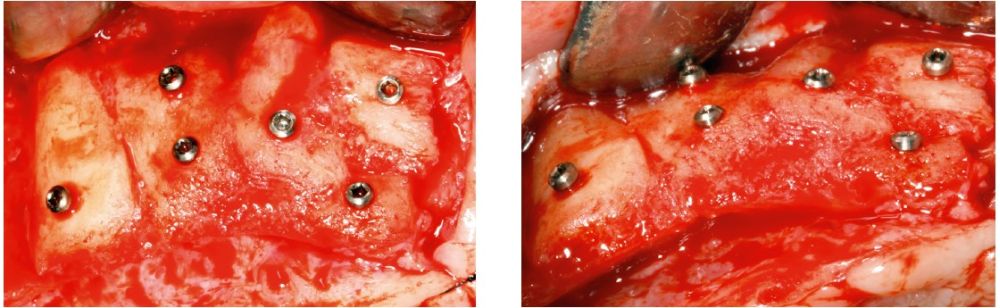
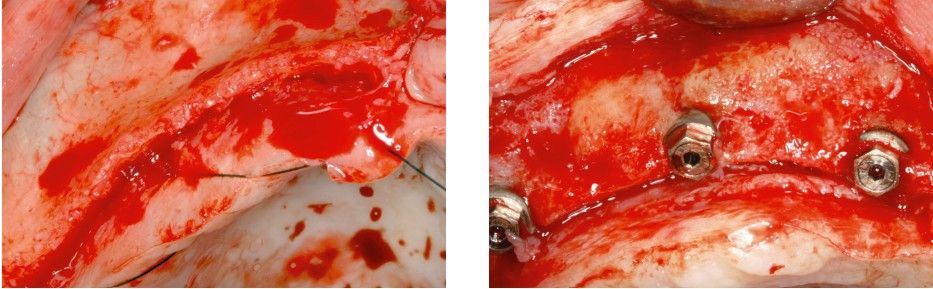
Fueron reclutados pacientes de forma retrospectiva con atrofia ósea horizontal severa (con anchura residual de cresta menor o igual a 3 mm), donde se colocasen injertos en bloque para regeneración ósea y posteriormente se insertarán implantes, con un tiempo de seguimiento tras la carga mayor o igual a 10 años. Antes de la colocación de los implantes, todos los pacientes fueron sometidos a una evaluación integral que incluyó modelos diagnósticos, un examen clínico intraoral detallado y un estudio tomográfico mediante Cone beam (TAC dental). Las imágenes obtenidas fueron analizadas con un software especializado (BTI-Scan III) para garantizar una planificación tridimensional precisa. Posteriormente, se llevó a cabo un encerado diagnóstico que sirvió como base para la creación de una guía quirúrgica, optimizando la ejecución de la rehabilitación planificada. La posición final de los dientes obtenida del encerado será la que guíe el proceso de regeneración para lograr el volumen óseo necesario para colocar los implantes en la posición necesaria. Antes de la inserción de los implantes se utilizó una pre-medicación antibiótica consistente en amoxicilina 2gr vía oral una hora antes de la intervención y paracetamol 1 gramo vía oral (como analgésico). Posteriormente los pacientes prosiguieron con un tratamiento de amoxicilina 500-750 mg vía oral cada 8 horas (según peso) durante 5 días. Todos los injertos se obtuvieron de rama mandibular y fueron divididos en cortical y esponjosa, según la técnica de Khoury18. Se conservaron en PRGF-Endoret hasta el momento de su uso y el hueso particulado obtenido de la parte medular del injerto se colocó embebido en PRGF-Endoret fracción 2 sin activar. Una vez posicionados los injertos fueron fijados mediante material de ostesíntesis (KTOÒ– Biotechnology institute) y toda la zona intervenida se cubre con membranas de fibrina autóloga (PRGF-Endoret fracción 1 activada y retraída) antes de la sutura con monofilamento de 5/0 para lograr cierre primario. Los injertos maduran 4-5 meses y posteriormente se realiza un nuevo Cone beam para conocer la anchura lograda y planificar la inserción de los implantes. La inserción de los implantes fue realizada por un mismo cirujano, mediante la técnica de fresado biológico, a bajas revoluciones, sin irrigación26-28. Una vez transcurridos cuatro meses desde la inserción de los implantes, se lleva a cabo la carga de los mismos mediante una prótesis provisional de carga progresiva elaborada en resina, con estructura metálica de barras preformadas y atornillada a transepiteliales. Estas prótesis provisionales se mantienen de 3 a 6 meses, en función de la adaptación y requerimientos de cada paciente. Una vez transcurrido este tiempo se realizan las prótesis definitivas. Tras la colocación de las prótesis definitivas los pacientes entran en un programa de seguimiento al que acuden cada 6 meses. En estas visitas se realizan radiografías panorámicas de control y periapiacales en la zona de inserción de los implantes. Las radiografías periapicales se llevan a cabo con posicionador, para generar imágenes reproducibles y los pacientes son colocados para la radiografía panorámica con posicionador fijo en glabela y mentón, mordedor para zona interincisal con eje de línea media, plano bipupilar y frackfort (marca láser) y con los pies sobre marcas trazadas en el suelo, con el propósito de que sean altamente reproducibles los resultados. Sobre estas radiografías se llevan a cabo las mediciones necesarias para comprobar la estabilidad y pérdida ósea crestal de los implantes. Una vez obtenida la radiografía en formato digital es calibrada mediante un software específico (ImageJ) a través de una longitud conocida como es el implante dental. Una vez introducimos la medida de calibración, el programa informático realiza un cálculo basado en esta medida para eliminar la magnificación, pudiendo realizar mediciones lineales exentas de este error. En la visita final de seguimiento (10 años) se lleva a cabo un nuevo cone-beam para estimar la anchura ósea final tras el período de carga de los implantes y valorar la potencial reabsorción del volumen óseo logrado con la técnica regenerativa del injerto en bloque. El paciente fue la unidad de medida para el análisis de la edad, sexo y la historia médica. La variable principal estudiada ha sido el mantenimiento del volumen óseo logrado con la técnica regenerativa tras 10 años de carga. Como variables secundarias se han estudiado la supervivencia de los implantes y la pérdida ósea mesial y distal. La supervivencia de los implantes se calculó mediante el método de Kaplan-Meier. Los datos fueron analizados con SPSS v15.0 para windows (SPSS Inc., Chicago, IL, USA). Fue realizado un test de shapiro-Wilk sobre los datos obtenidos para constatar la distribución normal de la muestra.
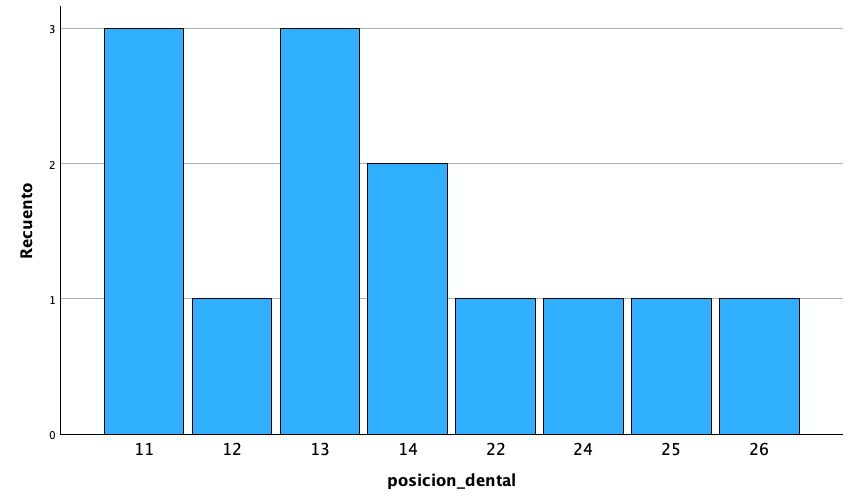
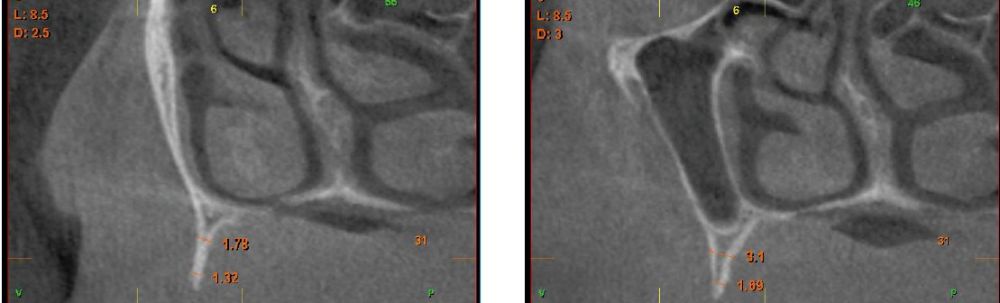
Fueron reclutados 5 pacientes en los que se colocaron 13 implantes que cumplieron con los criterios de inclusión anteriormente establecidos. La media de edad fue de 68 años (+/- 7,9) y el 100% fueron mujeres. La media de la anchura ósea antes de comenzar el procedimiento de regeneración mediante injerto en bloque fue de 1,42 mm (+/- 0,62). En cuanto a las zonas tratadas, todas ellas corresponden al maxilar superior, siendo el área más frecuente de realización del procedimiento regenerativo la correspondiente al frente anterior (zona de incisivos y caninos) con un 57% de los casos. Todas las localizaciones se muestran en la figura 1.
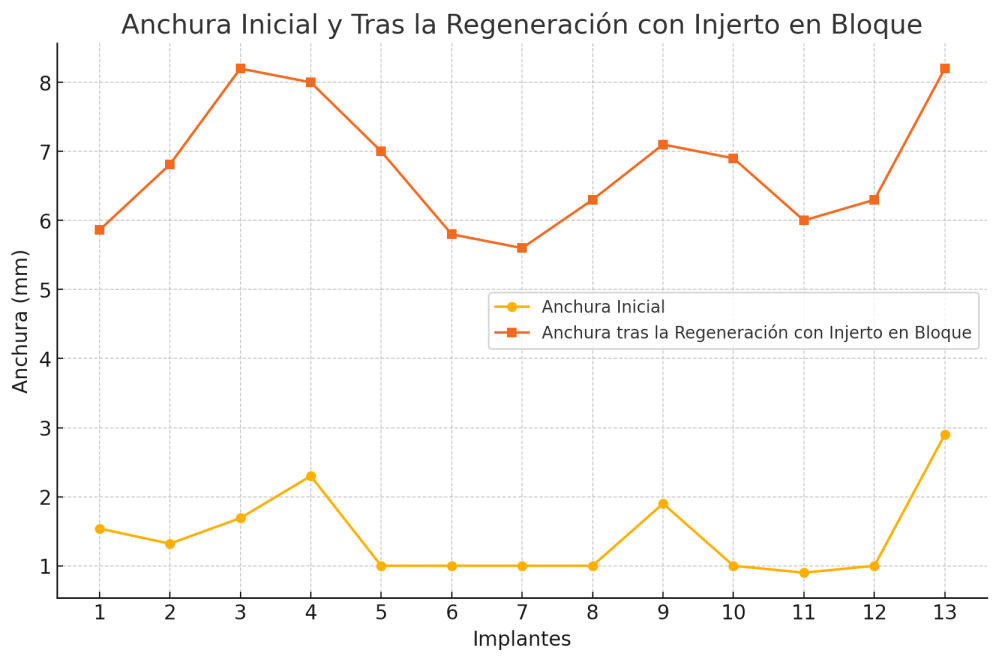
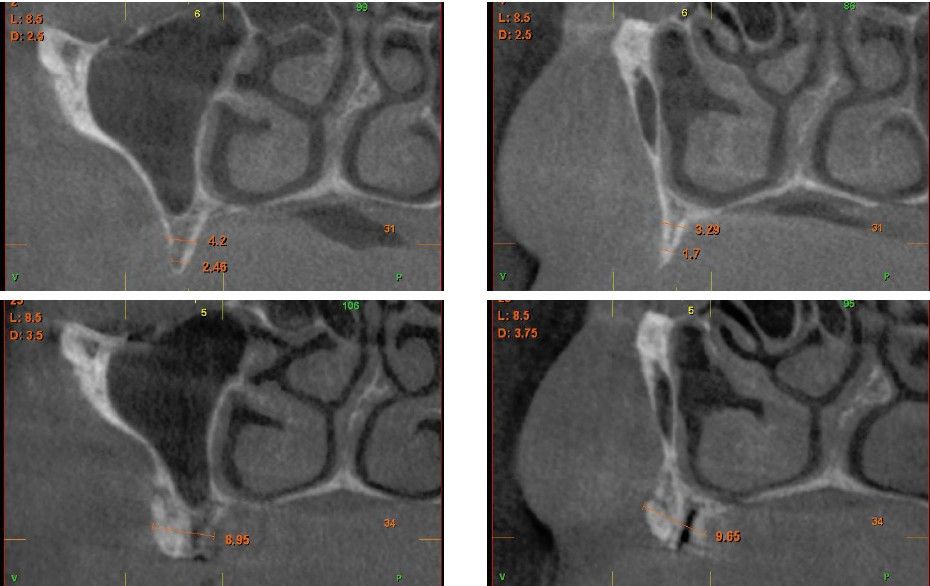
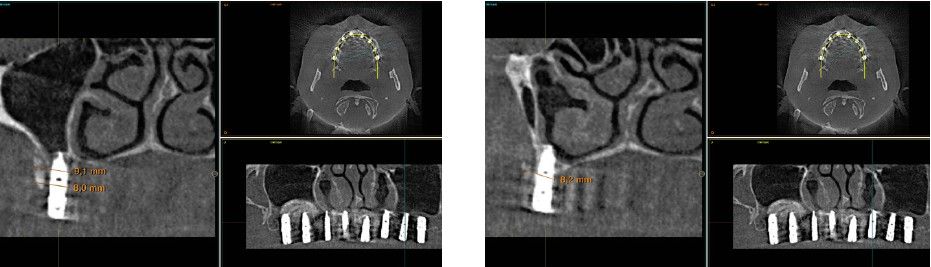
Una vez regenerado el lecho óseo con los injertos en bloque, se obtiene una media de anchura de 6,77 mm (+/- 0,91), lo que supone un incremento medio de 5,35 mm para cada caso. En la figura 2 se muestra la anchura inicial y final para cada zona donde posteriormente se insertarán los implantes.
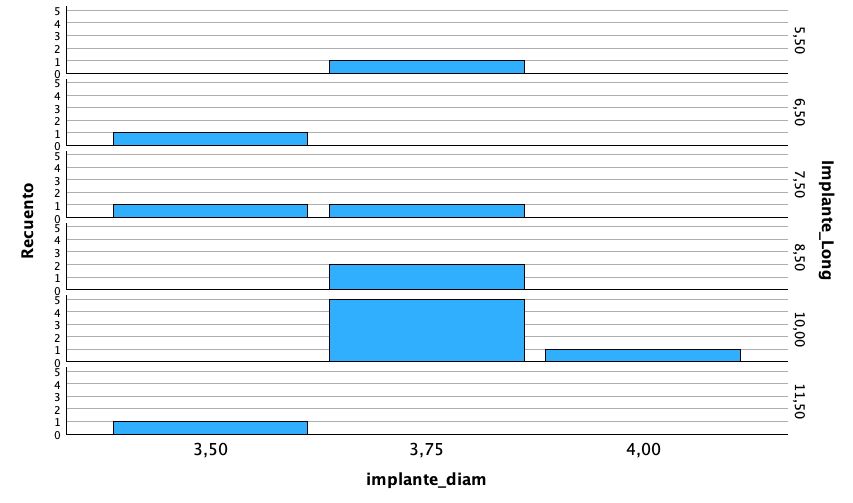
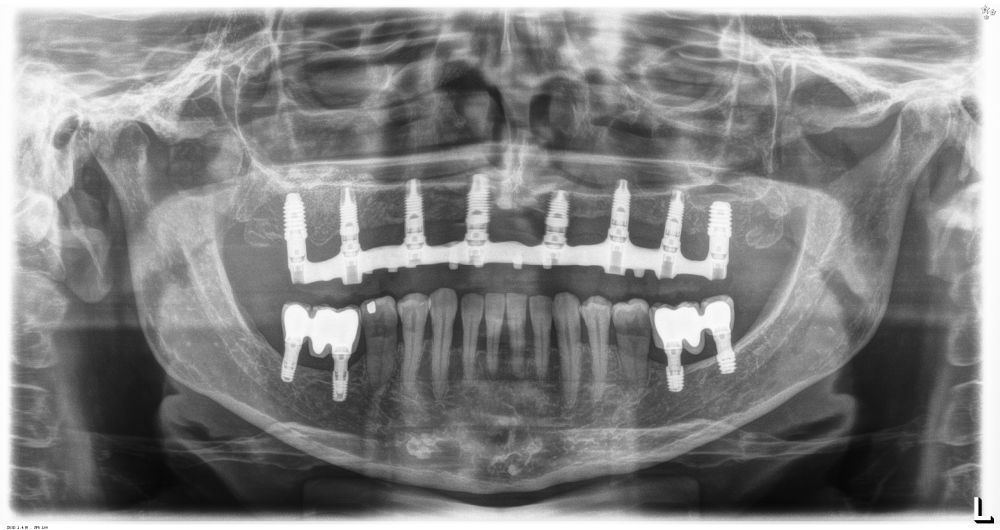
Los implantes insertados tras la consolidación de los injertos presentaron un diámetro entre los 3,5 y los 4 mm, siendo el más frecuente el diámetro de 3,75 mm (64,3%). En cuanto a la longitud, se colocaron implantes de entre 5,5 y 11,5 mm, siendo la más frecuente la de 10 mm (42,9%). Los diámetros y longitudes de los implantes se muestran en la figura 3.
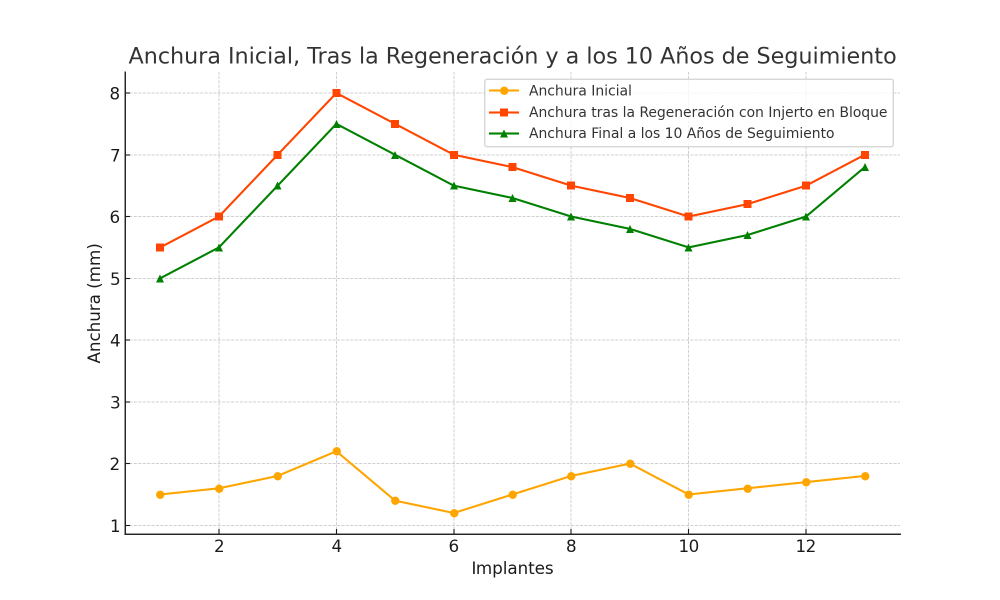
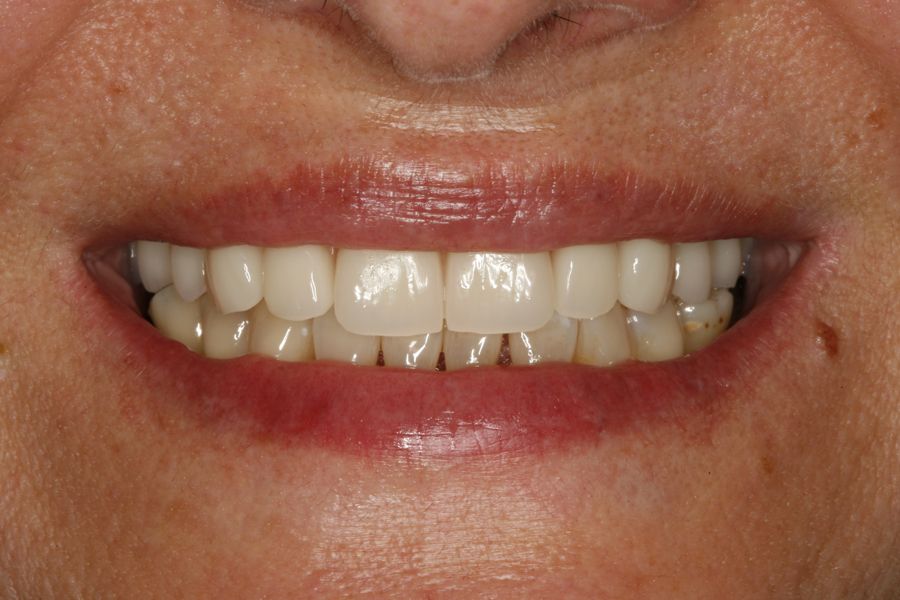
La media de la pérdida ósea mesial de los implantes estudiados en el final del período de seguimiento a los 10 años fue de 0,94mm (+/- 0,28) mientras que la media de la pérdida ósea distal fue de 0,77 mm (+/- 0,17). Durante el tiempo de seguimiento no se registró ningún fracaso en los implantes estudiados. La media de la anchura ósea a los 10 años fue de 6,26 mm (+/- 1,08). En la figura 4 se observa la diferencia entre la anchura inicial, la lograda tras la consolidación del injerto y tras los 10 años de seguimiento. En las figuras 5-19 se muestra uno de los casos incluidos en el estudio.
Uno de los principales retos a los que nos enfrentamos cuando rehabilitamos con implantes zonas de maxilar o mandíbula con extrema atrofia horizontal es la imposibilidad de colocar implantes en su eje correcto o en la posición en la que se deberían colocar para posteriormente la rehabilitación protésica9-12. Por ello, en ocasiones, cuando el volumen óseo no es suficiente, recurrimos a técnicas regenerativas que nos permitan obtener un mejor punto de partida para la colocación de los implantes. El injerto en bloque es una de las técnicas más utilizadas para tratar casos de atrofia horizontal extrema15,17-21,29-32. Sin embargo, este procedimiento presenta desafíos importantes, entre los que destacan la morbilidad asociada, dado que involucra dos zonas quirúrgicas (la donante y la receptora), las posibilidades de lesión o daño nervioso en la obtención del injerto y las complicaciones derivadas de la exposición del injerto al medio oral. Estas exposiciones suelen ser consecuencia de la tensión en los tejidos blandos o de la presión ejercida por los alimentos durante la masticación en la región tratada32. Por estas razones, es fundamental realizar una selección meticulosa del paciente y evaluar cuidadosamente cada caso antes de proceder con este tipo de técnica de aumento óseo. Cuando se emplea este tipo de procedimientos, en todos los estudios analizados se muestran ganancias óseas con diferencias estadísticamente significativas, tal como hemos mostrado en el presente estudio. La ganancia media en anchura tras el injerto reportada en los diferentes estudios según el metaanálisis publicado por Urban y cols29 en el año 2019 es de 4,16 mm, ligeramente inferior a los 6,77 mm reportados en el presente trabajo. Debemos tener en cuenta que existe heterogeneidad en los estudios englobados con distintos tipos de injerto (diferentes zonas donantes) y procedimientos de fijación, distintos tiempos de seguimiento (desde los 6 meses hasta los 10 años), diversos protocolos de realización del procedimiento, pudiendo achacarse la diferencia a estos factores, además del uso de PRGF-Endoret para la conservación del injerto y para la colocación del injerto particulado, así como para proteger la porción vestibular antes de cubrirlo con el tejido blando23-25,30. La tasa de supervivencia global de los implantes dentales colocados en áreas tratadas previamente con injerto en bloque oscila entre el 73% y el 100%29. Estas variaciones pueden atribuirse, en gran medida, a las diferencias en los periodos de seguimiento reportados en la literatura, que van desde 6 meses hasta 10 años, así como a las diversas técnicas de colocación y morfologías de los implantes empleados en los estudios. Además, existen discrepancias en la supervivencia según el tipo de aumento óseo realizado. Cuando el injerto en bloque se utiliza para la regeneración vertical, la supervivencia de los implantes varía entre un 89,5% y un 100%, mientras que en el aumento horizontal las tasas oscilan entre un 96,9% y un 100%29-31. En nuestro caso, el aumento ha sido exclusivamente horizontal, por lo que nos situamos en el rango más favorable, y alcanzando el 100% a los 10 años.
El injerto en bloque ha demostrado ser una técnica efectiva y predecible para la regeneración ósea en casos de atrofia severa del maxilar superior, permitiendo un aumento significativo de la anchura ósea y la colocación exitosa de implantes dentales además de una estabilidad dimensional a lo largo de los años. La supervivencia del 100% de los implantes y una mínima pérdida ósea marginal tras 10 años de seguimiento, subraya la seguridad y durabilidad de este enfoque. Estos resultados consolidan el injerto en bloque como una opción de tratamiento confiable para la rehabilitación de pacientes con necesidades complejas.
Goyal S, Masood M, Le C, Rajendran Y, Nanjapa S, Vaderhobli R. Comparative Bone Graft Evaluation for Dental Implant Success: An Evidence-Based Review. J Long Term Eff Med Implants. 2021;31:33-44.
Ersanli S, Arısan V, Bedeloğlu E. Evaluation of the autogenous bone block transfer for dental implant placement: Symphysal or ramus harvesting? BMC Oral Health. 2016; 26;16:4.
Cortese A, Pantaleo G, Amato M, Claudio PP. Ridge expansion by flapless split crest and immediate implant placement: Evolution of the technique. J Craniofac Surg. 2016;27:e123-128.
Waechter J, Leite FR, Nascimento GG, Carmo Filho LC, Faot F. The split crest technique and dental implants: a systematic review and meta-analysis. Int J Oral Maxillofac Surg. 2017;46:116-128.
Anitua E, Begoña L, Orive G. Clinical evaluation of split-crest technique with ultrasonic bone surgery for narrow ridge expansion: status of soft and hard tissues and implant success. Clin Implant Dent Relat Res. 2013;15:176-187.
Anitua E, Alkhraisat MH. Is Alveolar Ridge Split a Risk Factor for Implant Survival? J Oral Maxillofac Surg. 2016;74:2182-191.
Anitua E, Begoña L, Orive G. Two-stage split-crest technique with ultrasonic bone surgery for controlled ridge expansion: a novel modified technique. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2011;112:708-710.
Mendoza-Azpur G, de la Fuente A, Chavez E, Valdivia E, Khouly I. Horizontal ridge augmentation with guided bone regeneration using particulate xenogenic bone substitutes with or without autogenous block grafts: A randomized controlled trial. Clin Implant Dent Relat Res. 2019;21:521-530.
Chappuis V, Cavusoglu Y, Buser D, von Arx T. Lateral ridge Augmentation using autogenous block grafts and guided bone regeneration: A 10-year prospective case series study. Clin Implant Dent Relat Res. 2017;19:85-96.
Aghaloo TL, Moy PK. Which hard tissue augmentation techniques are the most successful in furnishing bony support for implant placement? Int J Oral Maxillofac Implants. 2007; 22 Suppl:49-70. Erratum in: Int J Oral Maxillofac Implants. 2008; 23:56.
Thoma DS, Bienz SP, Figuero E, Jung RE, Sanz-Martín I. Efficacy of lateral bone augmentation performed simultaneously with dental implant placement: A systematic review and meta-analysis. J Clin Periodontol. 2019 Jun;46 Suppl 21:257-276.
Camps-Font O, Burgueño-Barris G, Figueiredo R, Jung RE, Gay-Escoda C, Valmaseda-Castellón E. Interventions for dental implant placement in atrophic edentulous mandibles: Vertical bone augmentation and alternative treatments. A meta-analysis of randomized clinical trials. J Periodontol. 2016 Dec;87:1444-1457.
Baj A, Sollazzo V, Lauritano D, Candotto V, Mancini GE, Gianni AB. Lights and shadows of bone augmentation in severe resorbed mandible in combination with implant dentistry. J Biol Regul Homeost Agents. 2016 Apr-Jun;30(2 Suppl 1):177-182.
Korzh DG, Haritonov DY, Stepanov IV, Podoprigora AV. Otsenka rezorbtsii autogennykh kostnykh blokov s vetvi nizhneĭ cheliusti pri gorizontal’noĭ augmentatsii al’veoliarnogo otrostka [Evaluation of autogenous mandibular bone block resorption in horizontal alveolar ridge augmentation]. Stomatologiia (Mosk). 2019;98:30-32.
Atari M, Chatakun P, Ortiz O, et al. Viability of maxillary bone harvesting by using different osteotomy techniques. A pilot study. Histol Histopathol. 2011;26:1575-1583.
Mertens C, Büsch C, Goldenbaum K, et al. Full block or split block?-Comparison of two different autogenous block grafting techniques for alveolar ridge reconstruction. Clin Implant Dent Relat Res. 2023;25:1149-1163.
Khoury F, Doliveux R. The Bone Core Technique for the Augmentation of Limited Bony Defects: Five-Year Prospective Study with a New Minimally Invasive Technique. Int J Periodontics Restorative Dent. 2018;38:199-207.
Khoury F, Hanser T. Mandibular bone block harvesting from the retromolar region: a 10-year prospective clinical study. Int J Oral Maxillofac Implants. 2015;30:688-697.
Khoury F, Hanser T. Three-dimensional vertical alveolar ridge augmentation in the posterior maxilla: a 10-year clinical study. Int J Oral Maxillofac Implants. 2019;34:471-480.
Khoury F, Khoury C. Mandibular bone block grafts: instrumentation, harvesting technique and application. J Parondontol Implantol Oral. 2006; 25:15-34.
Anitua E, Murias-Freijo A, Alkhraisat MH. Implant Site Under-Preparation to Compensate the Remodeling of an Autologous Bone Block Graft. J Craniofac Surg. 2015;26(5):e374-7.
Anitua E, Alkhraisat MH, Miguel-Sánchez A, Orive G. Surgical correction of horizontal bone defect using the lateral maxillary wall: outcomes of a retrospective study. J Oral Maxillofac Surg. 2014;72:683-693.
Anitua E, Fuente M, Troya M, Zalduendo M, Alkhraisat MH. Autologous Platelet Rich Plasma (PRGF) Preserves Genomic Stability of Gingival Fibroblasts and Alveolar Osteoblasts after Long-Term Cell Culture. Dent J (Basel). 2022;14;10:173.
Anitua E, Tejero R, Zalduendo MM, Orive G. Plasma rich in growth factors promotes bone tissue regeneration by stimulating proliferation, migration, and autocrine secretion in primary human osteoblasts. J Periodontol. 2013;84:1180-1190.
Anitua E, Alkhraisat MH, Pinas L, Orive G. Efficacy of biologically guided implant site preparation to obtain adequate primary implant stability. Ann Anat. 2015;199:9-15.
Anitua E, Flores J, Flores C, Alkhraisat MH. Long-term Outcomes of Immediate Loading of Short Implants: A Controlled Retrospective Cohort Study. Int J Oral Maxillofac Implants. 2016;31:1360-1366.
Anitua E, Carda C, Andia I. A novel drilling procedure and subsequent bone autograft preparation: a technical note. Int J Oral Maxillofac Implants. 2007;22:138-145.
Urban IA, Montero E, Monje A, Sanz-Sánchez I. Effectiveness of vertical ridge augmentation interventions: A systematic review and meta-analysis. J Clin Periodontol. 2019;46 Suppl 21:319-339.
Stenport VF, Örtorp A, Thor A. Onlay and inlay bone grafts with platelet-rich plasma: histologic evaluations from human biopsies. J Oral Maxillofac Surg. 2011;69:1079-1085.
Aloy-Prósper A, Peñarrocha-Oltra D, Peñarrocha-Diago M, Peñarrocha-Diago M. The outcome of intraoral onlay block bone grafts on alveolar ridge augmentations: a systematic review. Med Oral Patol Oral Cir Bucal. 2015;20:e251-258.
Schwartz-Arad D, Levin L, Sigal L. Surgical success of intraoral autogenous block onlay bone grafting for alveolar ridge augmentation. Implant Dent. 2005;14:131-138.

Anitua, Eduardo
Práctica privada en implantología oral, Fundación Eduardo Anitua, Vitoria.
Investigador clínico, Fundación Eduardo Anitua, Vitoria, España.
Instituto Universitario para la Medicina Regenerativa Oral e Implantología (UIRMI), Vitoria, España.