Caso clínico
Anitua, E. Explantación de implante mal posicionado en sector estético y regeneración posterior con injerto en bloque. Caso clínico. Cient. Dent. 2023; 20; 2; 91-96
Explantación de implante mal posicionado en sector estético y regeneración posterior con injerto en bloque
La realización de una explantación en el sector estético produce un defecto óseo que en muchas ocasiones deja un área para la rehabilitación con implantes que debe ser regenerado a través de diferentes procedimientos. El injerto en bloque puede ser una alternativa en los casos donde se precise regeneración ósea vertical y horizontal de forma simultánea. En el presente caso clínico se muestra la explantación de un implante mal posicionado en el sector estético, de imposible rehabilitación que debe ser retirado, regenerándose posteriormente el defecto para poder posicionar un nuevo implante, esta vez en una situación que permita una rehabilitación predecible y estéticamente satisfactoria.
Performing an explantation in the aesthetic sector produces a defect that often leaves a bone loss that must be regenerated through different procedures. Bone block grafting can be an alternative in cases where simultaneous vertical and horizontal bone regeneration is required. In this clinical case we show the explantation of a poorly positioned implant in the aesthetic sector, impossible to rehabilitate, which must be explanted and the defect subsequently regenerated so that a new implant can be positioned, this time in a situation that allows us a predictable and aesthetically satisfactory rehabilitation.
La reposición con un implante post-extracción inmediata es una técnica muy habitual para los dientes situados en el frente estético, sobre todo del maxilar. En muchos casos, para estabilizar estos implantes se busca aumentar su longitud (anclaje apical) y la morfología o defecto previo que nos deja el alveolo, en ocasiones nos obliga a una angulación excesiva del implante o a su colocación demasiado vestibulizado, con la dificultad posterior de rehabilitación protésica de forma adecuada1,2. Por ello, realizar una correcta planificación de cada uno de los casos en esta área debe ser llevada a cabo, dejando para una fase posterior (bien de forma diferida completa tras la cicatrización o en la cicatrización temprana del hueso) la colocación del implante, permitiéndonos corregir algunos de estos errores1-3.
Cuando un paciente presenta un implante situado en el sector estético con problemas infecciosos o de colocación errónea, que impide su correcta rehabilitación se complica el plan de tratamiento, ya que se debe comenzar de nuevo el caso, pero en unas condiciones tanto de tejido duro como blando peores al inicio del tratamiento4. Por ello, contar con una técnica que permita retirar el implante con la menor pérdida de hueso posible en la zona es lo ideal, ya que de este modo se asegura una mejor situación de partida para la nueva regeneración y rehabilitación implantológica6.
El kit de explantación atraumática utilizado (KEXIM- Biotechnology Institute®)5-8garantiza la retirada del implante sin dañar el lecho óseo en el que este se encuentra, de una forma rápida y sencilla, pudiéndose posteriormente insertar un nuevo implante en la misma zona y acto quirúrgico en aquellos casos donde se encuentre indicado.
En este caso clínico que se muestra, existe un implante colocado en una posición errónea en el sector anterior, en una zona donde el espacio para la rehabilitación se encuentra seriamente comprometido (zona de incisivo lateral), y donde se debe ser lo más conservador posible en la explantación para poder tener una mejor oportunidad. En el desarrollo del caso se muestra la planificación llevada a cabo para su explantación, regeneración y posterior inserción de un nuevo implante, junto con su rehabilitación protésica y el seguimiento del caso en el tiempo para comprobar que la estabilidad del tratamiento realizado se mantiene.
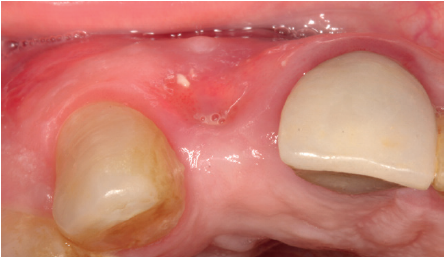
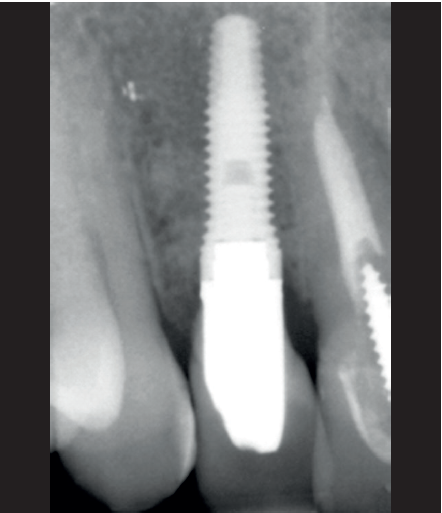
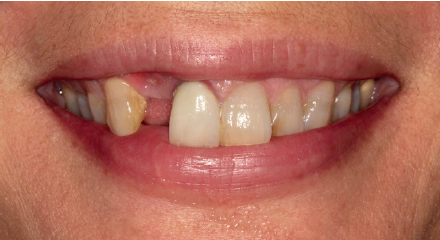
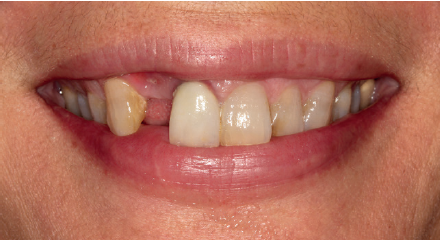
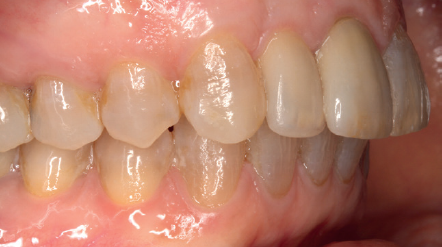
Se presenta el caso de una mujer de 36 años que acude a la consulta demandando solución para un implante situado en la posición 1.2. Este implante ha llevado una rehabilitación con una corona durante un corto período de tiempo en el que se produjo una mucositis importante y una pérdida del grosor del tejido gingival, por lo que la corona fue retirada.
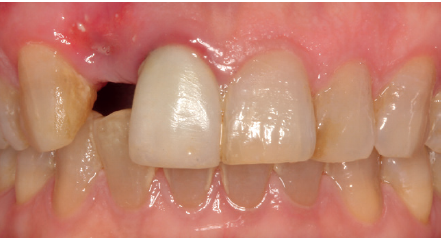
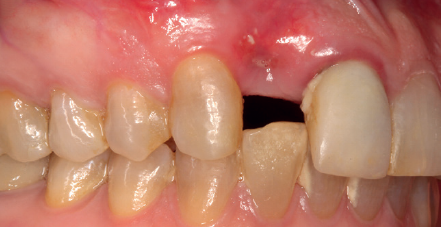
La paciente presenta un provisional removible y el tejido blando circundante a la zona de la emergencia inicial de la prótesis implantosoportada se encuentra en malas condiciones, con una pérdida de grosor importante y los restos de una fístula de tejido blando (Figuras 1-4).
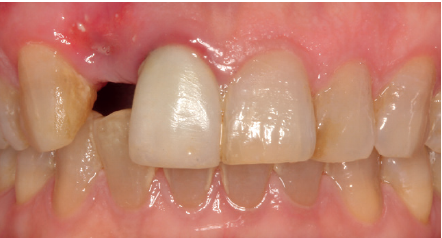
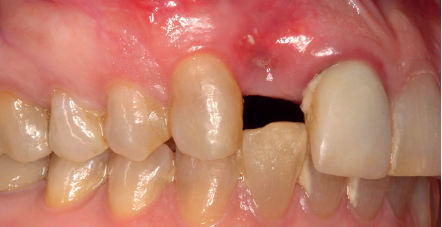
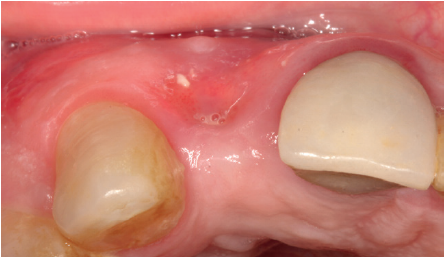
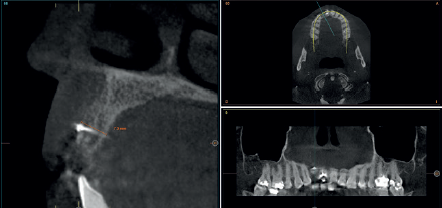
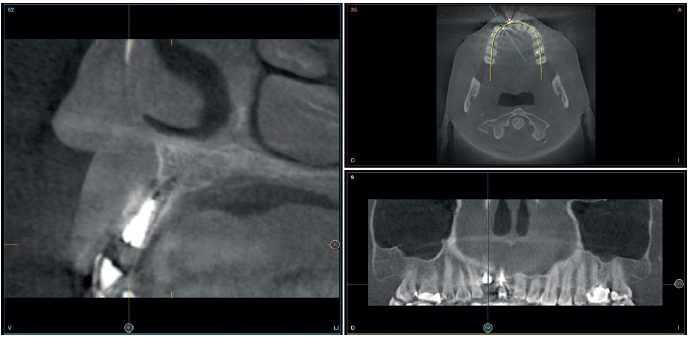
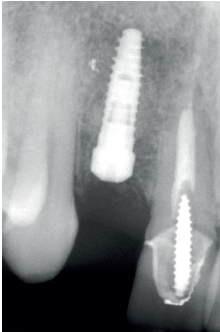
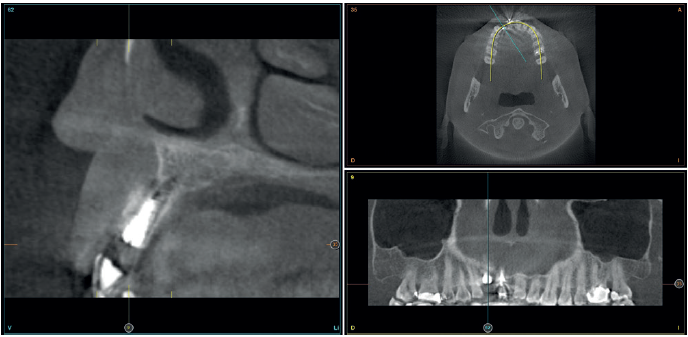
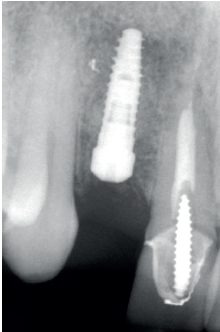
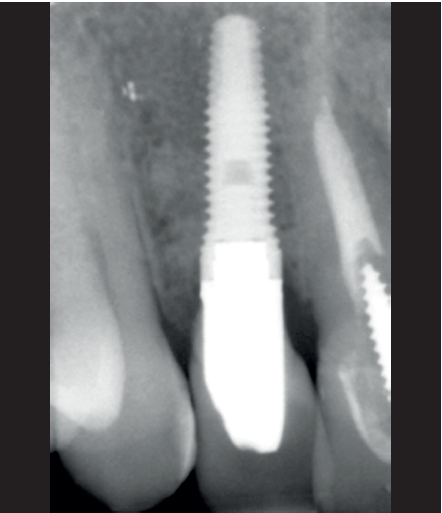
Para continuar con el estudio del caso se realiza un Cone-Beam donde poder observar tridimensional ente la posición del implante situado en posición 1.2. En los cortes seccionales se visualiza completamente situado hacia vestibular con una reabsorción casi completa de la cortical ósea de esta área, lo que explica los problemas de tejido blando subyacente. En la radiografía periapical se observa la posición del implante con respecto a los dientes adyacentes
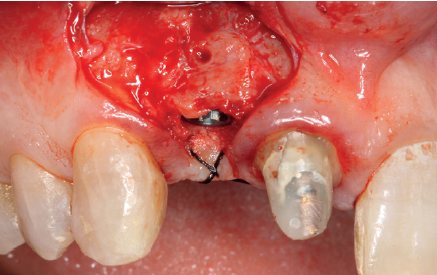
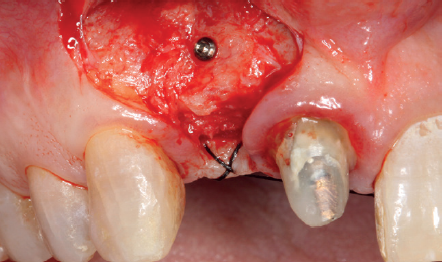
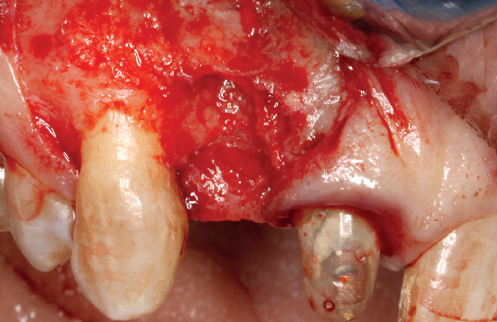
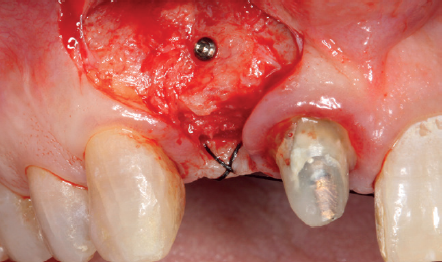
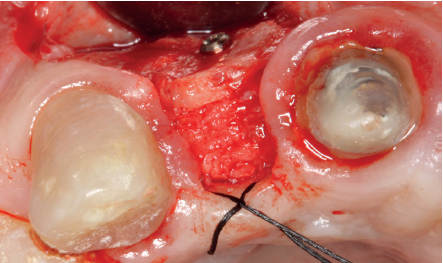
(Figuras 5 y 6). Con esta imagen se procede a la apertura de un colgajo y la explantación del implante. Se retira también la corona situada en el diente 1.1 para poder realizar otra corona que servirá para apoyar el provisional en extensión para la zona del 1.2, mientras cicatriza la primera intervención. En este primer abordaje se coloca también un injerto en bloque obtenido de la rama mandibular que se fija con un microtornillo en la zona a regenerar donde se ha perdido la cortical vestibular. Una vez fijado y posicionado, se rellena alrededor del injerto en bloque con hueso particulado obtenido con un bone-scraper de la misma zona donante embebido en PRGF-Endoret para una mejor fijación y viabilidad celular (Figuras 7-9).
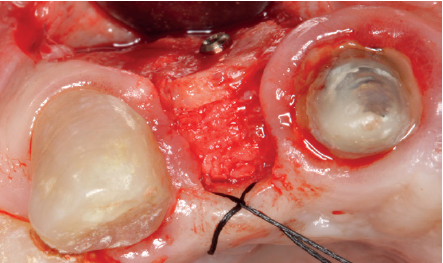
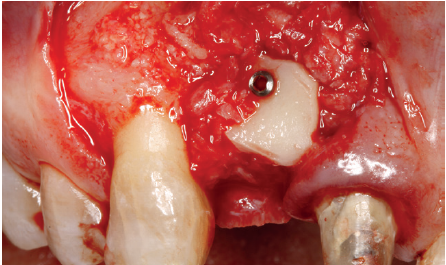
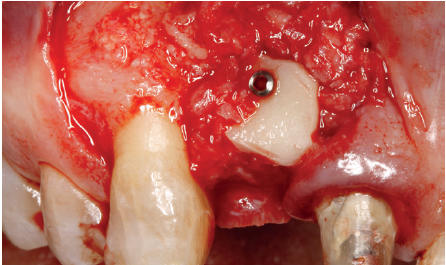
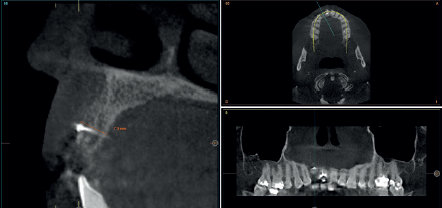
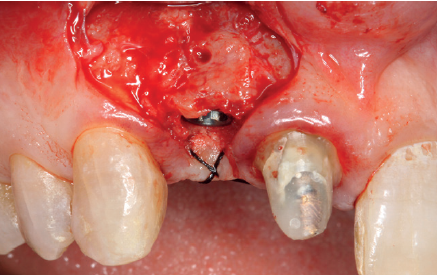
Cuatro meses después, se realiza un nuevo Cone-Beam dental para poder cuantificar la ganancia obtenida en anchura con el procedimiento regenerativo. Se observa en el corte seccional como se ha logrado una anchura de cresta de más de 7 mm y una regeneración completa del reborde alveolar, lo que permite la inserción de un nuevo implante dental en la posición adecuada (Figura 10). En la reentrada quirúrgica se constata la información del Cone-Beam con una integración total del material de injerto, tal como se muestra en las imágenes clínicas en el momento de la elevación del colgajo para la inserción del implante (Figuras 11 y 12). Se procede a la retirada del microtornillo y la colocación del implante, que se realiza mediante la compresión vestibular del injerto para ganar de esta manera aún más contorno en esta área (Figura 13). El implante se deja en una fase quirúrgica, con un pilar de cicatrización bajo que permita una localización posterior del mismo sin una cirugía agresiva del tejido blando para cuando se inicie la confección de la prótesis. El provisional sigue siendo una pieza en extensión desde el diente 1.1.
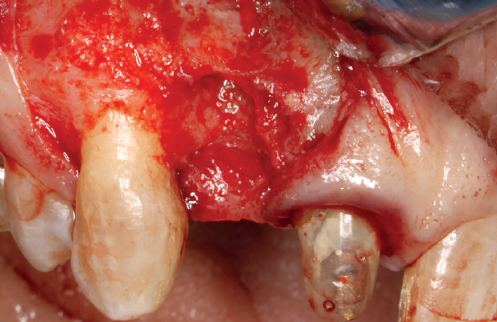

para la obtención del relleno del defecto y lograr los 4 mm de
crecimiento vertical que se necesita para el nuevo implante.
regeneración completa del defecto.
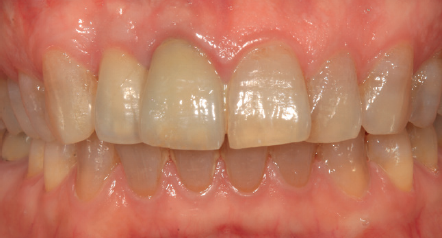
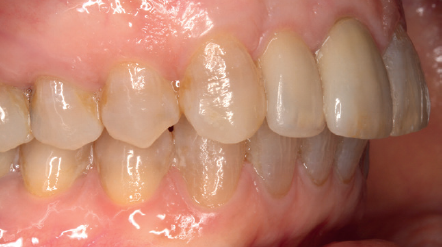
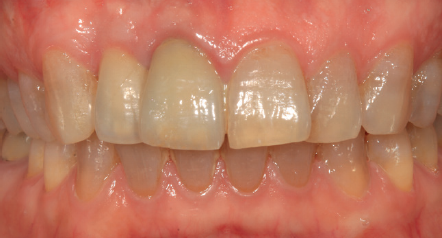
Tres meses después, se comienza con la fase protésica. El estado del tejido gingival es el correcto, aunque a nivel vestibular nos gustaría lograr un descenso del cenit del futuro diente, por lo que se planifica un injerto de conectivo que permita esta conformación de perfil de emergencia más adecuado. El caso se termina con coronas E max a nivel de 1.2 y 1.1, lográndose una sonrisa armónica y completa ente integrada en el resto de la sonrisa, en cuanto a color, emergencia y disposición de los márgenes gingivales (Figuras 14-15). La paciente continua en seguimien o durante años, mantenié dose la estabilidad de la rehabilitación llevada a cabo (Figura 16).
La explantación por periimplantitis avanzada o la retirada de implantes que se encuentran mal posicionados y que no es posible su rehabilitación protésica, cumpliendo criterios funcionales o estéticos, es un problema al que nos tenemos que enfrentar en nuestras consultas y para el que se necesitan herramientas que faciliten el abordaje. Dentro de las técnicas para la retirada de los implantes dentales, existen diferentes procedimientos, siendo los basados en el contra-torque los que han demostrado ser más sencillos, fiables y conservadores con el lecho óseo, clave para posteriormente volver a rehabilitar la zona con nuevos implantes dentales.5-10
El concepto de poder desoseointegrar a contra-torque fue introducido por diferentes autores en la década de los 90, para la realización de experimentos en los que se testaban distintas superficies de implantes y su capacidad para conseguir una mejor oseointegración a través del torque de remoción de los implantes, basándose en que una mejor superficie daría valores más altos de remoción (sería más costosa la extracción del implante)11-16. Posteriormente, esta idea se retoma en diferentes ensayos, entre ellos, los elaborados por nuestro grupo de estudio para en modelo animal lograr confeccionar un kit de explantación basado en el contra-torque que sea eficaz retirando distintos tipos de implantes con diferentes morfologías y superficies, de la forma más atraumática posible 7.
En el caso de implantes mal posicionados, en ocasiones este defecto se debe a que existe un déficit óseo inicial que ha hecho que la posición del implante se vea condiciona a por el volumen óseo residual. En otras ocasiones, se ha generado un defecto mayor en el hueso del que existía inicialmente al ejecutar la técnica del implante de forma incorrecta produciéndo se una reabsorción del hueso alveolar17,18, siendo frecuente que esta reabsorción afecte a la cortical vestibular, como en el presente caso. En numerosas ocasiones es necesaria la reconstrucción del reborde alveolar para poder generar un volumen suficiente que permita la inserción del implante de forma segura y con una posición adecuada para su rehabilitación. Cuando existe una pérdida total o parcial de la cortical ósea vestibular una de las técnicas más utilizadas para la regeneración de la zona suele ser el injerto en bloque19. Con este procedimiento podemos regenerar la anchura y altura del defecto creando una nueva cortical ausente, restableciendo, por lo tanto, completamente la arquitectura ósea perdida.
En casos como el mostrado, de implante unitario, se puede además generar con el propio implante una expansión adicional que permita corregir el defecto presente. La inserción del implante con expansión nos aporta una sobre- corrección extra que hace ganar todavía más volumen a este nivel. Esta técnica de expansión hacia vestibular del injerto una vez integrado, mediante la preparación del alveolo de forma que genere compresión, ha sido descrita por nuestro grupo de estudio con buenos resultados estables y duraderos a lo largo del tiempo20. En este caso, se ha utilizado también este procedimiento recuperándose el contorno en un área tan importante desde el punto de vista de la estética como la correspondiente a un incisivo lateral.
Los implantes mal posicionados en sector estético pueden ser extraídos de forma atraumática y volver a crear un lecho óseo que permita la inserción de un nuevo implante en posición correcta desde el punto de vista de la rehabilitación protésica posterior. Para ello, se pueden utilizar extractores atraumáticos y diferentes técnicas de regeneración
en función del defecto óseo a restaurar.
Buser D, Chappuis V, Belser UC, Chen S. Implant placement post extraction in esthetic single tooth sites: when immediate, when early, when late? Periodontol 2000. 2017;73:84-102.
Mao Z, Lee CT, He SM y cols. Buccal bone dimensional changes at immediate implant sites in the maxillary esthetic zone within a 4-12-month follow-up period: A systematic review and metaanalysis. Clin Implant Dent Relat Res 2021;23:883-903.
Slagter KW, den Hartog L, Bakker NA, Vissink A, Meijer HJ, Raghoebar GM. Immediate placement of dental implants in the esthetic zone: a systematic review and pooled analysis. J Periodontol. 2014;85:e241-50.
Santos PL, Gulinelli JL, Telles Cda
S y cols. Bone substitutes for periimplant defects of postextraction implants. Int J Biomater 2013;2013:307136.
Anitua E, Fernandez-de-Retana S, Alkhraisat MH. Performance of the counter-torque technique in the explantation of nonmobile dental implants. Int J Implant Dent 2020;9:6:1.
Winnen RG, Kniha K, Modabber A y cols. Reversal of Osseointegration as a Novel Perspective for the Removal of Failed Dental Implants: A Review of Five Patented Methods. Materials (Basel) 2021;17;14:7829.
Anitua E, Murias-Freijo A, Piñas L, Tejero R, Prado R, Orive G. Nontraumatic Implant Explantation: A Biomechanical and Biological Analysis in Sheep Tibia. J Oral Implantol 2016;42:3-11.
Anitua E, Orive G. A new approach for atraumatic implant explantation and immediate implant installation. Oral Surg Oral Med Oral Pathol Oral Radiol 2012;113:e19-25.
Roy M, Loutan L, Garavaglia G, Hashim D. Removal of osseointegrated dental implants: a systematic review of explantation techniques. Clin Oral Investig 2020;24:47-60.
Stajčić Z, Stojčev Stajčić LJ y cols. Removal of dental implants: review of five different techniques. Int J Oral Maxillofac Surg 2016;45:641-8.
Chrcanovic BR, Albrektsson T, Wennerberg A. Reasons for failures of oral implants. J Oral Rehabil 2014;41:443-76.
Wennerberg A, Ektessabi A, Albrektsson T, Johansson C, Andresson B A. A 1-year followup of implants of differing surface roughness placed in rabbit bone. Int J Oral Maxillofac Implants 1997; 12: 486-494.
Wennerberg A, Hallgren C, Johansson C, Danelli SA. A histomorphometric evaluation of screw-shaped implants each prepared with two surface roughnesses. Clin Oral Implants Res 1998;9: 11-19.
Trisi P, Rao W, Rebaudi A. A histomorphometric comparison of smooth and rough titanium implants in human low-density jaw bone. Int J of Oral and Maxillofac Impl 1999;14:
58-67.
Johansson C, Albrektsson T. Integration of screw implants in the rabbit.A 1-year follow-up of removal torque of titanium implants. Int J Oral Maxillofac Impl 1987; 2:69 75.
Sennerby L, Thomsen P, Ericsson L.A. Morphometric and biomechanic comparison of titanium implants inserted in rabbit cortical and cancellous bone. Int J Oral Maxillofac Impl 1992: 7: 62-71.
Chen ST, Buser D. Esthetic outcomes following immediate and early implant placement in the anterior maxilla – a systematic review. Int J Oral Maxillofac Implants. 2014;29 Suppl:186-215.
Chen ST, Buser D. Clinical and esthetic outcomes of implants placed in postextraction sites. Int J Oral Maxillofac Implants. 2009;24 Suppl:186-217.
Milinkovic I, Cordaro L. Are there specific indications for the different alveolar bone augmentation procedures for implant placement? A systematic review. Int J Oral Maxillofac Surg. 2014;43:606-25.
Anitua E, Murias-Freijo A, Alkhraisat MH. Implant site under-preparation to compensate the remodeling of an rutologous bone blockg. J Craniofac Surg 2015;26:e374-7.

Anitua, E
DDS, MD, PhD. Práctica privada en implantología oral, Clínica Eduardo Anitua, Vitoria, España. Instituto universitario para la medicina oral regenerativa y la implantología – (University Institute for Regenerative Medicine and Oral Implantology-UIRMI) (UPV/ EHU Fundación Eduardo Anitua), Vitoria, España. BTI Biotechnology institute (BTI), Vitoria, España.