Artículo original
Molina Ponte B, Martín Ares M, Andreu Vázquez C, Jiménez García J, Trapote Mateo S. Comparación del Coeficiente de Estabilidad Implantaria ISQ entre implantes colocados en zona antral sobre hueso nativo frente a implantes colocados sobre hueso regenerado. Cient. Dent. 2020; 17; 3; 39-48
Comparación del Coeficiente de Estabilidad Implantaria ISQ entre implantes colocados en zona antral sobre hueso nativo frente a implantes colocados sobre hueso regenerado
El objetivo del estudio es comparar los valores del Coeficiente de Estabilidad Implantaria (ISQ) de implantes colocados en zona antral en hueso nativo frente a los colocados en zona antral en hueso regenerado, para saber si tras tres meses de osteointegración los valores aumentan, ver si son diferentes entre sí según el tipo de hueso y evaluar la relación entre: torque de inserción, tipo de hueso, ISQ obtenido y sus cambios después de la osteointegración.
Se trata de un ensayo clínico de propósito analítico, cuya dirección temporal es longitudinal, el inicio del estudio en relación con la cronología de los eventos es prospectivo, existiendo dos grupos de estudio.
Los resultados proporcionan evidencias de que los implantes colocados en hueso regenerado, al analizar valores ISQ iniciales, son iguales a los del hueso nativo y, tras la oseointegración, son mayores que los de éstos, pudiendo rehabilitarse esperando el mismo tiempo.
Conclusiones: El valor inicial de ISQ es similar en ambos grupos y después de tres meses de osteointegración fue mayor en implantes sobre hueso regenerado. El torque de inserción de implantes en hueso regenerado es mayor que en hueso nativo y existe relación positiva, pero no estadísticamente significativa, entre los valores de ISQ y el torque de inserción. La pérdida ósea marginal de los implantes es similar en ambos grupos y dicha pérdida no está relacionada con los valores de ISQ ni con el torque de inserción obtenido, aunque este hecho puede ser debido a la evaluación a corto plazo.
The objectives of the present study are to compare the Implant Stability Quotient (ISQ) values of implants placed in the antral area in native bone versus those placed on regenerated bone, to know whether after three months of osseointegration period the values increase and see if they are different from each other depending on the type of bone and assess the relationship between: insertion torque, type of bone and ISQ obtained an its changes after 3 months of osseointegration.
The study design is a Clinical Trial of analytical purpose, whose temporal direction is longitudinal, the beginning of the study in relation to the chronology of the events is prospective.
The results provide some evidence in the fact that implants placed in antral zone in regenerated bone, when presenting baseline ISQ values equal to and after osseointegration greater than implants in native bone, could be rehabilitated waiting for the implant.
Conclusions: The initial ISQ value is similar in implants placed in native and regenerated bone and after three months were higher in implants placed in regenerated bone. The insertion torque of the implants placed in regenerated bone is greater than those placed in native bone and there is a positive relationship but not statistically significant between ISQ values and insertion torque. The marginal bone loss of the implants is similar in those placed in native versus regenerated bone and this loss is not related to ISQ values niether to insertion torque obtained. This fact is due to being evaluated in a short period of time.
El objetivo de la Implantología oral es restaurar función, estética y salud en los pacientes con edentulismo parcial o completo. Este tipo de procedimientos presenta una supervivencia superior al 90%, tanto en pacientes edéntulos parciales como totales. La implantología comenzó a partir de los años 60 en Suecia con el Dr. Brånemark, que descubrió accidentalmente un mecanismo de adherencia del hueso a un metal1 . Aplicando este descubrimiento en boca, el titanio podía usarse como implante para soportar diferentes tipos de prótesis. Se descubre así la osteointegración, que es la conexión directa, estructural y funcional entre el hueso vivo ordenado y la superficie de un implante sometido a carga funcional2 . Al hablar de osteointegración se hace referencia al tiempo que tarda en cicatrizar y unirse el implante al hueso, ya sea nativo o regenerado. Para que pueda producirse esta unión, se necesita: una zona receptora estéril, un implante en contacto directo con el hueso, que el hueso se integre entre las espiras del implante y respetar el tiempo de cicatrización ósea, que clásicamente es de 3 a 4 meses en mandíbula y de 4 a 6 meses en maxilar2 ; con los avances en las técnicas quirúrgicas, en los tratamientos de superficie de los implantes y en los nuevos diseños macroscópicos de éstos, se han modificado los tiempos clásicos de osteointegración.
En este estudio se incluyen implantes Zimmer Biomet 3i® , todos cónicos, con rosca uniforme hasta el ápice, que permite un contacto íntimo hueso – implante, y con tratamiento de superficie Osseotite® . Esta superficie promueve la activación plaquetaria y la osteointegración de forma activa, optimizando el proceso de cicatrización y aumentando la osteogénesis de contacto mediante un procedimiento de grabado ácido dual que combina ácido fluorhídrico (HF) y ácido sulfúrico (H2SO4 ), dejando la parte superior del implante mecanizada para evitar infecciones. Se ha comprobado mediante diferentes estudios que los implantes con superficie tratada mediante grabado ácido pueden ser cargados precozmente, esperando 6 semanas en mandíbula y de 8 a 12 semanas en maxilar, obteniendo tasas de éxito y supervivencia del 97%. La estabilidad implantaria hace referencia al hueso que rodea los implantes y es esencial para una correcta cicatrización y formación ósea durante la osteointegración. Los requisitos de estabilidad para cicatrización y función son diferentes, apareciendo dos términos: estabilidad primaria, que es la estabilidad del implante en el momento de su colocación, y estabilidad secundaria, que es la que se consigue pasado el periodo de osteointegración y en su función3 . La estabilidad primaria es un predictor de osteointegración satisfactoria y se ve influenciada por: calidad y cantidad de hueso, geometría del implante (diámetro, longitud y forma), técnica de colocación y grosor de la cortical. Sin embargo, la estabilidad secundaria es la resultante de la cicatrización y remodelación del conjunto implante – hueso. Empieza a incrementarse a las 4 semanas de la colocación y su incremento implica una osteointegración satisfactoria. Para el clínico es deseable tener un método cuantitativo para poder establecer la estabilidad primaria y secundaria de los implantes3 , por ello han surgido distintos predictores de estabilidad, tanto no invasivos como invasivos. Teniendo en cuenta todos los intentos fallidos de encontrar un predictor de estabilidad fiable, quedaba clara la necesidad de crear una técnica diagnóstica no invasiva que tuviera en cuenta: rigidez de los componentes, rigidez de la interfase hueso – implante y rigidez de los tejidos circundantes. Por ello, a finales de los años 90 surge el Análisis de Frecuencia de Resonancia (AFR): método de predictibilidad basado en la teoría de la vibración básica, aplicándose a un pequeño transductor que se unía al implante una excitación mediante un estado estacionario y emitiendo una onda de frecuencia barrida reproducible y repetible para poder medir su respuesta, con el objetivo de determinar la rigidez de la unión implante – tejidos circundantes mediante un analizador de respuesta de frecuencia. La frecuencia de resonancia es dependiente de la rigidez de la estructura, de forma que una bajada en la frecuencia significa una disminución de la rigidez de la interfase. Apareció así una aparatología específica denominada Osstell® , que presentó esta medida como un parámetro específico, llamado Coeficiente de Estabilidad Implantaria (ISQ), cuya unidad ISQ tiene una escala del 1 (estabilidad más baja) al 100 (máxima estabilidad) y presenta una correlación no lineal con la micro movilidad. Por tanto, el valor ISQ superior a 70 hace referencia a una alta estabilidad; entre 60 y 69 se considera estabilidad media y si es inferior a 60, indica baja estabilidad. Además, crearon transductores o smart pegs específicos para los distintos sistemas de implantes4 .
Material
- 132 Implantes Zimmer-Biomet 3i® con superficie Osseotite®
- Hueso bovino desproteinizado Geistlich BioOss®
- Dispositivo de medición de valor ISQ Osstell®
- Smartpegs para Osstell® correspondientes a la plataforma de dichos implantes
- Sistema de paralelización de radiografías periapicales RINN XCP®
- Silicona pesada
- Equipo de Radiología dental Satelec Acteon modelo X Mind®
- Radiografías intraorales periapicales digitales DÜRR Dental
- Lector de Radiografías periapicales digitales VISTA Scan® de DÜRR dental
- DBSWIN versión 5.7.1 para Windows para visionado de radiografías
- Hoja de cálculo Excel de Microsoft, versión 16.24 para macOS Mojave, para recoger datos
- Programa estadístico Epidat, versión 4.2 para Windows, para análisis de los datos.
Métodos
Este estudio es un ensayo clínico, analítico, longitudinal y prospectivo, cuya finalidad es analizar la evolución del ISQ y su cambio tras 3 meses de colocar el implante en hueso nativo o regenerado, siempre en zona antral. Previamente, se obtuvo la aprobación del comité de investigación de la Universidad Europea de Madrid (UEM) con código CIPI/18/008. Para calcular el tamaño muestral se realizó un estudio piloto con 90 implantes (55 en nativo y 35 en regenerado). El cálculo se realizó para obtener una diferencia de medias mínima del 10%, teniendo en cuenta la media de ISQ de cada grupo y la desviación estándar, lo que requería una muestra mínima de 46 implantes (23 por grupo).
El grupo de estudio lo constituyen pacientes adultos de la Clínica Universitaria Odontológica de la UEM, desde septiembre de 2017 hasta septiembre de 2018, que acudieron al Máster de Implantología Oral Avanzada y que fueron informados del estudio y firmaron el consentimiento informado. Se excluyeron los pacientes que no quisieron participar y los que no firmaron dicho consentimiento. Las variables relacionadas con la salud oral se obtuvieron mediante un cuestionario de salud oral, mientras que los datos clínicos fueron extraídos de la historia clínica del paciente.
Para el análisis descriptivo, se utilizaron frecuencias absolutas (n) y relativas (%) para variables cualitativas, y media ± desviación estándar (SD) (o mediana y rango intercuartílico, RIC) para variables cuantitativas en función de su comportamiento paramétrico (prueba de normalidad Shapiro Wilk). Se emplearon T de Student para muestras independientes (o U de Mann-Whitney) para comparar los valores medios (o medianas) de variables cuantitativas entre las cohortes de estudio, y Chi Cuadrado (o F exacta de Fisher) para analizar diferencias entre cohortes cualitativas. Para analizar cambios en ISQ se empelaron T de Student para datos pareados (o de Mann-Whitney Wilcoxon) y T de Student para muestras independientes (o U de Mann-Whitney) para comparar el cambio de ISQ. Se evaluó la relación torque de inserción – ISQ del implante calculándose los coeficientes de Pearson y su significación. Se consideró significación estadística cuando el p valor fue inferior al 5%. El análisis de datos se realizó con el paquete estadístico STATA IC 14 (Stata Corp., TX, US).
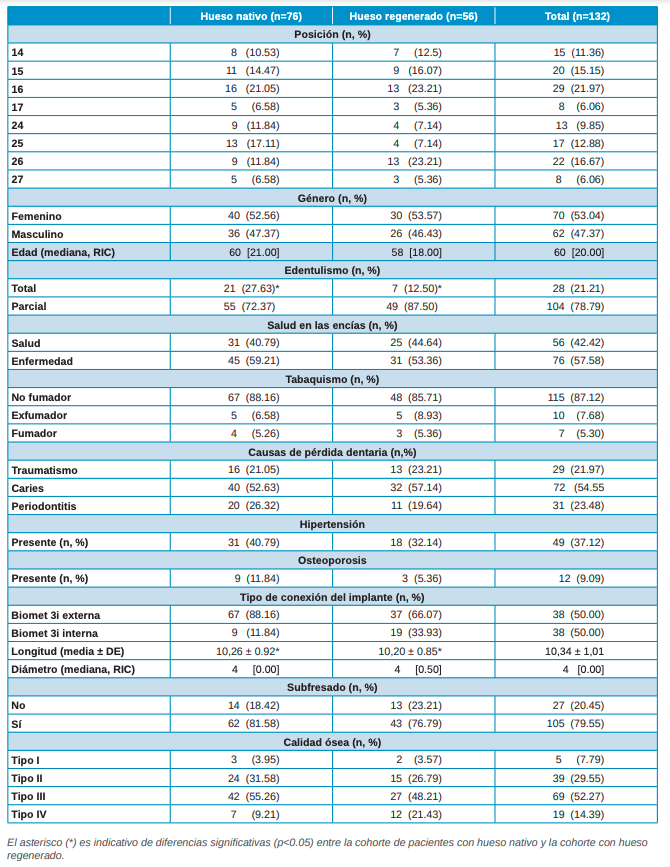
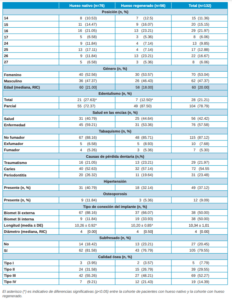
La muestra final fue de 132 implantes. Se colocaron 76 en hueso nativo y 56 en hueso regenerado, resultando un 57,58% y un 42,42%, respectivamente, en relación con la muestra total. Todos los implantes se ubicaron en zona antral, tanto del primer como del segundo cuadrante. Al comparar las posiciones de los implantes en hueso nativo frente al hueso regenerado, se observa que la proporción de posiciones no presenta diferencias entre los grupos, lo que indica una distribución homogénea de la muestra. Participaron 11 cirujanos en el estudio, todos ellos con idéntica proporción de implantes en hueso nativo frente a regenerado, guardando así una perfecta homogeneidad. Analizando el género de la muestra, no se observan diferencias en la proporción de mujeres y hombres ni tampoco respecto a la edad, lo que indica que la muestra es homogénea. En cuanto al tipo de edentulismo, la proporción de pacientes con edentulismo total es estadísticamente superior en pacientes con implantes en hueso nativo frente a regenerado; este hecho es meramente casual y no influye en los resultados. En cuanto a la salud gingival, los pacientes con enfermedad en las encías tienen proporción similar en ambos grupos y, si se analiza específicamente gingivitis o periodontitis, dicha proporción de enfermedad es similar entre las dos cohortes de estudio, aunque su distribución es diferente entre los grupos de estudio. Analizando el consumo de tabaco, la distribución de pacientes no fumadores / exfumadores / fumadores es similar en ambos grupos y no hay diferencias entre ellos. Al observar la frecuencia de consumo de pacientes fumadores de ambos grupos, se comprueba que son similares y no presentan diferencias. En cuanto al análisis de pacientes que presentan y se encuentran bajo tratamiento de hipertensión y osteoporosis, en ambos casos la proporción es homogénea. Evaluando las causas de pérdida dental de los grupos de estudio, se observa una distribución similar en ambos y la causa predominante es la caries dental, frente a periodontitis y traumatismos. La proporción de pacientes con implantes de conexión externa tiende a ser superior en hueso nativo frente a regenerado; este hecho puede deberse a que hay mayor proporción de edéntulos totales en pacientes con hueso nativo y, según el protocolo seguido, al colocar implantes múltiples se utilizan los de conexión externa para facilitar la rehabilitación protésica. Por otro lado, al analizar la longitud y diámetro de los implantes, se comprueba que no hay diferencias entre los grupos. Observando la variable técnica de subfresado para conseguir estabilidad en hueso blando, se confirma que la proporción de implantes subfresados es similar en hueso nativo y regenerado. Si se analiza la técnica de regeneración ósea realizada, en el grupo de hueso regenerado podemos ver que, de 56 implantes totales, 40 se colocaron en seno elevado y los otros 16 en alveolos preservados, lo que supone que el 71,43% de los implantes sobre hueso regenerado fueron en seno elevado, mientras que el 28,57% restante se colocaron en alveolos preservados. La calidad ósea en los diferentes lechos implantarios presenta una distribución similar en ambos grupos, lo que indica que la muestra es comparable y homogénea (Tabla 1).
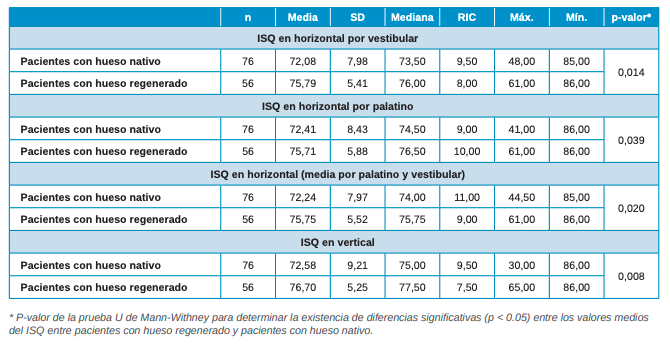
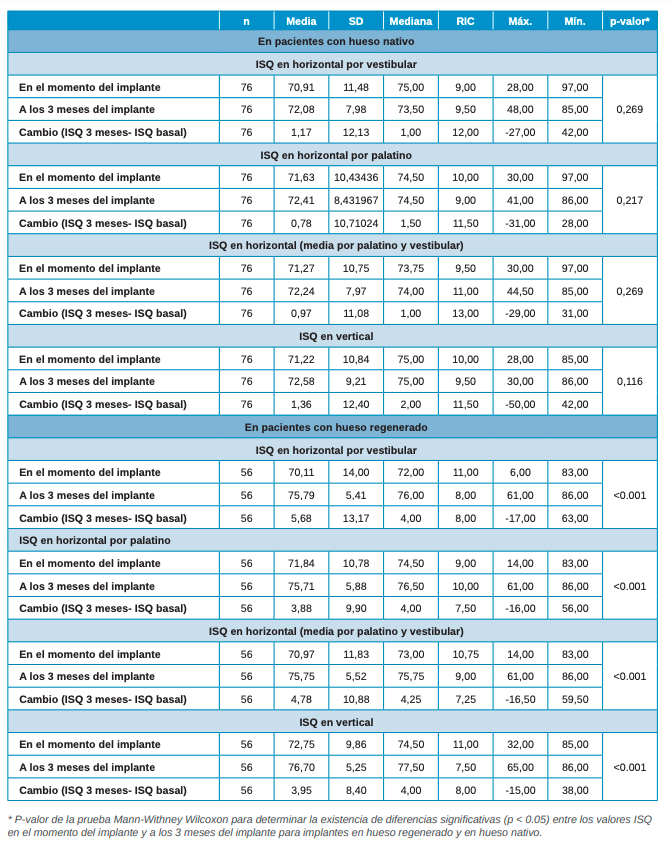
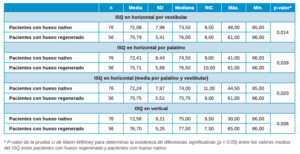
En cuanto al análisis descriptivo del ISQ, el día de la cirugía se recogieron datos por vestibular y palatino, además se realizó la media de ambas medidas y se recogieron datos ISQ en vertical para completar toda la información. El valor medio del ISQ basal fue similar en ambos grupos y en todas las mediciones recogidas. Sin embargo, al analizar el ISQ de los implantes tras 3 meses de su colocación y registrar las mismas mediciones, se ha observado que los implantes en hueso nativo presentan un ISQ significativamente inferior que los implantes en hueso regenerado, tanto medido en horizontal (por vestibular, por palatino y la media de ambos valores) como medido en vertical (Tabla 2).
Se observa que los implantes sobre hueso nativo tuvieron un ISQ a los 3 meses de colocarse 3,51 puntos inferior (IC 95%: -5,96 a -1,05) y 4,12 puntos inferior (IC 95%: -6,83 a -1,41) al de los implantes colocados en hueso regenerado, en ISQ horizontal y vertical respectivamente. Analizando el cambio del ISQ en horizontal (tanto vestibular como palatino y la media de ambos) así como el cambio del ISQ vertical pasados los 3 meses de la colocación del implante, se observa que en ninguno de los casos existen cambios significativos en el ISQ de los implantes colocados en hueso nativo; sin embargo, al analizar estos mismos cambios en hueso regenerado, se observó que se produce un aumento significativo del ISQ en los 3 meses siguientes a la colocación del implante, aumentando 4,78 puntos y 3,95 puntos de ISQ por horizontal y vertical, respectivamente (Tabla 3).
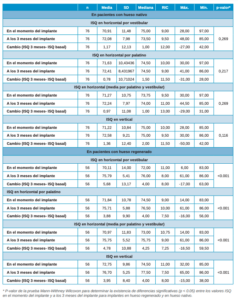
regenerado.
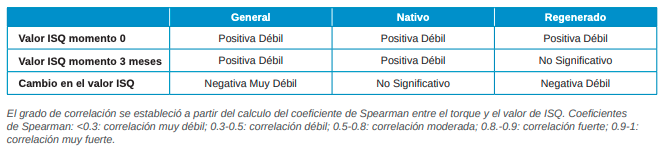
Al realizar el análisis descriptivo de los valores de torque de inserción medidos en Newtons por centímetro (Ncm) y comparando resultados de ambos grupos, se observa que los implantes en hueso regenerado presentan un torque medio significativamente mayor (p<0.001). Si estudiamos la relación entre torque el día de la cirugía y valores ISQ por horizontal (vestibular, palatino y media de ambos), se observa una correlación positiva débil en todos los casos (Coeficiente de Spearman: 0,46 – 0,48; p < 0,001). Al analizar esta misma relación, pero con los valores ISQ verticales, esta correlación pasa a ser moderada (Coeficiente de Spearman: 0,52, p< 0,001). Analizando la correlación torque – ISQ el día del implante para cada cohorte, no se observaron relaciones diferentes entre ambas. En referencia a la relación entre torque el día de la cirugía y valores ISQ a los 3 meses medido por horizontal (vestibular, palatino y media de ambos) y por vertical, existen correlaciones positivas débiles en todos los casos (Coeficiente de Spearman: 0,32 – 0,35; p < 0,001). En este mismo análisis para cada cohorte se han observado diferencias en la relación torque e ISQ a los 3 meses, observando en hueso nativo correlaciones positivas y débiles (Coeficientes de Spearman: 0.3463 – 0.3744) pero significativas (p < 0,001), mientras que no se observa ninguna correlación en el hueso regenerado (p > 0,05). Al estudiar la relación entre torque de inserción y cambio de ISQ tras 3 meses, en todas las mediciones se obtuvo una correlación negativa muy débil (Coeficientes de Spearman: -0,28 – -0,23, p: 0,001 – 0,007). Este mismo análisis realizado para cada grupo de estudio indica que en hueso regenerado existen correlaciones negativas débiles (Coeficientes de Spearman: -0,49 – -0,44) pero significativas (p < 0,001), mientras que no existe correlación en hueso nativo (p > 0,05) (Tabla 4).
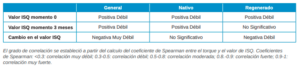
implante, a los 3 meses del implante y el cambio del ISQ en los 3 meses, para el conjunto de los pacientes y por cohortes de estudio.
Tras estudiar el cambio en el hueso marginal pasados tres meses desde su colocación, se observa que la proporción de implantes con pérdida ósea es similar en ambos grupos (p=0,5), en general un 20,45 %, concretamente el 18,42 % de implantes en hueso nativo y el 23,21 % en regenerado. Al analizar la relación entre ISQ el día de la colocación y la pérdida o no de hueso marginal tras tres meses de cicatrización, no se observa relación entre ambas variables y tampoco existe relación entre los valores ISQ a los 3 meses y la pérdida o no de hueso marginal. Analizando el torque de inserción y relacionándolo con la pérdida ósea o no de implantes colocados en ambos grupos de estudio, se observa que no es significativamente distinto entre implantes con o sin pérdida ósea marginal.
En este estudio, todos los implantes son colocados en zona antral ya que diversos autores, como Balshi, Bischof o Wook-Jin Seong, han observado diferencias en el ISQ según la disposición de implantes en las distintas regiones de la cavidad oral, por ello los colocamos siempre en la misma zona para conseguir resultados comparables5-7. Cuando se analiza la relación entre ISQ y el nivel de contacto hueso – implante al colocarlo, existen autores como Rocci et al.8 que no encuentran relación, pero otros muchos como Nkenke, Meredith, Gedrange o Scarano muestran una asociación positiva entre el valor ISQ y contacto hueso implante3, 9-11 .
Todas las mediciones del ISQ de este estudio se realizan perpendiculares al Smartpeg por vestibular y palatino, como indica el fabricante, y además, en vertical para completar los datos; basándonos en autores como Brouwers et al., Lachmann et al.13, 14 que analizaron la primera generación de Osstell® y Herrero – Climent12 que estudió la segunda generación de Osstell® (Osstell ISQ) todos confirman, tras la evaluación del ISQ y tras analizar su validez como medida de estabilidad implantaria, que el valor ISQ de este dispositivo tiene una reproductividad y repetibilidad casi perfecta, con lo que solo sería necesario tomar una medida que debe ser perpendicular al smartpeg y siempre por vestibular, lo que coincide con nuestro método de toma de medidas. Además en este estudio, para evitar sesgos, siempre se utiliza la misma marca de implantes con igual diseño macro y microscópico ya que, como dice Ersanli, los valores ISQ deben calibrarse para las diferentes casas de implantes15. Dentro de la misma marca, usamos diferentes diámetros y longitudes debido a que diferentes autores, como Shiffler, Cabbar o Dos Anjos, han confirmado que no existe relación entre ambas variables4, 16, 17, quedando así justificando que se coloquen diferentes diámetros y longitudes de implantes en este estudio.
En nuestro caso el día de la colocación de los implantes el ISQ es similar en ambos grupos y sin embargo, tanto el análisis del cambio de ISQ como el ISQ tras 3 meses de colocación, muestran mayores valores en hueso regenerado; comparando nuestros resultados con los obtenidos por otros autores encontramos que Rasmusson o Jelusic18, 19 no encuentran diferencias significativas entre los grupos en el día de la colocación de los implantes ni en el momento de la conexión protésica. Estas diferencias entre sus resultados y los nuestros podrían deberse a que la técnica quirúrgica es diferente22, o bien, porque utilizan un injerto de tipo fosfato y nosotros usamos injerto bovino desproteinizado (Bio-oss® ). Por otro lado, autores como Degidi, Lindgren o Zita20-22, al igual que nosotros, obtienen mayor ISQ en la zona de seno elevado con material de injerto frente a hueso nativo. Además, Lindgren compara hueso regenerado con fosfato tricálcico frente a hueso nativo y no observa diferencias significativas en el ISQ, pero cuando compara injerto bovino desproteinizado frente a hueso nativo sí que demuestra diferencias en dicho valor y obtiene mayores resultados en zonas regeneradas con injerto bovino desproteinizado.
Este hecho de mayor valor ISQ en hueso regenerado frente a hueso nativo, puede deberse a que el valor ISQ sí que presenta relación con el contacto entre hueso e implante y con la densidad ósea23 de la zona de colocación del implante24-26 y esto es confirmado por autores como Park, Rogrigo y Turkyilmaz. Además, Ramos-Murguialday26 analiza diferentes parámetros morfométricos y demuestra que en hueso injertado, tanto a los 4-5 meses como a los 6-8 meses de la regeneracón ósea, existe mayor volúmen de hueso / volúmen total, mayor número y separación trabecular y mayor densidad mineral ósea, lo que justifica que exista mayor valor de ISQ en estas zonas de hueso regenerado.
En este estudio se obtiene mayor torque de inserción en hueso regenerado frente a nativo; ante estos datos y ante el hecho de que la distribución de implantes colocados realizando subfresado es similar entre el grupo de hueso nativo y hueso regenerado, buscamos la justificación de este hecho, y observamos que distintos autores, como Turkyilmaz o Degidi, afirman que cuanto mayor es la densidad ósea mayor es el torque de inserción27, 28 y ya hemos comprobado que existe mayor densidad ósea en hueso regenerado, como demuestra Ramos -Murguialday26. Además, cabe mencionar que Magno Filho en su estudio demuestra una correlación positiva entre torque de inserción y valor ISQ, tanto en maxilar como en mandíbula y teniendo en cuenta diferentes tipos de hueso28, por tanto cabría pensar que tiene sentido obtener tanto en torque de inserción como en valor ISQ mayores valores y de esta forma se confirma esta correlación también en nuestro estudio. Si analizamos la relación entre torque y pérdida ósea marginal, la gran mayoría de los autores como Aldahlawi29, Marconcini30 , o Baron31 y ya anteriormente Albrektsson32 muestran que los torques de inserción altos de más de 50 Ncm presentan mayor pérdida de hueso marginal al año y dos años de la colocación de implantes. En nuestro caso no se observa dicha correlación, pero el motivo de esta diferencia con la gran mayoría de los autores es el tiempo de evolución, puesto que sólo lo observamos tres meses y las diferencias en ese periodo corto no son significativas.
- El valor ISQ inicial es similar en implantes colocados en hueso nativo frente a los colocados en hueso regenerado.
- Los valores ISQ obtenidos pasados los 3 meses de osteointegración fueron mayores (presentando diferencias estadísticamente significativas) en implantes colocados en hueso regenerado frente a los colocados en hueso nativo.
- El torque de inserción de los implantes colocados en hueso regenerado es mayor que los colocados en hueso nativo (presentando diferencias estadísticamente significativas), sin existir diferencias de subfresado entre ambos grupos.
- La pérdida ósea marginal de los implantes colocados es similar tanto en hueso nativo como en hueso regenerado.
- La pérdida ósea marginal de los implantes colocados tanto en hueso nativo como en hueso regenerado no presenta relación con los valores ISQ obtenidos.
- La pérdida ósea marginal de los implantes colocados en hueso nativo y en hueso regenerado no presenta relación con los valores de torque de inserción obtenidos y este hecho se debe a que se valora en un corto periodo de tiempo (3 meses).
- Se confirma la hipótesis nula viendo que el valor ISQ es diferente en hueso nativo y en hueso regenerado pasado el tiempo de osteointegración.
Park JB, Lee JH. Use of mineral trioxide aggregate in the open apex of a maxillary first premolar. J Oral Sci. 2008;50(3):355-8.
Branemark PI. Osseointegration and its experimental background. J Prosthet Dent. 1983;50(3):399-410.
Meredith N. Assessment of implant stability as a prognostic determinant. Int J Prosthodont. 1998;11(5):491-501.
Shiffler K, Lee D, Rowan M, Aghaloo T, Pi-Anfruns J, Moy PK. Effect of length, diameter, intraoral location on implant stability. Oral Surg Oral Med Oral Pathol Oral Radiol. 2016;122(6):e193-e8.
Balshi SF, Allen FD, Wolfinger GJ, Balshi TJ. A resonance frequency analysis assessment of maxillary and mandibular immediately loaded implants. Int J Oral Maxillofac Implants. 2005;20(4):584-94.
Bischof M, Nedir R, Szmukler-Moncler S, Bernard JP, Samson J. Implant stability measurement of delayed and immediately loaded implants during healing. Clin Oral Implants Res. 2004;15(5):529-39.
Seong W-Jea. Initial stability measurement of dental implants placed in different anatomical regions of fresh human cadaver jawbone. Journal of Prosthetic Dentistry. 2008;99(6):425-34.
Rocci A, Martignoni M, Burgos PM, Gottlow J, Sennerby L. Histology of retrieved immediately and early loaded oxidized implants: light microscopic observations after 5 to 9 months of loading in the posterior mandible. Clin Implant Dent Relat Res. 2003;5 Suppl 1:88-98.
Nkenke E, Hahn M, Weinzierl K, Radespiel-Troger M, Neukam FW, Engelke K. Implant stability and histomorphometry: a correlation study in human cadavers using stepped cylinder implants. Clin Oral Implants Res. 2003;14(5):601-9.
Gedrange T, Hietschold V, Mai R, Wolf P, Nicklisch M, Harzer W. An evaluation of resonance frequency analysis for the determination of the primary stability of orthodontic palatal implants. A study in human cadavers. Clin Oral Implants Res. 2005;16(4):425-31.
Scarano A, Degidi M, Iezzi G, Petrone G, Piattelli A. Correlation between implant stability quotient and bone-implant contact: a retrospective histological and histomorphometrical study of seven titanium implants retrieved from humans. Clin Implant Dent Relat Res. 2006;8(4):218-22.
Lachmann S, Jager B, Axmann D, Gomez-Roman G, Groten M, Weber H. Resonance frequency analysis and damping capacity assessment. Part I: an in vitro study on measurement reliability and a method of comparison in the determination of primary dental implant stability. Clin Oral Implants Res. 2006;17(1):75-9.
Brouwers JE, Lobbezoo F, Visscher CM, Wismeijer D, Naeije M. Reliability and validity of the instrumental assessment of implant stability in dry human mandibles. J Oral Rehabil. 2009;36(4):279-83.
Herrero-Climent M, Santos-Garcia R, Jaramillo-Santos R, Romero-Ruiz MM, Fernandez-Palacin A, Lazaro-Calvo P, et al. Assessment of Osstell ISQ’s reliability for implant stability measurement: a cross-sectional clinical study. Med Oral Patol Oral Cir Bucal. 2013;18(6):e877-82.
Ersanli S, Karabuda C, Beck F, Leblebicioglu B. Resonance frequency analysis of one-stage dental implant stability during the osseointegration period. J Periodontol. 2005;76(7):1066-71.
Cabbar F, Guler N, Kurkcu M, Iseri U, Sencift K. The effect of bovine bone graft with or without platelet-rich plasma on maxillary sinus floor augmentation. J Oral Maxillofac Surg. 2011;69(10):2537-47.
Dos Anjos TL, de Molon RS, Paim PR, Marcantonio E, Marcantonio E, Jr., Faeda RS. Implant stability after sinus floor augmentation with deproteinized bovine bone mineral particles of different sizes: a prospective, randomized and controlled split-mouth clinical trial. Int J Oral Maxillofac Surg. 2016;45(12):1556-63.
Rasmusson L, Thor A, Sennerby L. Stability evaluation of implants integrated in grafted and nongrafted maxillary bone: a clinical study from implant placement to abutment connection. Clin Implant Dent Relat Res. 2012;14(1):61-6.
Jelusic D, Puhar I, Plancak D. Assessment of implant stability following sinus lift procedures with different grafting materials. Acta Stomatol Croat. 2014;48(1):25- 32.
Degidi M, Daprile G, Piattelli A, Carinci F. Evaluation of factors influencing resonance frequency analysis values, at insertion surgery, of implants placed in sinus-augmented and nongrafted sites. Clin Implant Dent Relat Res. 2007;9(3):144-9.
Zita Gomes R, de Vasconcelos MR, Lopes Guerra IM, de Almeida RAB, de Campos Felino AC. Implant Stability in the Posterior Maxilla: A Controlled Clinical Trial. Biomed Res Int. 2017;2017:6825213.
Lindgren C, Mordenfeld A, Johansson CB, Hallman M. A 3-year clinical follow-up of implants placed in two different biomaterials used for sinus augmentation. Int J Oral Maxillofac Implants. 2012;27(5):1151-62.
Park IP, Kim SK, Lee SJ, Lee JH. The relationship between initial implant stability quotient values and bone-to-implant contact ratio in the rabbit tibia. J Adv Prosthodont. 2011;3(2):76-80.
Rodrigo D, Aracil L, Martin C, Sanz M. Diagnosis of implant stability and its impact on implant survival: a prospective case series study. Clin Oral Implants Res. 2010;21(3):255-61.
Turkyilmaz I, Tumer C, Ozbek EN, Tozum TF. Relations between the bone density values from computerized tomography, and implant stability parameters: a clinical study of 230 regular platform implants. J Clin Periodontol. 2007;34(8):716-22.
Ramos-Murguialday RC-B, J. ; Ramis, J.M. ; Morey-Mas, M. ; Monjo, M. Evaluación del tiempo de espera óptimo para la colocación de implantes dentales tras elevaciones de seno maxilar (ESM) con un injerto compuesto por hueso autólogo y biomaterial. Medicina Balear. 2015;30(2):27-35.
Degidi M, Daprile G, Piattelli A. Primary stability determination by means of insertion torque and RFA in a sample of 4,135 implants. Clin Implant Dent Relat Res. 2012;14(4):501-7.
Magno Filho LC, Cirano FR, Hayashi F, Hsu FS, Alexandre C, Dib L, et al. Assessment of the Correlation between Insertion Torque and Resonance Frequency Analysis of Implants placed in Bone Tissue of Different Densities. J Oral Implantol. 2012.
Aldahlawi S, Demeter A, Irinakis T. The effect of implant placement torque on crestal bone remodeling after 1 year of loading. Clin Cosmet Investig Dent. 2018;10:203-9.
Marconcini S, Giammarinaro E, Toti P, Alfonsi F, Covani U, Barone A. Longitudinal analysis on the effect of insertion torque on delayed single implants: A 3-year randomized clinical study. Clin Implant Dent Relat Res. 2018;20(3):322-32.
Barone A, Alfonsi F, Derchi G, Tonelli P, Toti P, Marchionni S, et al. The Effect of Insertion Torque on the Clinical Outcome of Single Implants: A Randomized Clinical Trial. Clin Implant Dent Relat Res. 2016;18(3):588-600.
Albrektsson T, Zarb GA. Current interpretations of the osseointegrated response: clinical significance. Int J Prosthodont. 1993;6(2):95-105.

Molina Ponte, Bárbara
DDS, MS, PhD. Profesora del Máster en Implantología y Cirugía Oral avanzada UEM. Doctora en Odontología UEM.
Martín Ares, María
DDS, MS, PhD. Profesora del Máster en Implantología y Cirugía Oral avanzada UEM. Profesora del Máster de Cirugía Bucal UCM. Doctora en Odontología UCM.
Andreu Vázquez, Cristina
DDS, MS, PhD. Profesora adjunta y consultora metodológica en la UEM, Doctora en Estadística.
Jiménez García, Jaime
DDS, MS, PhD. Director del Máster en Implantología y Cirugía Oral Avanzada, UEM.
Trapote Mateo, Sergio
DDS, MS, PhD. Director del Máster en Implantología y Cirugía Oral Avanzada, UEM.
Indexada en / Indexed in: – IME – IBECS – LATINDEX – GOOGLE ACADÉMICO