Caso clínico
González Fernández-Tresguerres, F. Leco Berrocal, MI. Fernández-Tresguerres Hernández-Gil, I. Carballido Fernández, J. Baca González, L. Torres García-Denche, J. Regeneración ósea vertical y horizontal mediante la técnica de Khoury tras un fracaso implantológico. Cient. Dent. 2020; 17; 1; 35-40
Regeneración ósea vertical y horizontal mediante la técnica de Khoury tras un fracaso implantológico
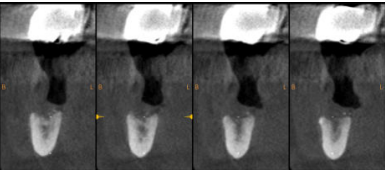
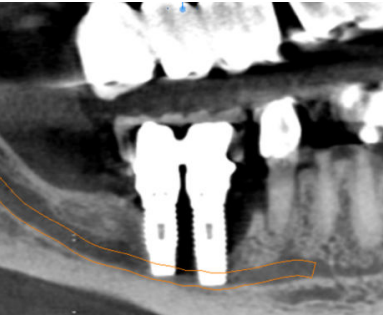
Los implantes dentales constituyen una alternativa predecible para la rehabilitación de los maxilares edéntulos, sin embargo, el éxito del tratamiento puede verse comprometido cuando existen graves atrofias maxilares. Para el tratamiento de estos casos complejos, se han desarrollado técnicas de regeneración ósea, entre las que destacan la regeneración ósea guiada y los injertos en bloque. Dentro de estos últimos, cabe destacar la técnica de Khoury. Se trata de un procedimiento indicado para regenerar defectos horizontales y verticales, mediante la obtención de finas láminas de hueso autógeno procedentes de la línea oblicua externa mandibular. Se presenta un caso clínico de un gran defecto mandibular reconstruido con la técnica de Khoury, secundario a un fracaso implantológico que además ocasionó patología nerviosa.
Dental implants constitute a predictable alternative for the rehabilitation of edentulous jaws. However, the success of the treatment can be limited when severe atrophic alveolar ridges are present. For the treatment of these complex cases, several regeneration techniques have been developed, such as guided bone regeneration and block grafts. Within the last, it should be noted the Khoury technique. It is a procedure indicated for the regeneration of horizontal and vertical defects, through the obtention of autologous graft in form of thin plates, derived from mandibular external oblique line.
A clinical case is presented, that consists in a great mandibular defect which was reconstructed by the Khoury technique.
The defect was secondary to an implant failure, which was also related with nervous pathology
La implantología constituye una alternativa predecible para la rehabilitación oral de los pacientes con edentulismo, sin embargo, puede verse limitada cuando existe un proceso alveolar atrófico. En estos casos, la ausencia de suficiente hueso disponible constituye un reto para la colocación de implantes osteointegrados. Para solucionar este problema, se han desarrollado diferentes técnicas quirúrgicas enfocadas en la regeneración ósea, que tienen como objetivo la reconstrucción del proceso alveolar perdido. Estas técnicas permiten la colocación tridimensional ideal de los implantes, optimizando los resultados estéticos y funcionales de los tratamientos.
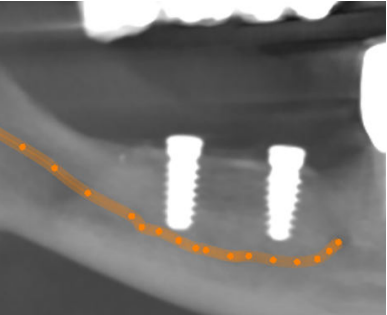
Por el contrario, una incorrecta planificación implantológica, sin tener en cuenta la adecuada disponibilidad ósea, puede producir lesiones iatrogénicas por invasión de cavidades anatómicas, como los senos maxilares o las fosas nasales, o bien producir lesiones de vasos y nervios del territorio maxilofacial, siendo la más frecuente la del nervio dentario inferior1-3.
Durante los últimos 20 años se han utilizado diferentes técnicas quirúrgicas para reconstruir los defectos óseos, tanto horizontales como verticales. Principalmente, los injertos en bloque y los procedimientos de regeneración ósea guiada asociados a biomateriales, siendo el hueso autógeno el gold standard por sus propiedades osteoconductivas, osteoinductivas, osteogénicas y por la ausencia de reacciones inmunológicas 4-6.
El hueso autógeno puede obtenerse de zonas extraorales (cresta ilíaca, calota craneal, meseta tibial) o de zonas intraorales (mentón, rama ascendente). La obtención de injertos intraorales se asocia a una menor morbilidad para el paciente y a la ausencia de hospitalización, sin embargo, tienen el inconveniente de disponer de una cantidad limitada de hueso.
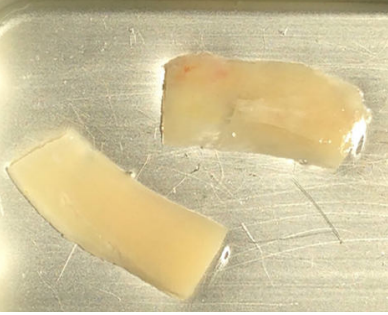
Khoury y Happe describieron una técnica quirúrgica para la reconstrucción de defectos horizontales y verticales del proceso alveolar utilizando hueso autógeno procedente de la línea oblicua externa mandibular6-9.
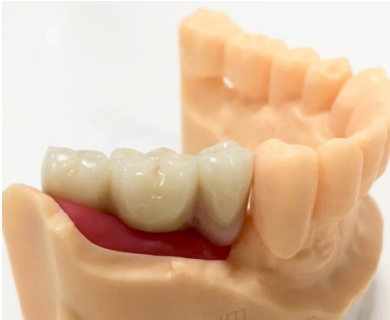
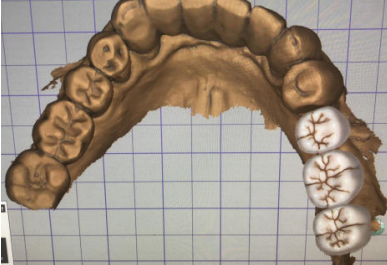
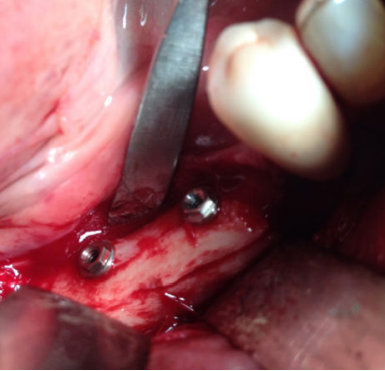
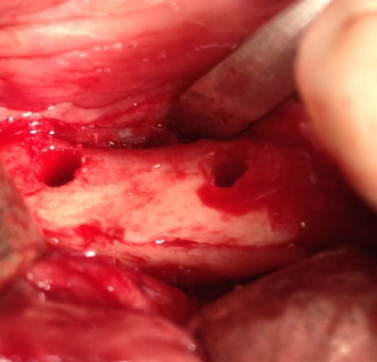
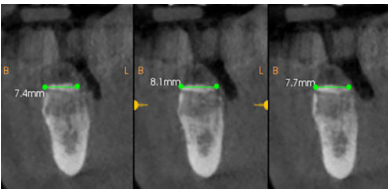
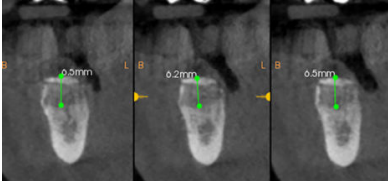
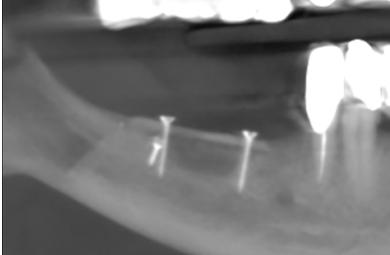
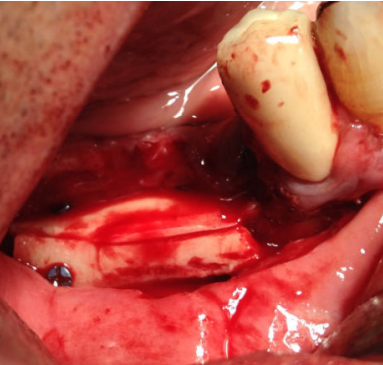
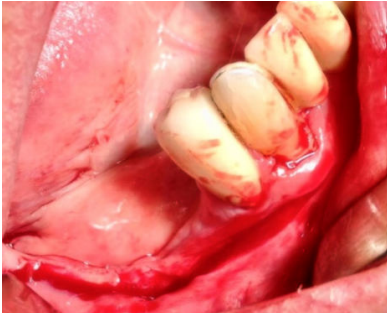
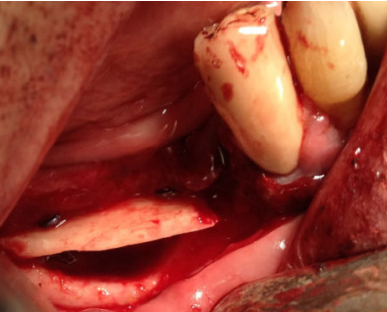
A continuación, se describe el caso clínico de un paciente que acudió con una hipoestesia del hemilabio inferior derecho, posterior a un tratamiento con implantes dentales. El tratamiento se enfocó de manera multidisciplinar, incluyendo la participación de cirujanos y prostodoncistas. Se realizaron las extracciones de los implantes causantes de la lesión y una cirugía regenerativa posterior, que permitió colocar nuevamente implantes y la rehabilitación protética posterior, mediante impresiones digitales y tecnología CAD-CAM.
Jensen AT, Jensen SS, Worsaae N. Complications related to bone augmentation procedures of localized defects in the alveolar ridge. A retrospective clinical study. Oral Maxillofac Surg 2016; 20(2): 115–22 [Epub ahead of print].
Yilmaz Z, Ucer C, Scher E, Suzuki J, Renton T. A survey of the opinion and experience of UK dentists. Implant Dent 2017; 26(2): 256-62.
Buser D, Dula K, Hirt HP, Schenk RK. Lateral ridge augmentation using autografts and barrier membranes: clinical study with 40 partially edentulous patients. J
Oral Maxillofac Surg 1996; 54: 420–32
Chiapasco M, Zaniboni M, Rimondini L. Autogenous onlay bone grafts vs. alveolar distraction osteogenesis for the correction of vertically deficient edentulous ridges: a 2–4-year prospective study on humans. Clin Oral Implants Res 2007; 18: 432–40.
Galindo-Moreno P, Ávila G, Fernández-Barbero JE, Mesa F, O’Valle-Ravassa F, Wang HL. Clinical and histologic
comparison of two different composite grafts for sinus augmentation: a pilot clinical trial. Clin Oral Implants Res 2008; 19: 755–9.
Khoury F, Antoun A, Missika P. Bone Augmentation in Oral Implantology. Berlin, London: Quintessence, 2007.
Nkenke E, Neukam FW. Autogenous bone harvesting and grafting in advanced jaw resorption: morbidity, resorption and implant survival. Eur J Oral Implantol 2014 Summer; 7(suppl 2): S203–217.
Misch CM. Comparison of intraoral donor sites for onlay grafting to implant placement. Int J Oral Maxillofac Implants 1997; 12: 767–76.
Khoury F, Hanser T. Mandibular bone block haversting from the retromolar region; a 10-year prospective clinical study. Int J Oral Maxillofac Implants 2015; 30(3): 688-97.
Seddon JJ. Three types of nerve injury. Brain. 1943; 66: 237-40.
Sunderland S. A classification of peripheral nerve injuries produced by a loss of function. Brain. 1952; 74: 491-505.
Misch CE, Resnik R. Mandibular nerve neurosensory Impairment after dental implant surgery: management and protocol. Implant Dent 2010; 19(5): 378-86.
Park YT, Kim SG, Moon SY. Indirect compressive injury to the inferior alveolar nerve caused by dental implant placement. J Oral Maxillofac Surg 2012; 70(4): 258-59.
Wright EF. Persistent dysesthesia following dental implant placement: a treatment report of 2 cases. Implant Dent
2011; 20(1): 20-26.
Greenstein G, Carpentieri JR, Cavallaro J. Nerve damage related to implant dentistry: incidence, diagnosis, and management. Compend Contin Educ Dent 2015; 36(9): 652-59.
Pogrel MA, Jergensen R, Burgon E, Hulme D. Long-term outcome of trigeminal nerve injuries related to dental treatment. J Oral Maxillofac Surg 2011; 69(9): 2284-88.
Khojasteh A, Morad G, Behnia H. Clinical importance of recipient site characteristics for vertical ridge augmentation: a systematic review of literature and proposal of a classification. J Oral Implantol 2013;
39(3): 386-98.
Elnayef B, Monje A, Gargallo-Albiol J, Galindo-Moreno P, Wang HL, Hernández-Álfaro F. Vertical ridge augmentation in the atrophic mandible: a systematic review and meta-analysis. Int J Oral Maxillofac Implants 2017; 32(2): 291-312.
Zhao K, Wang F, Huang W, Wu Y. Clinical outcomes of vertical distraction osteogenesis for dental implantation: a systematic review and meta-analysis. Int J Oral Maxillofac Implants 2018; 33(3): 549-64.
Rocchietta I, Fontana F, Simion M. I, Fontana F, Simion M. Clinical outcomes of vertical bone augmentation to enable
dental implant placement: a systematic review. J Clin Periodontol 2008; 35(8): 203-15.
Cucchi A, Vignudelli E, Napolitano A, Marchetti C, Corinaldesi G. Evaluation of complication rates and vertical bone gain after guided bone regeneration with non-resorbable membranes versus titanium meshes and resorbable membranes. A randomized clinical trial. Clin Implant Dent Relat Res 2017; 19(5): 821-32.
Thoma DS, Payer M, Jakse N, Bienz SP, Hüsler J, Schmidlin PR et al. Randomized, controlled clinical two-centre study using xenogeneic block grafts loaded with recombinant human bone morphogenetic protein-2 or autogenous bone blocks for lateral ridge augmentation. J Clin Periodontol 2018; 45(2): 265-76.
Cordaro L, Torsello F, Morcavallo, S, Di Torresanto VM. Effect of bovine bone and collagen membranes on healing of mandibular bone blocks: a prospective randomized controlled study. Clin Oral Implants Res 2011; 22(10): 1145-50.
Maiorana C, Beretta, M, Salina S, Santoro, F. Reduction of autogenous bone graft resorption by means of bio-oss coverage: a prospective study. Int J Periodontics
Restorative Dent 2005; 25: 19-25.
Khoury F, Hanser T. Three-dimensional vertical alveolar ridge augmentation in the posterior maxilla: a 10-year clinical study. Int J Oral Maxillofac Implants 2019; 34(2):
471-80.
Urban IA, Monje A, Lozada JL, Wang HL. Long-term evaluation of periimplant bone level after reconstruction of severely atrophic edentulous maxilla via vertical and horizontal guided bone regeneration in combination with sinus augmentation: a case series with 1 to 15 years of loading. Clin Implant Dent Relat Res 2017; 19(1): 46-55.