Revisión bibliográfica
Kewalramani Kewalramani N, Peña Cardelles JF, Ortega Concepción D, López Carpintero A, Arnau Vidal A, Perrone G. Efectividad de las células madre mesenquimales en las elevaciones de seno maxilar. Revisión de la literatura. Cient. Dent. 2021; 18; 3; 159-164
Efectividad de las células madre mesenquimales en las elevaciones de seno maxilar. Revisión de la literatura
Actualmente, la implantología está considerada como la terapia de elección para rehabilitar dientes ausentes. Sin embargo, debido a diversos factores, no siempre se consigue un enfoque inmediato para la colocación de los implantes. Se debe prestar una atención especial a los sectores maxilares posteriores, que debido al paso del tiempo y a la ausencia de dientes, sufren una gran atrofia alveolar que se encuentra asociada a una expansión del seno maxilar que dificulta, en ocasiones, la rehabilitación con implantes osteointegrados. Debido a esta pérdida ósea, se han desarrollado técnicas quirúrgicas como la elevación de seno maxilar para obtener una ganancia de hueso y poder favorecer la colocación y el pronóstico de los implantes. Sin embargo, existen situaciones en las que incluso esta técnica no aporta un volumen óseo suficiente, siendo preciso acompañarla de técnicas de regeneración ósea.
En la actualidad, existen estudios que plantean el uso de células madre mesenquimales en procedimientos de regeneración ósea como alternativa a los procedimientos convencionales.
El objetivo del presente trabajo es evaluar a través de la realización de una revisión sistemática de la literatura, la efectividad de las células madres mesenquimales en elevaciones de seno maxilar con diferentes tipos de matriz ósea.
Currently, implantology is considered the therapy of choice to rehabilitate missing teeth. However, due to various factors, we do not always get an immediate approach to the placement of our implants. Above all, we must pay special attention to the posterior maxillary sectors, which due to the passage of time and the absence of dental pieces suffer great alveolar atrophy associated with an expansion of the maxillary sinus that makes difficult and sometimes impossible the implant therapy. Due to this great bone loss, the professionals have been forced to practice surgical techniques such as maxillary sinus lift to gain bone and to be able to favour the placement and prognosis of the implants. However, there are clinical situations in which even this technique does not give us sufficient bone volume, being necessary a bone regeneration therapy.
Thus, thanks to advances in the field of scientific research, various methods have been used to solve this type of problem, but one of the most innovative and current options is bone regeneration using mesenchymal stem cells.
This work aims to evaluate, carrying out a systematic review of the literature, the effectiveness of mesenchymal stem cells in maxillary sinus elevations with several types of matrix.
Actualmente, el paciente desdentado parcial o total, demanda rehabilitaciones protésicas que cumplan los requisitos de estética, función (masticatoria y fonética) y comodidad.
La implantología oral está considerada como la terapia de elección para reemplazar dientes ausentes y el porcentaje de éxito, actualmente, es del 95-98%1 ; pero no siendo una terapia perfecta se está intentando continuamente unir el deseo común de profesionales y pacientes, de disminuir el traumatismo físico que conlleva.
La colocación de implantes dentales lleva asociado consigo en ocasiones, procedimientos de reconstrucción o regeneración ósea y de tejidos blandos. Esto ocurre debido a que en distintas zonas orales, pero con más frecuencia en los sectores posteriores del maxilar, ocurre una atrofia alveolar secundaria a la pérdida dentaria que se asocia a una expansión del seno maxilar, quedando poco hueso disponible para la colocación del implante2 .
Hoy en día, la elevación del seno maxilar se ha convertido en un procedimiento fiable y comúnmente utilizado para aumentar el volumen óseo en el maxilar posterior3
Durante mucho tiempo, el hueso autólogo ha sido el gold standard en la cirugía de elevación de seno4 . De hecho, el hueso autólogo exhibe el potencial osteogénico y osteocondutor, ya que contiene células vivas y factores de crecimiento del mismo paciente. Las limitaciones de este tipo de injerto son principalmente dos: la disponibilidad limitada con el consecuente aumento de la morbilidad en el sitio donante y la reabsorción significativa que sufre este tipo de injerto sobre todo en grandes defectos óseos5 .
Para afrontar estas dificultades se han introducido en el mercado nuevos materiales de injertos como el aloinjerto, el xenoinjerto y los materiales sintéticos, que aunque no incluyen células vivas sufren una menor reabsorción que el hueso autólogo.
Según la ingeniería de tejidos óseos, un sustituto óseo debe tener características biológicas y morfológicas tan similares, como sea posible, a un hueso autólogo, y la fabricación del injerto óseo ideal requiere la presencia de tres elementos esenciales: poder osteogénico, factores de crecimiento y poder osteoconductivo6 . En particular, la ingeniería de tejidos óseos tiene como objetivo lograr el aumento óseo sin la recolección quirúrgica de hueso autólogo de otros sitios donantes (que aumenta la morbilidad del paciente) a través del uso de injertos específicos sembrados con células madre mesénquimales (CMMs) adultas.
Una célula madre es una célula indiferenciada con la capacidad de renovarse y obtener un fenotipo celular específico si se expone a estímulos adecuados. Los tipos de células madre más relevantes en las investigaciones clínicas son las células madre embrionarias (CMEs) típicas de blastocitos embrionarios, y las células madre adultas, también llamadas CMMs pluripotentes7 .
Las células madre embrionarias tienen un potencial ilimitado de proliferación y son capaces, en condiciones de inducción adecuadas, de producir las tres capas germinales de fenotipos celulares. Las CMEs pueden cultivarse indefinidamente in vitro durante más de dos años, con aproximadamente 400 ciclos de duplicación, sin pérdida de potencial de diferenciación8 . Pueden ser reintroducidas en un embrión huésped dando lugar a progenies que se diferencian en todo tipo de tejidos. El uso de estas células, presenta los riesgos potenciales de inmunoreacción o teratógenesis. Por otra parte, a pesar de la pluripotencia de las CMEs, las controversias morales y legales sobre su uso, para la aplicación terapéutica y clínica, han convertido la búsqueda sobre depósitos de células progenitoras en los tejidos adultos9 .
Las células madre adultas pluripotentes, derivadas de diferentes tejidos, tienen una amplia auto-renovación y proliferación, mientras que si se estimulan correctamente tienen la capacidad de diferenciarse en células específicas. Aunque las CMMs muestran una vida útil limitada y senescencia más rápida que las CMEs, las técnicas in vitro actuales permiten duplicarlas en un número suficiente para la utilización y el mantenimiento del fenotipo indiferenciado. Las células madres mesenquimales carecen de características inmunogénicas o tumorígenas. Además, no existe ninguna preocupación ética o jurídica en el uso clínico de células madre mesenquimales (CMMs). Por todas estas razones, estas células pueden ser utilizadas en enfoques basados en regeneración ósea10.
Las CMMs pueden extraerse de diferentes tejidos, como la médula ósea [células madre de la médula ósea], periostio (células madre derivadas del periostio), hueso trabecular, tejido adiposo [vástago adiposo], el cordón umbilical, el líquido amniótico [células madre del líquido amniótico y las células madre epiteliales amnióticas], la piel, la pulpa dental (células madre de pulpa dental), los dientes caducifolios y el ligamento periodontal [células madre de ligamento periodontal]11.
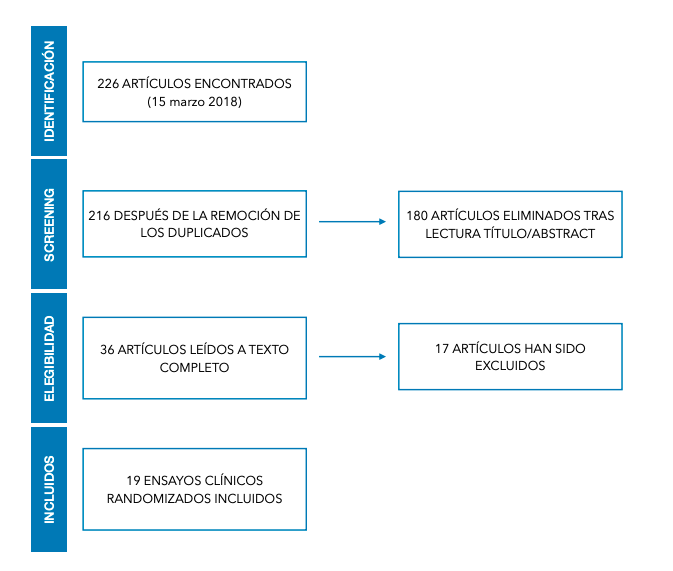
El objetivo de este trabajo es evaluar, a través de una revisión literaria de los estudios hasta ahora publicados sobre este tema, la eficacia de la utilización de células madres mesenquimales adultas junto a varias tipologías de matriz en las elevaciones de seno maxilar.
Brånemark PI, Adell R, Albrektsson T, Lekholm U, Lindström J, Rockler B. An experimental and clinical study of osseointegrated implants penetrating the nasal cavity and maxillary sinus. J Oral Maxillofac Surg 1984; 42(8): 497-505.
Krennmair G Seemann R, Schmidinger S, Ewers R, Piehslinger E. Clinical outcome of root-shaped dental implants of various diameters: 5-year results. Int J Oral Maxillofac Implants 2010; 25: 357- 66.
Duttenhoefer F, Souren C, Menne D, Emmerich D, Schön R, Sauerbier S. Long-term survival of dental implants placed in the grafted maxillary sinus: systematic review and meta-analysis of treatment modalities. PLoS One 2013; 8: p.e75357.
Bertolai R, Catelani C, Aversa A, Rossi A, Giannini D, Bani D. Bone graft and mesenchimal stem cells: clinical observations and histological analysis. Clin Cases Miner Bone Metab 2015; 12(2): 183-7.
Garg AK. Augmentation grafting of the maxillary sinus for placement of dental implants: anatomy, physiology, and procedures. Implant Dent 1999; 8(1): 36- 46.
Ramirez J, Bai Q, Dijon-Grinand M, y cols. Human pluripotent stem cells: from biology to cell therapy. World J Of Stem Cells 2010; 2(2): 24-33.
Handschel J, Wiesmann HP, Depprich R, Kübler NR, Meyer U. Cell- based bone reconstruction therapies–cell sources. Int J Of Oral Maxillofac Implants 2006; 21: 890-898.
Bifari F, Pacelli L, Krampera M. Immunological properties of embryonic and adult stem cells. World J Of Stem Cells 2010; 2: 50-60.
Daar AS, Sheremeta L. The science of stem cells: ethical, legal and social issues. Experimental and clinical transplantation. Exp Clin Transplant 2003;1:139-46.
Murphy CM, O’Brien FJ, Little DG, Schindeler A. Cell-scaffold interactions in the bone tissue engineering triad. Eur Cell Mater 2013; 26: 120-32.
Sununliganon L, Peng L, Singhatanadgit W, Cheung LK. Osteogenic efficacy of bone marrow concentrate in rabbit maxillary sinus grafting. J Cranio-Maxill Surg 2014; 42: 1753-65.
Trautvetter W, Kaps C, Schmelzeisen R, Sauerbier, S, Sittinger M. Tissueengineered polymer-based periosteal bone grafts for maxillary sinus augmentation: five-year clinical results. J Oral Maxillofac Surg 2011; 69: 2753-62.
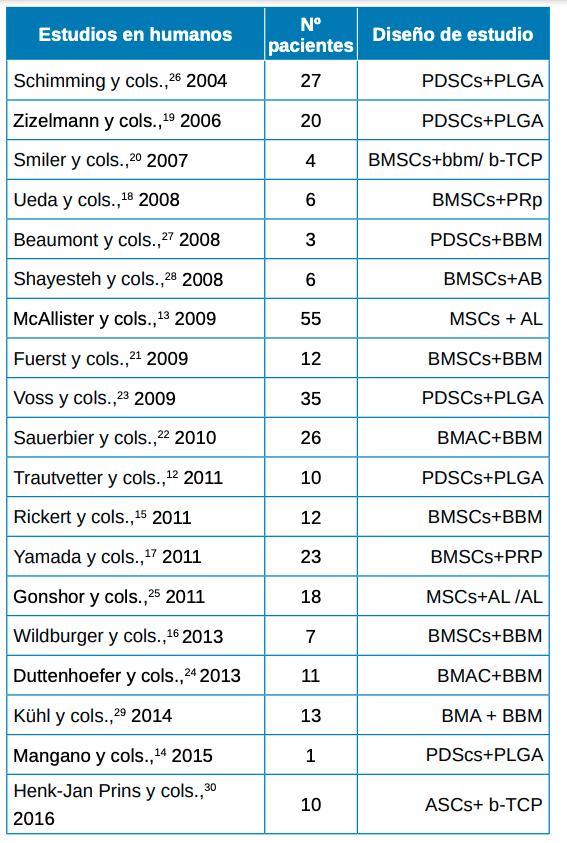
McAllister BS, Haghighat K, Gonshor A. Histologic Evaluation of a Stem Cell– Based Sinus-Augmentation Procedure. J Periodontol 2009; 80: 679-86.
Mangano C, Piattelli A, Tettamanti L y cols. Engineered bone by autologous osteoblasts on polymeric scaffolds in maxillary sinus augmentation: histologic report. J Oral Implantol 2010; 36: 491-6.
Rickert D, Slater JH, Meijer HJA, Vissink A, Raghoebar GM. Maxillary sinus lift with solely autogenous bone compared to a combination of autogenous bone and growth factors or (solely) bone substitutes. A systematic review. Int J Oral Maxillofac Surg 2012; 41: 160-7.
Wildburger A, Payer M, Jakse N, Strunk D, Etchard-Liechtenstein N, Sauerbier S. Impact of autogenous concentrated bone marrow aspirate on bone regeneration after sinus floor augmentation with a bovine bone substitute–a split-mouth pilot study. Clin Oral Implants Res 2014; 25: 1175-81.
Yamada Y, Nakamura S, Ueda M, Ito K. Osteotome technique with injectable tissue-engineered bone and simultaneous implant placement by cell therapy. Clin Oral Implants Res 2013; 24: 468-74.
Ueda M, Yamada Y, Kagami H, Hibi H. Injectable bone applied for ridge augmentation and dental implant placement: human progress study. Implant Dent 2008; 17: 82-90.
Zizelmann C, Schoen R, Metzger MC y cols. Bone formation after sinus augmentation with engineered bone. Clin Oral Implants Res: 2007; 18: 69-73.
Smiler D, Soltan M, Lee JW. A histomorphogenic analysis of bone grafts augmented with adult stem cells. Implant Dent 2007; 16: 42-53.
Fuerst G, Strbac GD, Vasak C y cols. Are culture-expanded autogenous bone cells a clinically reliable option for sinus grafting? Clin Oral Implants Res 2009; 20: 135-9.
Sauerbier S, Stubbe K, Maglione M y cols. Mesenchymal stem cells and bovine bone mineral in sinus lift procedures-an experimental study in sheep. Tissue Eng Part C: Methods 2010; 16: 1033-9.
Voss P, Sauerbier S, Wiedmann-AlAhamad M y cols. Bone regeneration in sinus lifts: comparing tissue-engineered bone and iliac bone. Br J Oral Maxillofac Surg 2010; 48: 121-6.
Duttenhoefer F, Souren C, Menne D, Emmerich D, Schön R, Sauerbier S. Long-term survival of dental implants placed in the grafted maxillary sinus: systematic review and meta-analysis of treatment modalities. PLoS One 2013; 8: 75357.
Gonshor A, McAllister BS, Wallace SS, Prasad H. 2011. Histologic and histomorphometric evaluation of an allograft stem cell-based matrix sinus augmentation procedure. Int J Oral Maxillofac Implants 2011; 26: 123-31.
Schimming R, Schmelzeisen R. Tissueengineered bone for maxillary sinus augmentation. J Oral Maxillofac Surg 2004; 62: 724-9.
Beaumont C, Schmidt RJ, Tatakis DN, Zafiropoulos GG. Use of engineered bone for sinus augmentation. J Periodontol 2008; 79: 541-48.
Shayesteh YS, Khojasteh A, Soleimani M, Alikhasi M, Khoshzaban A, Ahmadbeigi N. Sinus augmentation using human mesenchymal stem cells loaded into a β-tricalcium phosphate/hydroxyapatite scaffold. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2008; 106: 203-9.
Kühl S, Payer M, Kirmeier R, Wildburger A, Wegscheider W, Jakse N. The influence of bone marrow aspirates and concentrates on the early volume stability of maxillary sinus grafts with deproteinized bovine bone mineral–first results of a RCT. Clin Oral Implants Res 2014; 25: 221-5.
Prins HJ, Schulten EA, Ten Bruggenkate CM, Klein-Nulend J, Helder MN. Bone regeneration using the freshly isolated autologous stromal vascular fraction of adipose tissue in combination with calcium phosphate ceramics. Stem Cells Transl Med 2016; 5:1362-74.