Caso clínico
Beca Campoy T, Sánchez-Labrador L, Minetti E, Blanco Antona LA, Martínez-González JM. Comportamiento del injerto autólogo de diente en preservación alveolar: evaluación clínica, radiográfica e histomorfométrica de un caso clínico tras un año de seguimiento. Cient. Dent. 2023; 20; 2; 105-112
Comportamiento del injerto autólogo de diente en preservación alveolar: evaluación clínica, radiográfica e histomorfométrica de un caso clínico tras un año de seguimiento
Introducción: tras las extracciones, se producen una serie de cambios dimensionales en sentido horizontal y vertical de la cresta alveolar, los cuales pueden ser minimizados mediante algunas técnicas quirúrgicas, como la preservación alveolar, que utiliza diferentes sustitutos óseos, entre los que se encuentra actualmente el injerto autólogo de diente.
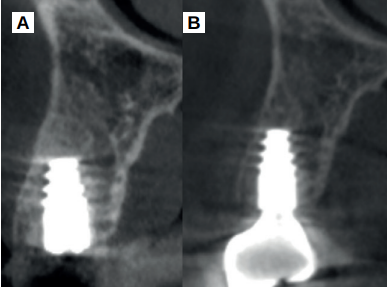
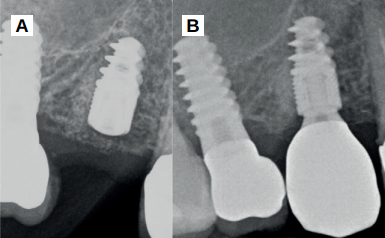
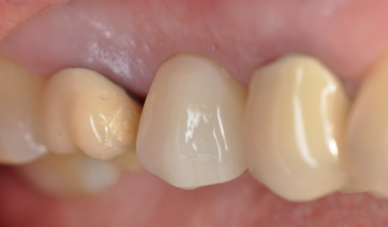
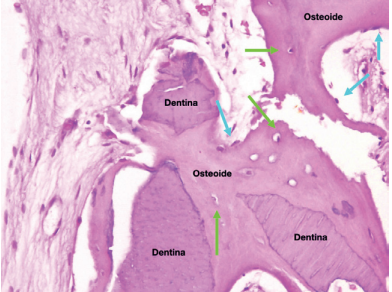
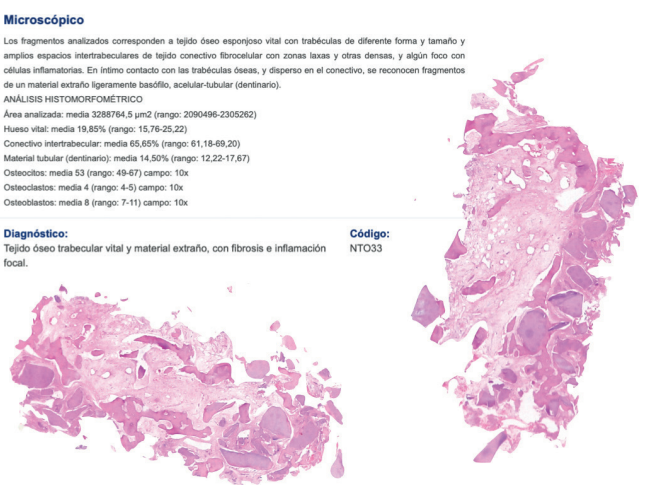
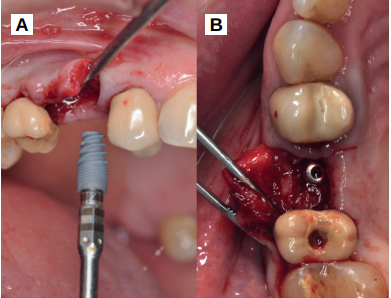
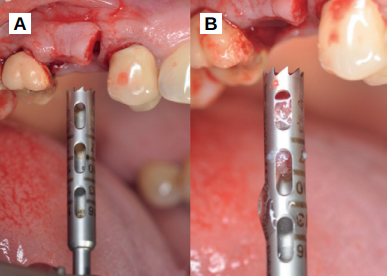
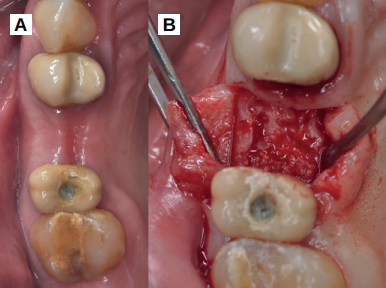
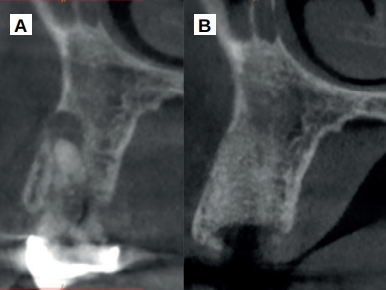
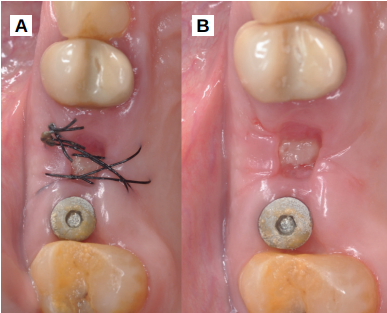
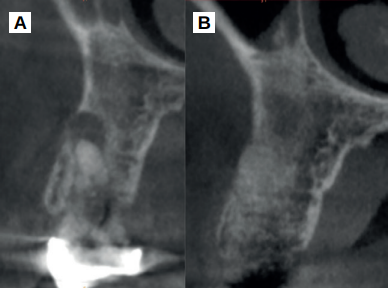
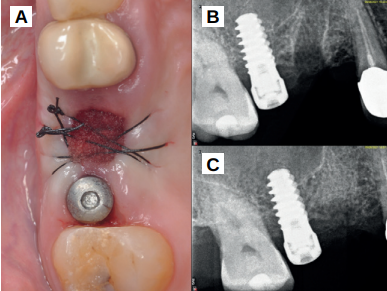
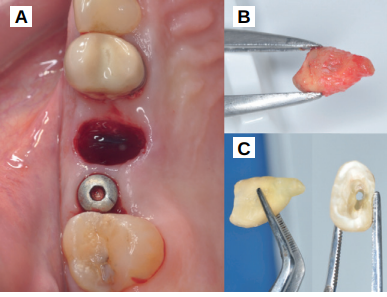
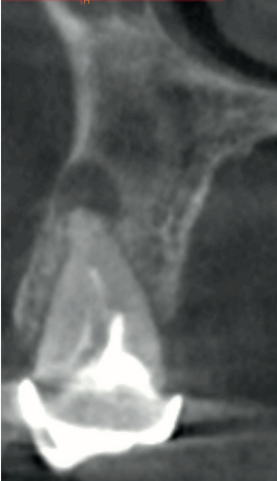
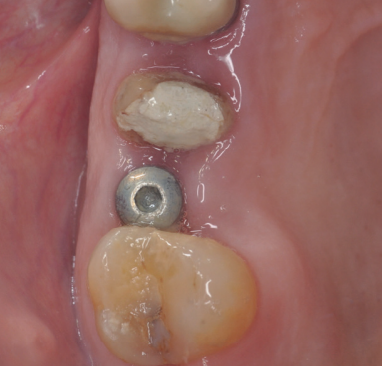
Caso clínico: se presenta el caso clínico de una mujer de 61 años, que acudió a consulta presentando dolor intenso en la zona del segundo premolar superior derecho (1.5). Se realizó la exodoncia del 1.5, usándose como diente donante para realizar una preservación del alveolo tras la extracción. Cuatro meses tras el procedimiento, se colocó un implante y se tomó una biopsia para realizar un análisis histomorfométrico. Un año tras la carga del implante se observaron buenos resultados clínicos y radiográficos.
Discusión: el diente y el tejido óseo tienen similitudes en su composición química, tanto en sus componentes inorgánicos y orgánicos como en la cantidad de agua. En cuanto al contenido orgánico destacan los factores de crecimiento, la proteína morfogenética ósea 2 (BMP-2) y el colágeno tipo 1, dotando al diente como biomaterial de la propiedad de osteoinducción. El empleo del diente como sustituto en preservación alveolar consigue porcentajes altos de hueso neoformado, variando entre 37,55% cuando se usa el diente completo, al 48,40% usando dentina desmineralizada. Además de los buenos resultados histomorfométricos, goza de una buena aceptación por parte de los pacientes, fundamentalmente en determinadas razas o culturas, y consigue una reducción de las dimensiones óseas evaluadas mediante escáner de haz cónico. Sin embargo, requiere un tiempo de preparación, que aumenta si el diente tiene restauraciones o tratamientos de conductos asociados.
Conclusiones: el injerto autólogo de diente presenta como ventajas una gran biocompatibilidad, una tasa baja de complicaciones intraoperatorias y buena aceptación por parte del paciente, además de un porcentaje de hueso neoformado del 20% tras cuatro meses de la preservación alveolar. La principal desventaja es que necesita un tiempo de preparación de 25 minutos, que aumenta si el diente presenta caries o restauraciones.
Introduction: following tooth extraction, horizontal and vertical resorption of bone volume occurs, but they can be reduced by many surgical procedures, such as alveolar ridge preservation, which uses different bone substitutes, being one of them autogenous tooth-graft.
Clinical case: a 61-year-old woman is presented, who came to private dental clinic presenting intense pain in the area of an upper bicuspid of the first quadrant (1.5). Exodontia of the 1.5 was performed, using it as a donor tooth to obtain the biomaterial to preserve its alveolus. After 4 months re-entry was performed and an implant was placed, harvesting a bone biopsy for histomorphometric analysis. One year post-loading, good clinical and radiographic results were shown.
Discussion: human bone and tooth have similarities in their chemical composition, both in their inorganic and organic components and in the amount of water. The organic content, growth factors, bone morphogenetic protein 2 (BMP-2) and type 1 collagen stand out, give the tooth the property of osteoinduction. The use of the tooth as a substitute in alveolar preservation achieves high percentages of neoformed bone, varying between 37.55% when the whole tooth is used, to 48.40% using demineralized dentin. In addition, it is well accepted by patients, especially in certain races or cultures, and achieves a reduction in bone dimensions evaluated by cone beam computed tomography. However, it has a drawback, requiring a long preparation time, which increases if the tooth has associated restorations or root canals.
Conclusions: Autologous tooth-graft has a high biocompatibility, a low rate of intraoperative complications and good patient acceptance. It requires 25 minutes for preparation, which increases if there are restorations, root canals and caries. The percentage of vital bone obtained in the present clinical case shows new bone formation of 20% 4 months after alveolar ridge preservation.
Las técnicas de preservación alveolar son técnicas quirúrgicas que pretenden maximizar el hueso neoformado en el alveolo en el mismo momento de la extracción dentaria, mediante la colocación de un biomaterial para rellenar el alveolo, asociado o no al uso de membranas. Esto cobra especial importancia en localizaciones donde la cortical vestibular es inferior a 2 mm, localizaciones con estructuras anatómicas sensibles (seno maxilar, nervio dentario inferior) y zonas de alta demanda estética. Para optimizar los resultados mediante estas técnicas, se recomienda conseguir el cierre primario de la herida tras la colocación del biomaterial, y emplear biomateriales con bajas tasas de reabsorción1-4.
Entre los diferentes biomateriales empleados para reducir los cambios dimensionales óseos en estos procedimientos, se sigue considerando al hueso autólogo como el material de elección o “gold standard”, por sus propiedades de osteogénesis, osteoconducción y osteoinducción.
Sin embargo, la obtención de hueso autólogo implica una mayor morbilidad y riesgo de complicaciones, además de variar su arquitectura, características y componentes en función de si se trata de hueso cortical o medular (el hueso cortical tiene mayor densidad, soportando mejor las fuerzas de tracción, mientras que el hueso medular soporta mejor las fuerzas de compresión por su menor densidad y mayor espacio intertrabecular). Diversos materiales como xenoinjertos, aloinjertos, concentrados plaquetarios y materiales aloplásticos, han sido empleados en preservación alveolar, no llegando a compartir las mismas características que el hueso autólogo5-9. En este sentido, el diente autólogo se ha utilizado desde la década de los 60 por Yeomans y Urist10, y ha sido recientemente descrito por Kim y cols11 en regeneración ósea guiada simultánea a la colocación de implantes, en la que describieron las propiedades de osteoconducción y osteoinducción, además de una menor morbilidad y una buena aceptación por parte de los pacientes.
El comportamiento clínico y radiográfico del diente autólogo ha sido demostrado en diferentes procedimientos de regeneración ósea guiada, elevación de seno maxilar y procedimientos de preservación alveolar12-16. En una reciente revisión sistemática, realizada en 202217, se ha demostrado que se trata de un material que consigue una mayor reducción de las dimensiones óseas cuando se emplea en preservación alveolar tras las extracciones y mejores resultados histomorfométricos en comparación con otros sustitutos óseos, como xenoinjertos y aloinjertos.
El objetivo del presente caso clínico es evaluar clínica, radiográfica e histomorfométricamente el uso del diente autólogo como biomaterial en preservación alveolar, así como el comportamiento clínico y radiográfico de un implante colocado en este alveolo preservado, un año tras la carga prostodóncica.
Leblebicioglu B, Salas M, Ort Y y cols. Determinants of alveolar ridge preservation differ by anatomic location. J Clin Periodontol 2013; 40: 387-95.
Barone A, Ricci M, Romanos GE, Tonelli P, Alfonsi F, Covani U. Buccal bone deficiency in fresh extraction sockets: a prospective single cohort study. Clin Oral Implants Res 2015; 26 (7):823-30.
Jung RE, Ioannidis A, Hämmerle CHF, Thoma DS. Alveolar ridge preservation in the esthetic zone. Periodontol 2000 2018; 77 (1):165-75.
De Risi V, Clementini M, Vittorini G, Mannocci A, De Sanctis M. Alveolar ridge preservation techniques: a systematic review and meta-analysis of histological and histomorphometrical data. Clin Oral Implants Res 2015; 26: 50-68
Kabi S, Kar R, Samal D, Deepak KC, Kar IB, Mishra N. Immediate dental implant placement with or without autogenous bone graft: a comparative study. Natl J Maxillofac Surg 2020; 11 (1): 46-52.
Sakkas A, Wilde F, Heufelder M, Winter K, Schramm A. Autogenous bone grafts in oral implantology is it still a “gold standard”? A consecutive review of 279 patients with 456 clinical procedures. Int J Implant Dent 2017; 3:1-23.
Sittitavornwong S, Ashley D, Denson D, Cruz Walma DA. Integrity of human mandibular angle after block graft harvest from mandibular body. Int J Oral Maxillofac Implants 2019; 34 (3):692–7.
Giannoudis PV, Dinopoulos H, Tsiridis E. Bone substitutes: An update. Injury 2005; 3: 20–7.
Canullo L, Del Fabbro M, Khijmatgar S, Panda S, Ravidà A. Dimensional and histomorphometric evaluation of biomaterials used for alveolar ridge preservation: a systematic review and network meta-analysis. Clin Oral Investig 2022; 26 (1):141-58.
Yeomans JD, Urist MR. Bone induction by decalcified dentin implanted into oral, osseous and muscle tissues. Arch Oral Biol 1967; 8: 999-1008
Kim YK, Kim SG, Byeon JH y cols.
Development of a novel bone grafting
material using autogenous teeth. Oral
Surg Oral Med Oral Pathol Oral Radiol
Endod 2010; 109 (4):496-503.
Kim YK, Yun PY, Um IW, y cols. Alveolar ridge preservation of an extraction socket using autogenous tooth bone graft material for implant site development: prospective case series. J Adv Prosthodont 2014; 6 (6):521-7.
Li P, Zhu H, Huang D. Autogenous DDM versus bio-oss granules in GBR for immediate implantation in periodontal postextraction sites: a prospective clinical study. Clin Implant Dent Relat Res 2018; 20 (6): 923-8.
Shavit E, Shavit I, Pinchasov D, Shavit D, Pinchasov G, Juodzbalys G. The use of tooth derived bone graft materials in sinus augmentation procedures: a systematic review. J Oral Maxillofac Res 2019; 10(2): e1.
Del Canto-Díaz A, De Elio-Oliveros J, Del Canto-Díaz M, Alobera-Gracia MA, Del Canto-Pingarrón M, Martínez González JM. Use of autologous tooth-derived graft material in the post-extraction dental socket. Pilot study. Med Oral Patol Oral Cir Bucal 2019; 24 (1): e53–60
Minetti E, Giacometti E, Gambardella U y cols. Alveolar socket preservation with different autologous graft materials: preliminary results of a multicenter pilot study in human. Materials 2020; 13 (5):1153
Sánchez-Labrador L, Bazal-Bonelli S, Pérez-González F, Sáez-Alcaide LM, Cortés-Bretón Brinkmann J, MartínezGonzález JM. Autogenous particulated dentin for alveolar ridge preservation. A systematic review. Ann Anat 2022; 14 (246):152024.
Kim YK, Lee J, Um IW y cols. Toothderived bone graft material. J Korean Assoc Oral Maxillofac Surg 2013; 39:103-11.
Casagrande L, Demarco FF, Zhang Z, Araujo FB, Shi S, Nör JE. Dentin derived BMP-2 and Odontoblast Differentiation. J Dent Res 2010; 89: 603-8.
Schmidt-Schultz TH, Schultz M. Intact growth factors are conserved in the extracellular matrix of ancient human bone and teeth: A storehouse for the study of human evolution in health and disease. Biol Chem 2005; 386: 767-76.
Aladmawy MA, Natto ZS, Kreitzer M, Ogata Y, Hur Y. Histological and
histomorphometric evaluation of alveolar ridge preservation using an allograft and non-resorbable membrane with and without primary closure: A pilot randomized controlled clinical trial. Medicine (Baltimore) 2022; 101 (26): e29769.
Gholami GA, Najafi B, Mashhadiabbas F, Goetz W, Najafi S. Clinical, histologic and histomorphometric evaluation of socket preservation using a synthetic nanocrystalline hydroxyapatite in comparison with a bovine xenograft: a randomized clinical trial. Clin Oral Implants Res 2012; 23 (10):1198-1204.
Zampara E, Alshammari M, De Bortoli J y cols. A histologic and histomorphometric evaluation of an allograft, xenograft, and alloplast graft for alveolar ridge preservation in humans: A randomized controlled clinical trial. J Oral Implantol 2022; 48 (6):541-9.
Elfana A, El-Kholy S, Saleh HA, Fawzy
El-Sayed K. Alveolar ridge preservation using autogenous whole-tooth versus demineralized dentin grafts: A randomized controlled clinical trial. Clin Oral Implants Res 2021; 32 (5):539-48
Joshi CP, Dani NH, Khedkar SU. Alveolar ridge preservation using autogenous tooth graft versus beta-tricalcium phosphate alloplast: A randomized, controlled, prospective, clinical pilot study. J Indian Soc Periodontol 2016; 20 (4):429-34.
Campoy TB. Autologous Dentin Graft Behavior in Bone Regeneration: Two histologies at 5 and 10 months. Int J Periodontics Restorative Dent 2021; 41 (6):835-42.
Bucchi C, Del Fabbro M, Arias A, Fuentes R, Mendes JM, Ordonneau M. Multicenter study of patients’ preferences and concerns regarding the origin of bone grafts utilized in dentistry. Patient Prefer Adherence 2019; 13:179–85.
Sánchez-Labrador L, Martín-Ares M, Ortega-Aranegui R, López-Quiles J, Martínez-González JM. Autogenous dentin graft in bone defects after lower third molar extraction: A split-mouth clinical trial. Materials (Basel) 2020; 13 (14):3090.
Koga T, Minamizato T, Kawai Y y cols. Bone regeneration using dentin matrix depends on the degree of demineralization and particle size. PLoS One 2016; 11 (1):e0147235.
Campoy-Beca T. Fractura vertical: Socket Shield e injerto autólogo de dentina. RCOE 2019; 24 (1): 22-30.