Artículo original
Anitua, E. Correlación entre la presencia de apnea del sueño y las fracturas protésicas e implantológicas. Serie de casos clínicos con identificación del proceso y tratamiento con dispositivo de avance mandibular. Cient. Dent. 2024; 21; 1; 6-13
Correlación entre la presencia de apnea del sueño y las fracturas protésicas e implantológicas. Serie de casos clínicos con identificación del proceso y tratamiento con dispositivo de avance mandibular.
Introducción: La presencia de signos y síntomas dentales en pacientes con apnea obstructiva del sueño (AOS) reconocibles para el odontólogo, nos sitúa en la primera línea de diagnóstico y tratamiento posterior para los pacientes que sufren esta patología.
Métodos: Han sido reclutados de forma retrospectiva pacientes con problemas en distintas rehabilitaciones sobre implantes de tipo eminentemente mecánico (fractura de cerámica, de prótesis o de componentes, así como de implantes) a los que se ha realizado una poligrafía respiratoria para poner de manifiesto la posible presencia de un AOS. En aquellos casos donde se ha constatado la presencia de este trastorno, hemos seleccionado los pacientes con un AOS moderado-severo (índice de apnea-hipopnea (IAH) ≥ 20), para analizar los distintos eventos adversos acontecidos en función de la severidad del cuadro.
Resultados: Fueron reclutados 22 pacientes que cumplieron los criterios de inclusión. En todos los pacientes se identificaron eventos adversos, siendo estas complicaciones: fractura de la cerámica de la prótesis (63,6%), fractura estructural de la prótesis en un 18,2% de los casos (estructura en sí misma o recubrimiento de resina en las híbridas) y fracturas o fisuras en los implantes en un 18,2% de los casos. Se realizó un abordaje terapéutico con CPAP (dispositivo de presión continua de oxígeno en vía aérea) unido a un dispositivo de avance mandibular (DIA) en dos pacientes, en el resto solamente DIA. Con el tratamiento finalizado, los pacientes pasaron de una media de IAH de 33,29 (+/- 18,90) a una media de 17,38 (+-10,37),
siendo estas diferencias estadísticamente significativas (p<0,001).
Conclusiones: El bruxismo y la AOS están íntimamente relacionados, así como los signos dentales de ambos procesos, como son el desgaste y la fractura de dientes, implantes o rehabilitaciones.
Introduction: The presence of dental signs and symptoms in patients with sleep apnea (OSA) that are recognizable to the dentist places us in the first line of diagnosis and subsequent treatment for patients suffering from this pathology. From problems such as wear and tear and fractures, we can reach a diagnosis of a pathology with great repercussions for the patient and address a crucial part of the treatment, such as recovering the vertical dimension and the use of mandibular advancement devices.
Material and method: We retrospectively recruited patients who attended our dental clinic with problems in different implant rehabilitations of an eminently mechanical nature (fracture of ceramics, prostheses, or components as well as implants) who underwent respiratory polygraphy to reveal the possible presence of OSA. In those cases where this disorder was found to be present, we selected patients with moderate-severe OSA (apneahypopnea index (AHI) ≥ 20) to analyze the different adverse events that occurred according to the severity of the sleep disorder recorded.
Results: Twenty-two patients who met the previously established inclusion criteria were recruited. Adverse events were identified in all patients in their implant restorations,
these complications being: fracture of the prosthesis ceramic (63.6%), structural fracture of the prosthesis in 18.2% of the cases (structure itself or resin coating in hybrids) and fractures or cracks in the implants in 18.2% of the cases. The mean AHI (apnea-hypopnea index) of all patients was 33.29 (+/- 18.90; range 20-110). If we analyze the presence of adverse events in the prostheses according to the AHI, we find that most adverse events are concentrated in the higher AHI ranges. A therapeutic approach with CPAP (continuous pressurized airway oxygen delivery device) combined with a mandibular advancement device (DIA) was used in two patients, the rest only DIA. With treatment completed, patients went from a mean AHI of 33.29 (+/- 18.90) to a mean of 17.38 (+-10.37), these differences being statistically significant (p<0.001).
Conclusions: Bruxism and OSA are closely related, as are the dental signs of both processes, such as wear and fracture of teeth, implants or rehabilitations. Dentists can be a fundamental pillar in the treatment of these patients, including the first step in the diagnosis of undiagnosed cases of OSA, which can be identified through dental problems.
KEY WORDS: Fracture; Bruxism; Apnea-hypopnea syndrome.
La apnea obstructiva del sueño (AOS) se define según el Documento Español de Consenso como “un cuadro de somnolencia excesiva, trastornos cognitivo-conductuales, respiratorios, cardíacos, metabólicos o inflamatorios secundarios a episodios repetidos de obstrucción de la vía aérea superior durante el sueño”1. Hoy en día, es un problema mayor de salud pública que, en sus formas más graves, afecta al 3-6% de los hombres, al 2-5% de las mujeres y al 1-3% de los niños, causando hipertensión arterial y un aumento del riesgo de enfermedades cardiovasculares en aquellos que lo padecen, generando además un consecuente deterioro de la calidad de vida, accidentes y exceso de mortalidad1,2. Su diagnóstico temprano es por lo tanto de vital importancia, ya que con un tratamiento adecuado podemos reducir los síntomas de los pacientes y los efectos secundarios a largo plazo, mejorando sustancialmente su calidad de vida así como los eventos cardiovasculares que pueden tener un desenlace fatal1-2. Actualmente, la correlación entre los trastornos del sueño como la AOS y patología oral como por ejemplo el bruxismo o las fracturas de diferentes rehabilitaciones tanto sobre diente como sobre implante, se encuentra ampliamente documentada en nuestros tiempos. Esta asociación ha sido demostrada en diferentes estudios epidemiológicos a lo largo de los años3-7, siendo nuestro grupo de estudio quien puso de manifiesto que la presencia de desgaste dental en los pacientes debe llevarnos a realizar un análisis pormenorizado del sueño, ya que el grado de desgaste dental se encuentra relacionado directamente con la AOS mediante el índice IAH (índice de apnea-hipoapnea)9-11. Esta relación es directamente proporcional, y se confirma que los pacientes con desgaste más severo presentan un índice IAH más elevado también, asociándose también este índice elevado a una mayor incidencia de fracturas en esmalte, en raíz dental y en las prótesis, pudiendo los eventos mecánicos afectar en algunos casos también a los implantes generándose defectos óseos por sobrecarga, llegando en casos extremos a la fractura del propio implante12-14. En la siguiente serie de casos clínicos, hemos querido recoger de forma retrospectiva un grupo de pacientes que registraron eventos adversos en la prótesis sobre implantes asociados a sobrecarga mecánica (fracturas, aflojamientos) a los que se realizó posteriormente un estudio poligráfico del sueño, reconociendo aquellos en los que sus eventos pudieran estar relacionados con la presencia de AOS. Los cuadros más severos identificados (IAH ≥ 20), fueron analizados para obtener datos que correlacionaran ambos eventos (AOS y complicaciones mecánicas).
Han sido reclutados de forma retrospectiva pacientes que acudieron a nuestra clínica dental con problemas en distintas rehabilitaciones sobre implantes de tipo eminentemente mecánico (fractura de cerámica, de prótesis o de componentes, así como de implantes) a los que se ha realizado una poligrafía respiratoria para poner de manifiesto la posible presencia de una AOS. En aquellos casos donde se ha constatado la presencia de este trastorno, hemos seleccionado los pacientes con AOS moderado-severo (IAH≥ 20), para analizar los distintos eventos adversos acontecidos en función de la severidad del cuadro del sueño
registrado, durante el período comprendido entre enero de 2014 y diciembre de 2015. La principal variable del estudio es la presencia de eventos adversos protésicos con relación a un cuadro de AOS moderado-severo, analizándose el tipo de evento adverso protésico acontecido y su
potencial relación con el IAH. Como variables secundarias se realiza un análisis del abordaje llevado a cabo para el tratamiento de la AOS y la repercusión de este tratamiento tanto en los valores asociados al IAH como en la aparición de nuevos eventos adversos una vez instaurado el tratamiento.
Fue realizado un test de Shapiro-Wilk sobre los datos obtenidos para constatar la distribución normal de la muestra.
Las variables cualitativas se describieron mediante un análisis de frecuencias. Las variables cuantitativas se describieron mediante la media y la desviación estándar. La asociación entre la gravedad de la AOS (IAH) y la aparición de eventos adversos en las prótesis fue analizada mediante un análisis de correlación de Pearson. Los datos fueron analizados con SPSS v15.0 para Windows (SPSS Inc., Chicago, IL, USA).
Fueron reclutados 22 pacientes que cumplieron los criterios de inclusión previamente establecidos. El 54,5% de los pacientes fueron hombres con una media de edad de la muestra de 64,55 años (+/- 8,06; rango 46-84 años).
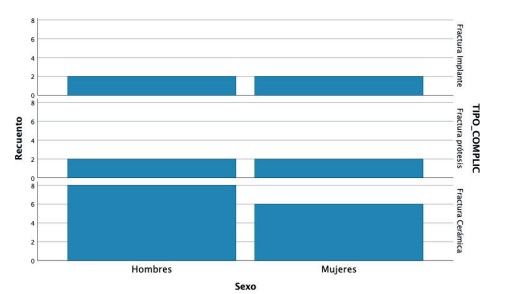
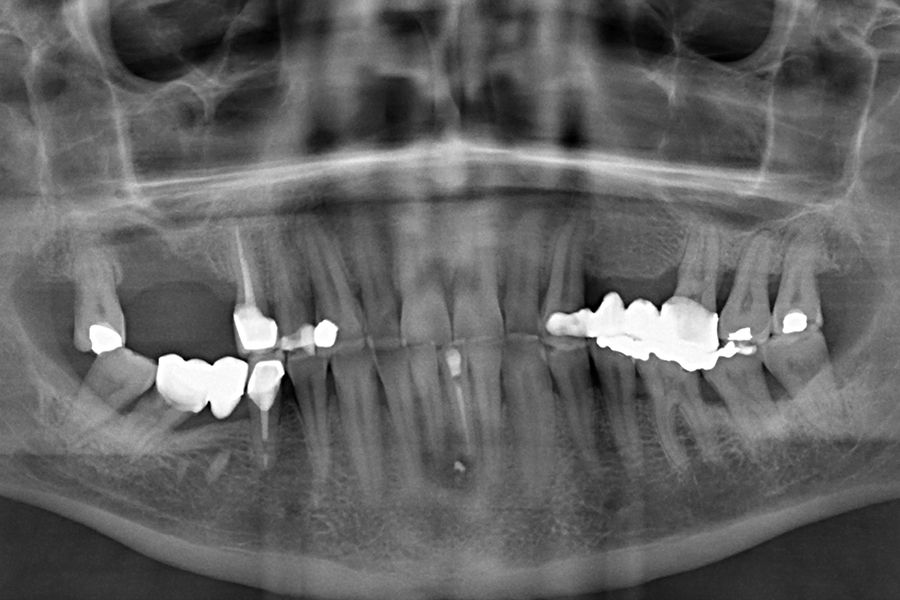
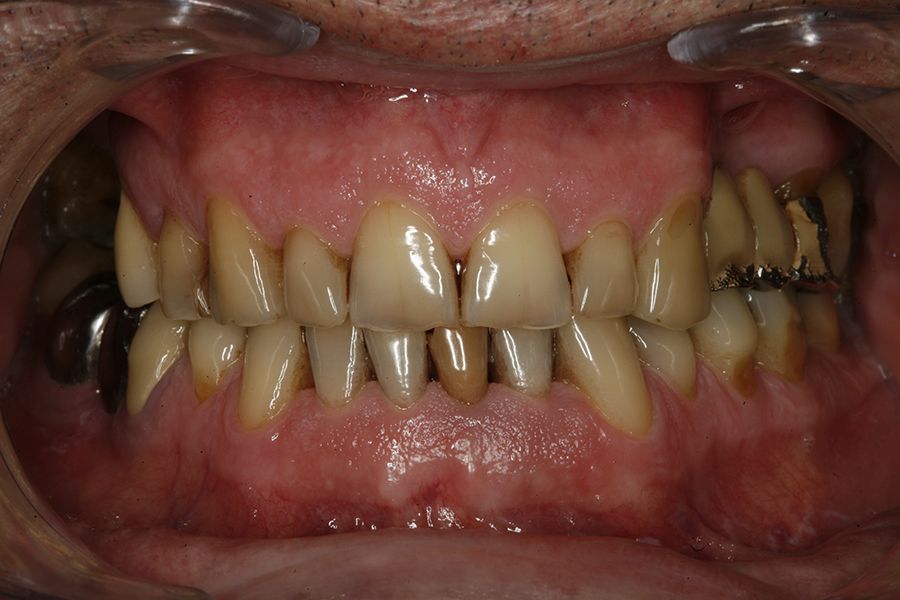
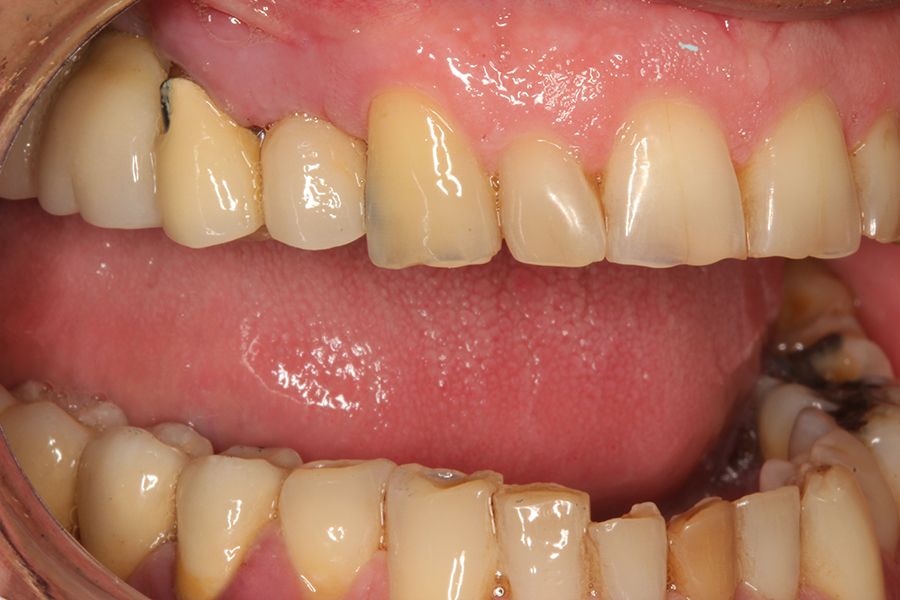
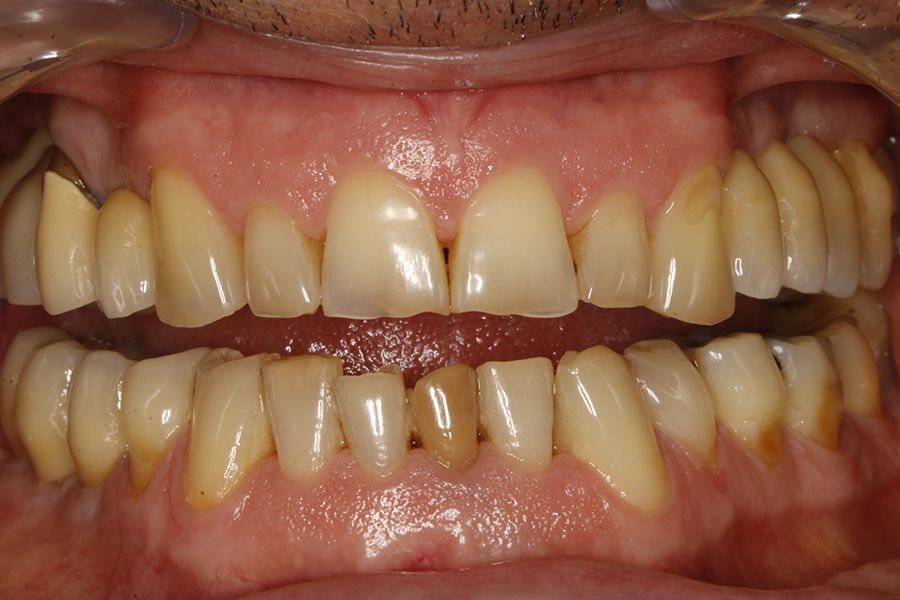
En todos los pacientes se identificaron eventos adversos en sus rehabilitaciones con implantes, siendo estas complicaciones: fractura de la cerámica de la prótesis en un 63,6%, fractura estructural de la prótesis en un 18,2% de los casos (estructura en sí misma o recubrimiento de resina en las híbridas) y fracturas o fisuras en los implantes en un 18,2% de los casos. Las fracturas de las prótesis y de los implantes se vieron por igual entre hombres y mujeres, siendo la fractura de cerámica algo mayor en el grupo de los hombres (figura 1).
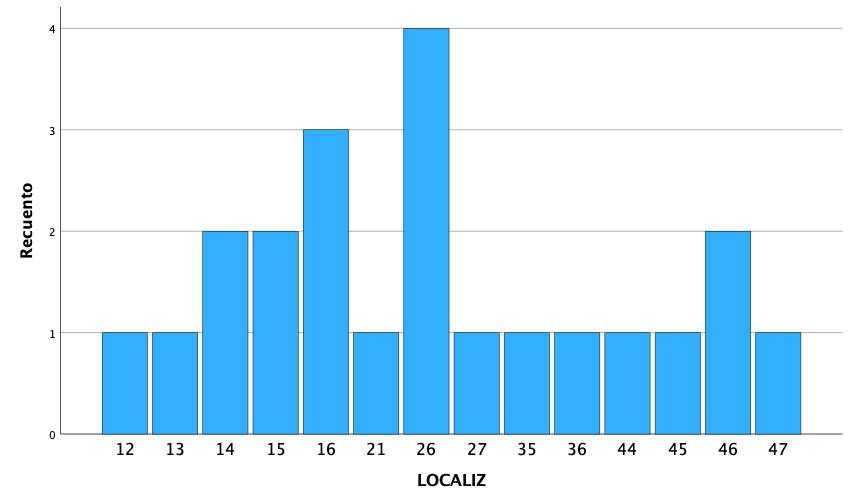
La localización del evento adverso fue mayoritariamente en implantes situados en posición 26 (18,2%), seguido de localización 16 (13,6%), representando por lo tanto los primeros molares maxilares el 34,5% de todos los eventos registrados. El resto de las localizaciones donde se registraron incidencias mecánicas se muestran en la figura 2. Si agrupamos los eventos en maxilar superior o mandíbula, registramos una mayor incidencia en la parte superior con un 68% de los casos.
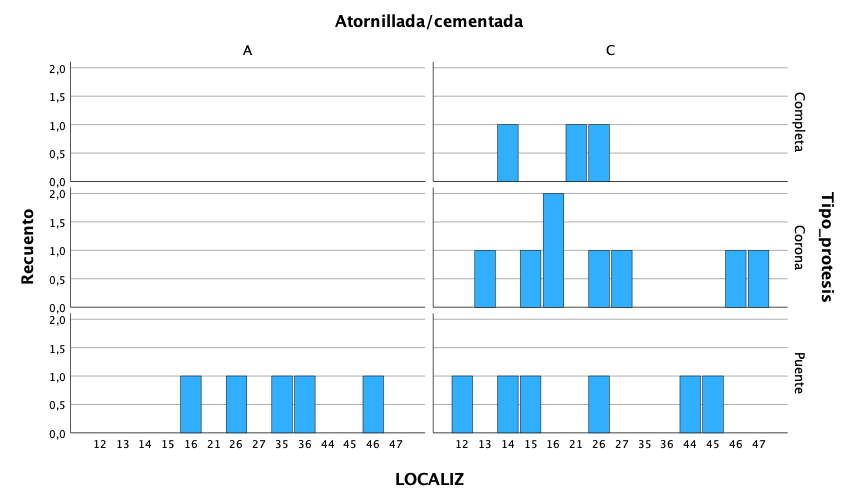
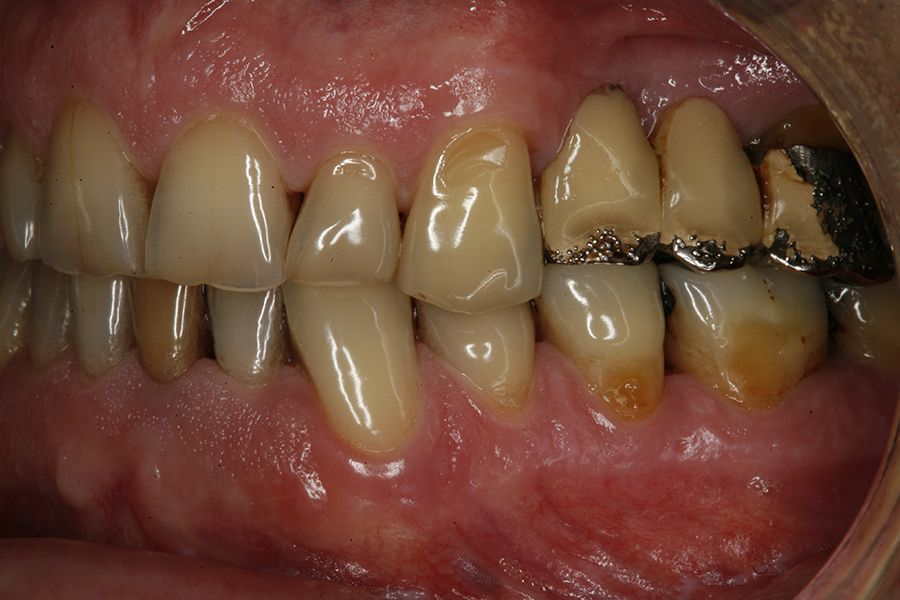
En cuanto al tipo protésico afectado por las complicaciones, fueron puentes de dos unidades en el 50%, seguido de coronas unitarias en el 36,4% y puentes de más de dos unidades en el 13,6% restante. El 77,3% de las prótesis que sufrieron complicaciones se encontraban cementadas y el 22,7% restante atornilladas, siendo más frecuente la
complicación en las prótesis cementadas en las coronas y puentes que en las prótesis completas, tal como vemos en la figura 3.
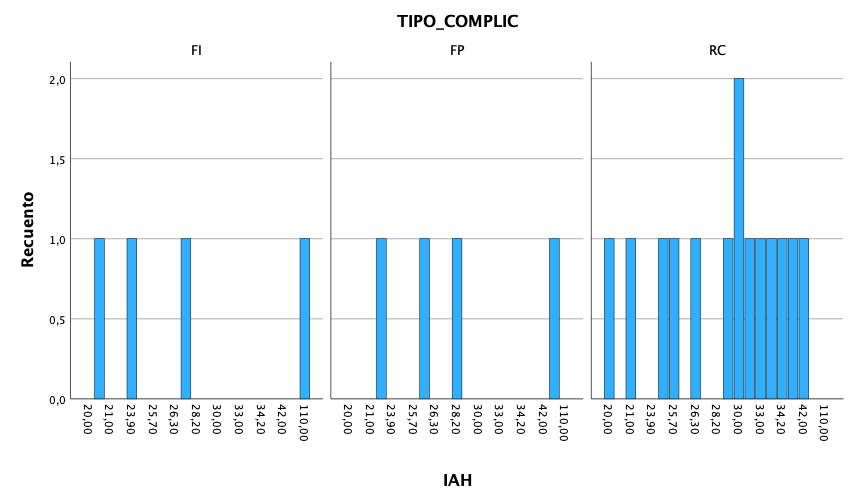
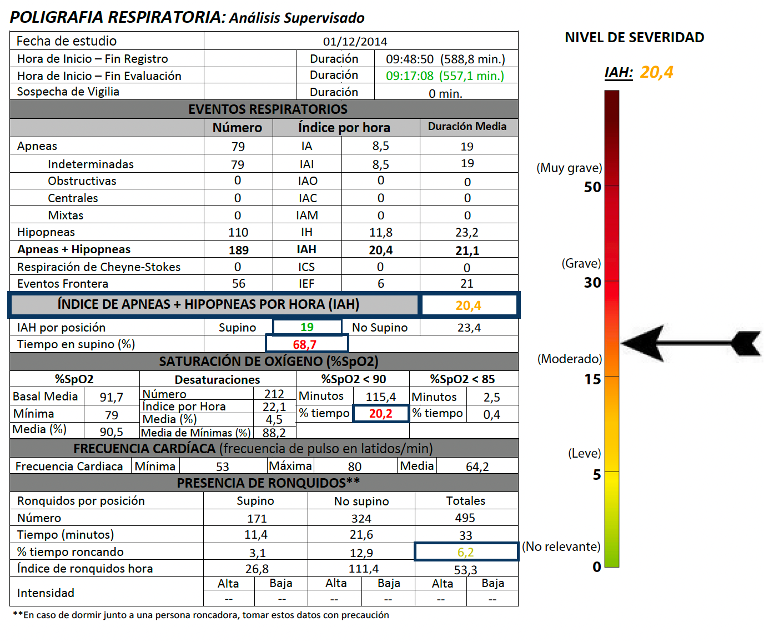
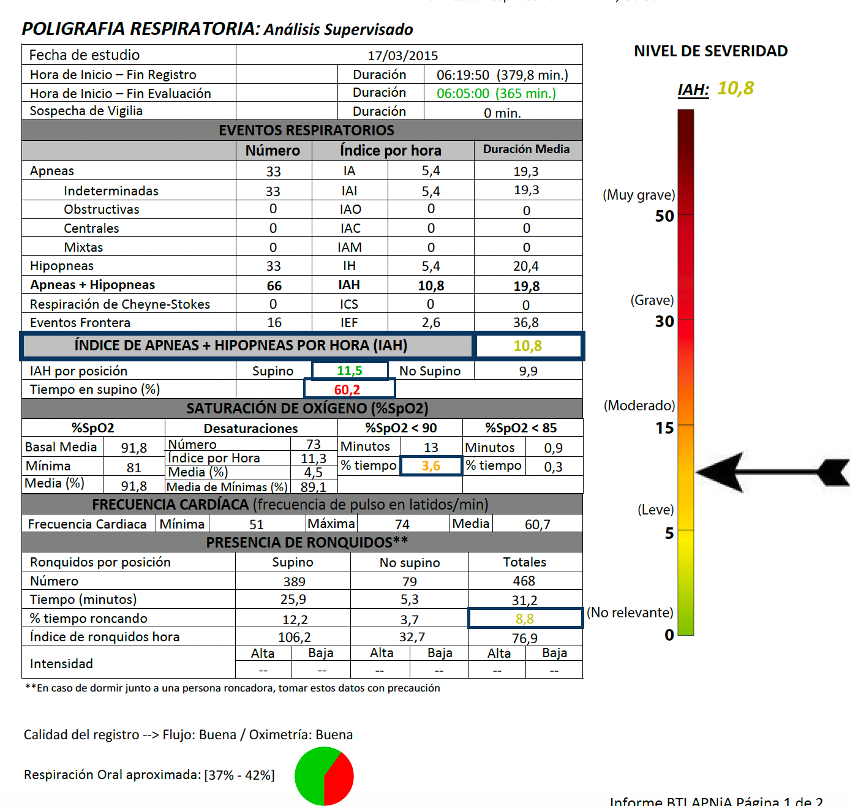
El IAH medio de todos los pacientes fue de 33,29 (+/- 18,90;rango 20-110). Si analizamos la presencia de eventos adversos en las prótesis en función del IAH, obtenemos que la mayor parte de los eventos adversos se concentran en los tramos mayores del IAH, tal como podemos observar
en la figura 4, aunque no se ha encontrado una correlación positiva entre el aumento del IAH y el tipo de complicación acontecido (p=0,432).
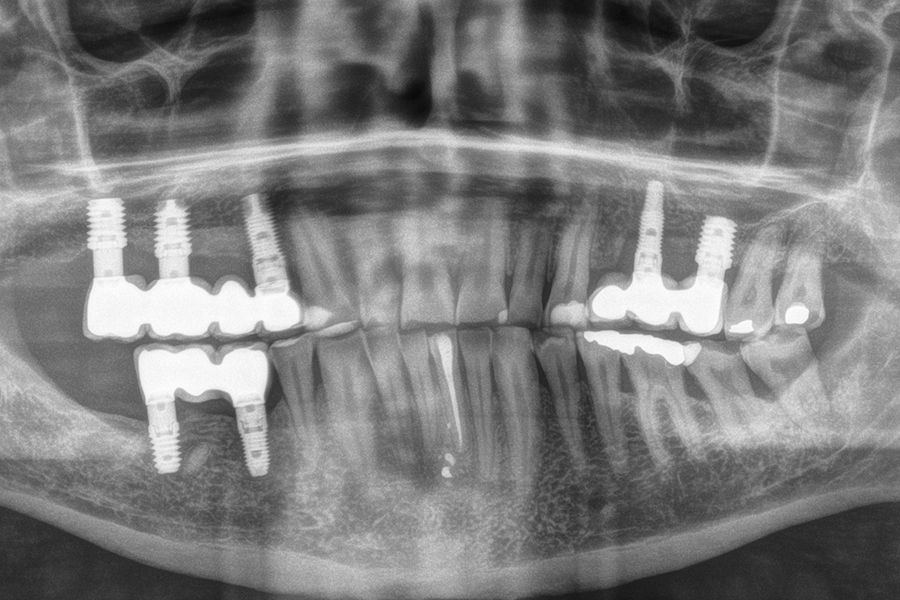
Una vez identificado el problema respiratorio en los pacientes, se realizó un abordaje del problema acontecido y se llevó a cabo un tratamiento del OSA con dispositivos de avance mandibular intraorales (DIA- Biotechnology Institute®) utilizando también una CPAP (dispositivo de presión continua de vía aérea) sumada en los casos más graves (2 pacientes). En todos los pacientes se registró un descenso del IAH con el tratamiento ajustándose en cada caso el dispositivo con el tensor más eficaz con la menor protrusión posible, monitorizado por poligrafías respiratorias. Con el tratamiento con el DIA finalizado, los pacientes pasaron de una media de IAH de 33,29 (+/- 18,90) a una media de 17,38 (+-10,37), siendo estas diferencias estadísticamente
significativas (p<0,001).
Los pacientes fueron seguidos posteriormente durante una media de 39 meses (+/-8) una vez finalizado el tratamiento protésico y llevada a cabo la colocación del DIA no encontrándose en este tiempo nuevas incidencias mecánicas protésicas ni en los implantes.
En las figuras 5-13 se muestra uno de los casos incluidos en el estudio.
Muchos de los pacientes que padecen AOS presentan signos y síntomas orales, además de los clásicos descritos de afectación general, por lo que una buena historia clínica y un análisis en profundidad de los pacientes en la primera visita puede hacernos detectar pacientes que no saben que
sufren este problema grave de salud y de este modo iniciar su tratamiento11,12. Además, durante mucho tiempo hemos tenido pacientes en las clínicas dentales con un alto índice de fracturas dentales, protésicas e incluso de implantes sin una explicación aparente, siendo en muchos casos la
presencia de los trastornos del sueño el factor causal que estábamos buscando11,12. Estudios epidemiológicos han encontrado una elevada prevalencia de bruxismo en pacientes
con AOS3-7,11,12. Así mismo, nuestro grupo, estudiando una serie de pacientes con desgaste dental que estaban siendo tratados con férulas de avance mandibular por sospecha de bruxismo durante el sueño, encontramos que el 93% tenían apneas del sueño que fue leve moderada en el 56% y
severa en el 37%12. Además, se observó una relación dosis-respuesta. Es decir que a mayor severidad del desgaste dental correspondía una mayor gravedad de los cuadros de AOS. Estos hallazgos sugieren que el profesional de la salud dental está en unas condiciones óptimas para identificar a pacientes con sospecha de AOS. Esta sospecha se puede inferir tanto con la utilización de cuestionarios clínicos, como por la identificación de alteraciones anatómicas y/o funcionales como en el caso del bruxismo o la fractura de prótesis y componentes que hemos mencionado anteriormente.
Una vez diagnosticado el paciente es de vital importancia que se inicie el tratamiento de ambos procesos: el recambio de la rehabilitación afectada por la incidencia mecánica sucedida y comenzar la instauración del tratamiento de la AOS con dispositivos de avance mandibular o con CPAP (dispositivo de presión positiva continua de
la vía aérea) en aquellos casos más graves, donde el
dispositivo por sí mismo pueda no ser un tratamiento lo suficientemente eficaz13-14. En algunas situaciones podemos además combinar ambos abordajes (CPAP y dispositivo de avance mandibular), disminuyendo la presión necesaria en la CPAP que hace se pierda la adherencia al tratamiento en algunos casos, o en aquellos pacientes bruxistas donde el dispositivo de avance mandibular puede generar una mejora en el mantenimiento de los dientes y las rehabilitaciones que asientan sobre los mismos.
El bruxismo y el OSA están íntimamente relacionados, así como los signos dentales de ambos procesos, como son el desgaste y la fractura de dientes, implantes o rehabilitaciones. Los odontólogos, podemos ser un pilar fundamental en el tratamiento de estos pacientes, incluyendo el diagnóstico de presunción de aquellos casos de AOS sin diagnosticar, que pueden ser identificados a través de los problemas dentales.
Durán-Cantolla J, Puertas-Cuesta FJ, Pin-Arboledas G, Santa María-Cano J [Consensus national paper on sleep apnea hypopnea syndrome.]. Archivos de Bronconeumología 2005;41:1-110
Young T, Palta M, Dempsey J, Skatrud J, Weber S, Badr S. The occurrence of sleep-disordered breathing among middle-aged adults. N Engl J Med. 1993;328:1230-1235.
Lavigne GJ, Kato T, Kolta A, Sessle BJ. Neurobiological mechanisms involved in sleep bruxism. Crit Rev Oral Biol Med. 2003;14:30–46.
Kato T, Thie NMR, Hunyh N, Miyawaki S, Lavigne GJ. Sleep bruxism and the role of peripheral sensory influences. J Orofac Pain. 2003; 17: 191–213.
Ohayon MM, Li KK, Guilleminault C. Risk factors for sleep bruxism in the general population. Chest. 2001;119:53-61.
Kato T. Sleep bruxism and its relation to obstructive sleep apnea–hypopnea syndrome. Sleep Biol Rhythms. 2004;2:1-15.
Sjoholm TT, Lowe AA, Miyamoto K, Fleetham JA, Ryan CF. Sleep bruxism in patients with sleep-disordered breathing. Arch Oral Biol. 2000; 45: 889-896.
Durán-Cantolla J, Alkhraisat MH, Martínez C, Aguirre JJ, Guinea ER, Anitua E. Frequency of obstructive sleep apnea syndrome in dental patients with tooth wear. J Clin Sleep Med. 2015;11:445-450.
Anitua E, Flores C, Durán-Cantolla J, Almeida GZ, Alkhraisat MH. Frequency of Obstructive Sleep Apnea in Patients Presenting with Tooth Fractures: A Prospective Controlled Study. Int J Periodontics Restorative Dent. 2023;43:121-127.
Anitua E, Durán-Cantolla J, Almeida GZ, Alkhraisat MH. Association between obstructive sleep apnea and enamel cracks. Am J Dent. 2020;33:29-32.
Anitua E, Saracho J, Almeida GZ, Duran-Cantolla J, Alkhraisat MH. Frequency of Prosthetic Complications Related to Implant-Borne Prosthesis in a Sleep Disorder Unit. J Oral Implantol. 2017;43:19-23.
Durán-Cantolla J, Alkhraisat MH, Martínez-Null C, Aguirre JJ, Guinea ER, Anitua E. Frequency of obstructive sleep apnea syndrome in dental patients with tooth wear. J Clin Sleep Med. 2015;11:445-450.
Durán-Cantolla J, Crovetto-Martínez R, Alkhraisat MH, Crovetto M, Municio A, Kutz R, et al. Efficacy of mandibular advancement device in the treatment of obstructive sleep apnea syndrome: A randomized controlled crossover clinical trial. Med Oral Patol Oral Cir Bucal. 2015;20:e605-615.
Anitua E, Durán-Cantolla J, Almeida GZ, Alkhraisat MH. Minimizing the mandibular advancement in an oral appliance for the treatment of obstructive sleep apnea. Sleep Med. 2017;34:226-231.

Anitua , Eduardo
DDS, MD, PhD.
Práctica privada en implantología
oral, Clínica Eduardo Anitua, Vitoria, España.
Instituto universitario para la
medicina oral regenerativa y
la implantología – (University
Institute for Regenerative
Medicine and Oral Implantology
– UIRMI) (UPV/ EHU Fundación
Eduardo Anitua), Vitoria, España.
BTI Biotechnology institute (BTI),
Vitoria, España.
Indexada en / Indexed in: – IME – IBECS – LATINDEX – GOOGLE ACADÉMICO.
Correspondencia: Dr. Eduardo Anitua. Eduardo Anitua Foundation. C/ Jose Maria Cagigal 19, 01007 Vitoria, España.
+34 945160653 [email protected]