Artículo original
Medina López-Chicheri P, Muñoz Corcuera M, Navarrete Marabini N, Gil-Abando Lozano G . Estudio piloto sobre el diagnóstico y factores relacionados con la hiposialia en pacientes con xerostomía en una clínica universitaria. Cient. Dent. 2021; 18; 3; 193-199
Estudio piloto sobre el diagnóstico y factores relacionados con la hiposialia en pacientes con xerostomía en una clínica universitaria
La xerostomía es una sensación subjetiva de boca seca que puede acompañarse de disminución de la cantidad de saliva o no. La hiposialia es la disminución del flujo salival medido mediante una sialometría. El objetivo del estudio fue definir el porcentaje total de pacientes con hiposialia real en un grupo de pacientes con xerostomía y analizar las diferencias existentes entre los pacientes con xerostomía asociada a hiposialia y los pacientes con xerostomía subjetiva.
28 pacientes que referían xerostomía formaron parte del estudio entre noviembre y marzo de 2020-2021 en la Policlínica de la Universidad Europea de Madrid. Se completó una exhaustiva historia médica, se cumplimentaron tres cuestionarios: Xerostomy Inventory, Perceived Stress Scale y OHIP-14, y se realizó una sialometría no estimulada durante cinco minutos. El análisis de los datos se realizó con el paquete estadístico Stata IC v. 14.
El 82% del total de los pacientes que referían boca seca eran mujeres con una edad media de 59,14 años. Menos de la mitad de los pacientes (46%) presentaban hiposialia objetivada mediante la sialometría. Había más pacientes portadores de prótesis dentales en el grupo que sufría de hiposialia respecto al grupo con flujo salival normal. Ambos grupos mostraron un número similar de enfermedades y medicamentos xerostomizantes. En cuanto a los cuestionarios cumplimentados, no hubo diferencia significativa en los resultados de ambos grupos.
Xerostomia is a subjective sensation of dry mouth that may or may not be accompanied by a decrease in the amount of saliva. Hyposialia is the reduction in salivary flow measured by a sialometry. The aim of the study was to define the total percentage of patients with true hyposialia in a group of patients with xerostomia and to analyze the differences between patients with xerostomia associated with hyposalia and patients with subjective xerostomia.
28 patients who referred xerostomia were part of the study between November and March 2020-2021 at the Polyclinic of the European University of Madrid. A comprehensive medical history was fulfilled, three questionnaires were completed: Xerostomia Inventory, Perceived Stress Scale, and OHIP14, and unstimulated sialometry was performed for five minutes. Data analysis was performed with the Stata IC v. 14.
82% of the total patients who reported dry mouth were women with a mean age of 59.14 years. Less than half of the patients (46%) had hyposialia as evidenced by sialometry. There were more patients with dental prostheses in the group suffering from hyposialia compared to the group with normal salivary flow. Both groups showed a similar number of xerostomizing diseases and drugs. Regarding the completed questionnaires, there was no significant difference in the results of both groups.
La xerostomía es la sensación subjetiva de boca seca. La hiposalivación, por otro lado, es un dato objetivo y medido de un menor volumen de saliva producida, según los valores aceptados y estandarizados. Muchas veces estos dos conceptos son confundidos y utilizados erróneamente, pudiendo ser complementarios entre sí, aunque no siempre van de la mano. Esta patología afecta al habla, masticación, deglución y estado general. Además, produce incomodidad a portadores de prótesis, aumenta la incidencia de caries y de enfermedad periodontal, produce cambios en el sabor de la comida, halitosis y más síntomas disminuyendo enormemente la calidad de vida del paciente1 .
En la literatura, la prevalencia de xerostomía se establece en torno al 20% de la población, aunque se han publicado estudios que la sitúan en un rango entre un 10 y un 46%2 . Entre estos pacientes, un 30% son mujeres y un mayor porcentaje población de edad avanzada2 . En un estudio realizado en población anciana australiana, uno de cada cinco presentaba xerostomía o hiposalivación, solo una sexta parte coincidía en ambas patologías, suponiendo un 5,6% del total de la muestra3 .
Dada la etiología conocida de la xerostomía e hiposalivación, son muchos los estudios que se centran en el alto porcentaje de ancianos con esta patología por su estatus de polimedicados, dejando de lado los estragos propios de la edad, siendo esto un factor de riesgo por el cambio en la composición de la saliva4 . En cuanto a los medicamentos xerostomizantes, en el grupo de los catorce medicamentos de primer nivel del Sistema de Clasificación Anatómica, Terapéutica, Química (ATC), nueve fueron reportados xerostomizantes. Los más comunes son los anticolinérgicos, antidepresivos, antihistamínicos, anti-parkinsonianos, antihipertensivos y agentes sedantes como las benzodiacepinas. Todos ellos son fármacos muy repetidos en las historias clínicas, no solo de los pacientes de edad avanzada, sino en todo rango de edad5 .
Además del Síndrome de Sjögren, otras enfermedades más frecuentes cuentan con la xerostomía en su sintomatología como la diabetes o la depresión, incrementado este síntoma con la medicación pautada como es el caso de esta última o el Parkinson no controlado6-8. Incluso ciertos tratamientos, como la radiación de cabeza y cuello presentan este tipo de efecto secundario en la mayoría de los pacientes que lo reciben9,10.
Es de carácter obligatorio, hablar del estrés como factor de riesgo en la xerostomía, evaluado con cuestionarios y relacionado con la misma11. El tabaco también juega un papel crucial en esta patología, cambiando la textura de la saliva a más viscosa en lugar de reducir el volumen de la misma. Los efectos del tabaco son dependientes de la cantidad consumida12.
Debido a la discrepancia de conceptos de estas dos patologías, el diagnóstico debe hacerse de diferente manera. La xerostomía, al ser un concepto subjetivo, debe ser evaluado a través de un cuestionario. Son varios los que se encuentran en la literatura, predominando el Xerostomia Inventory. Es un cuestionario de 11 preguntas con una puntuación total sobre 55 redactado en primera persona: “bebo líquidos para poder tragar la comida”, “mis ojos están secos”13. Otro método sencillo de diagnóstico es la evaluación de los signos clínicos a través del Clinical Oral Dryness Score (CODS). Esta es una escala con puntuación de 10, en la que se evalúan varios parámetros; entre ellos, si el espejo de diagnóstico se adhiere a la lengua, si hay saliva en el suelo de la boca y si existe la pérdida de papilas en la lengua14. En cambio, para medir la hiposalivación se requiere una medición objetiva del flujo salival realizando una sialometría. Es una prueba sencilla en la que el paciente deja caer la saliva en un recipiente, una media de 5 minutos. Puede realizarse una sialometría no estimulada y a continuación estimulada con un chicle o caramelo de limón sin azúcar, entre otros15. Los valores normales en una sialometría no estimulada son un volumen igual o mayor a 0,1 ml/min, y 0,7ml/ min en la no estimulada16,17.
Hoy en día, son pocos los tratamientos efectivos disponibles. Considerando en un primer lugar cambio de hábitos, control del estrés, cesión o reducción del tabaco o sustitución de medicamentos, por otros menos xerostomizantes o ajuste de dosis; así como una correcta hidratación, consumo de caramelos ácidos o la masticación de chicles para la estimulación de las glándulas18. Otra opción de tratamiento de carácter más paliativo es la utilización de sialagogos tópicos como el ácido málico al 1%, demostrando un incremento significativo en el volumen de saliva19. Los sialagogos sistémicos como la pilocarpina y cevimelina, agonistas parasimpaticomimético y muscarínico, han demostrado ser eficaces en el alivio de la hiposialia incluso en casos extremos como son los pacientes irradiados de cabeza y cuello. Los inconvenientes que presentan son la duración de la estimulación una media de dos horas, y la aparición de numerosos efectos secundarios20.
Dada la confusión que se produce entre la xerostomía y la hiposalivación, y considerando que no siempre aparecen ligadas y su manejo varía en la clínica, el objetivo de este estudio fue determinar la proporción de pacientes xerostómicos con hiposialia real. Además, se estudiaron la frecuencia de la enfermedad en los diferentes grupos de edad y su distribución por sexos. También se valoró la asociación con los hábitos, nivel de estrés, presencia de prótesis, enfermedades y medicamentos xerostomizantes.
Se llevó a cabo un estudio observacional, prospectivo y transversal, cuyo protocolo de investigación fue aprobado por el comité de ética de la Universidad Europea de Madrid (Código CIPI/20/123).
Se incluyeron todos los pacientes mayores de edad atendidos en la Policlínica Universitaria de la Universidad Europea de Madrid entre los meses de noviembre de 2020 y marzo de 2021 que respondieron afirmativamente a la pregunta “¿Siente usted la boca seca?”. Se les proporcionó una detallada explicación del estudio verbalmente y por escrito, firmando un consentimiento informado de participación en el mismo.
En primer lugar, se llevó a cabo una anamnesis y una historia médica exhaustiva. A continuación, se cumplimentaron tres cuestionarios: Xerostomia Inventory, Perceived Stress Scale y OHIP-14.
Por último, se realizó una sialometría no estimulada durante 5 minutos.
Todos los pacientes fueron atendidos por el mismo investigador, en la policlínica de la Universidad Europea, por la mañana, entre las 8 y 13 horas.
Además, para cada uno de los pacientes se registraron las siguientes variables: edad, sexo, consumo de alcohol, tabaco o drogas, enfermedades sistémicas, medicación habitual, portador de prótesis dental.
Para el análisis estadístico se utilizaron frecuencias absolutas y relativas para expresar las variables cualitativas. En cuanto a las variables cuantitativas, se calculó la media y la desviación estándar en aquellas que seguían una distribución normal o la mediana y el rango intercuartílico para las que no lo seguían. Se calculó la proporción de pacientes que presentaban xerostomía con hiposialia y su respectivo intervalo de confianza al 95%.
Para comparar las características sociodemográficas, hábitos, comorbilidad, la medicación habitual, el estado de salud bucodental, la calidad de vida y el estrés percibido entre pacientes con y sin hiposialia, se realizaron pruebas de Chi cuadrado (o Exactas de Fisher), para las variables cualitativas y pruebas de T de Student para muestras independientes (o U de Mann Withney), para variables cuantitativas. Se consideró la existencia de significación estadística cuando el p-valor era inferior al 5%. Para el análisis de los datos se empleó el paquete estadístico Stata IC v.14.
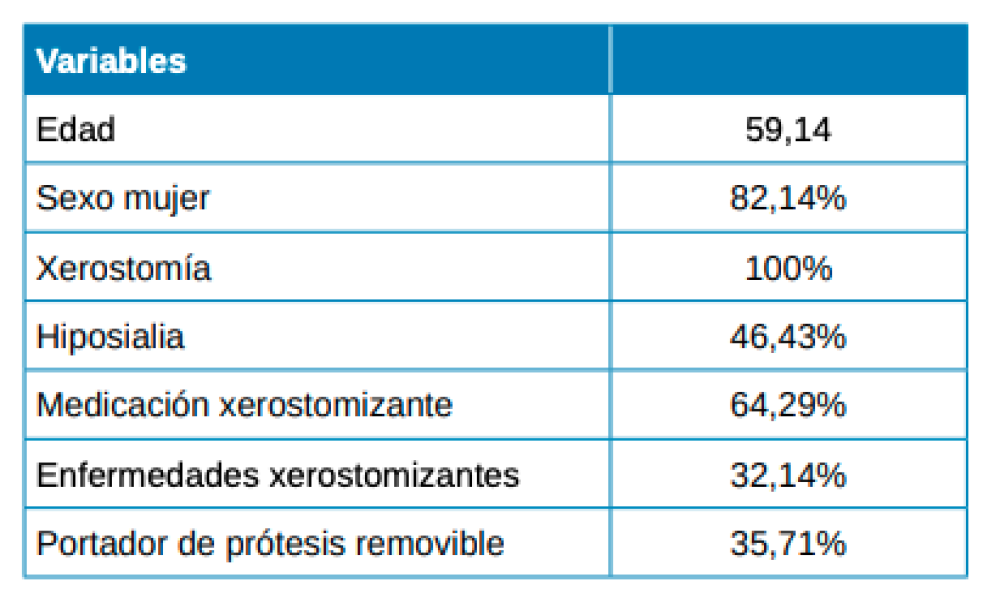
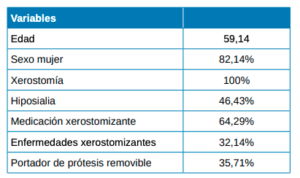
Se incluyeron un total de 28 participantes con sensación subjetiva de boca seca (xerostomía), de los cuales 23 fueron mujeres (82,14%) y 5 hombres. La edad media fue 59,14 años (DE = 14,29), el más joven 27 años y el mayor 79.
13 de los 28 pacientes (46,43%) presentaron hiposialia real medida a través de la sialometría no estimulada y, 15 presentaban xerostomía sintomática sin hiposialia. La mediana [Q1, Q3] de volumen no estimulado fue significativamente inferior en el grupo de pacientes hiposiálicos (xerostomía objetiva), que en pacientes con xerostomía y sin hiposialia (0,01 [0-0,04] ml/min vs 0,22 [0,2- 0,4], respectivamente; p < 0,001).
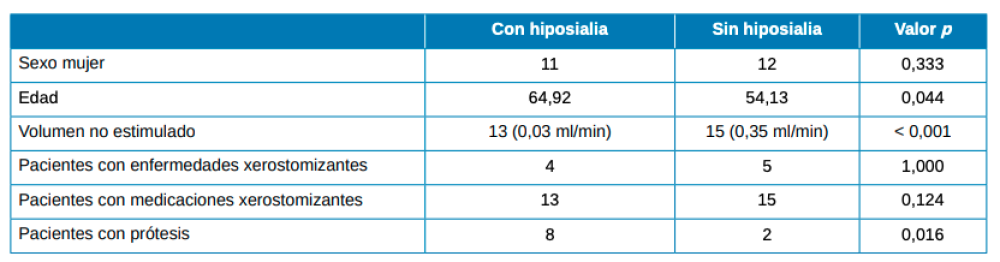
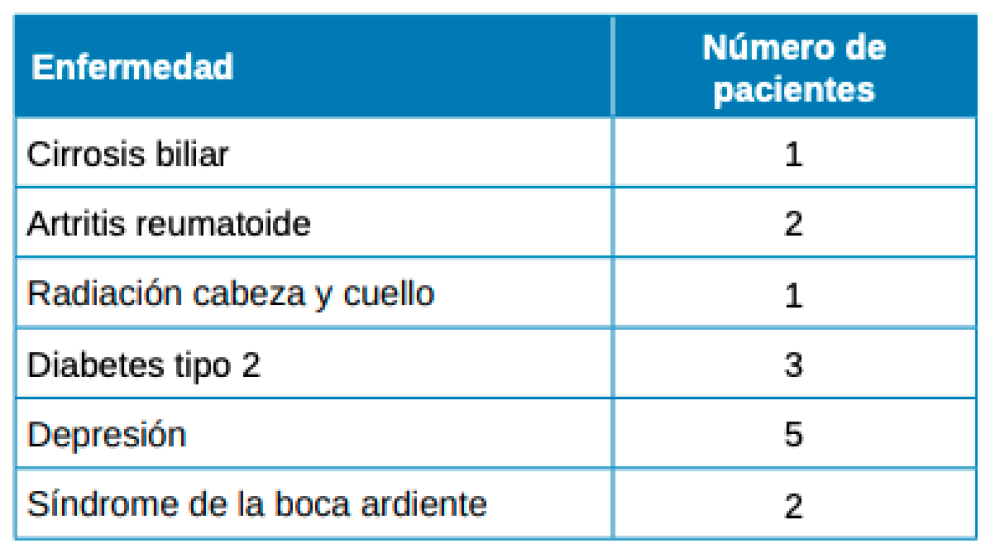
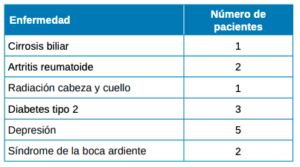
La Tabla 1 resume las características sociodemográficas, clínicas y hábitos del conjunto de los pacientes y la Tabla 2 la comparativa entre pacientes con y sin hiposialia. Los pacientes con hiposialia fueron significativamente más mayores (64 ± 9,7 años vs 54,1 ± 15,9 años; respectivamente, p=0.044). En cuanto al número de enfermedades xerostomizantes, fue similar en ambos grupos, siendo la depresión la enfermedad más frecuente en el conjunto de los pacientes (Tabla 3). Respecto a los medicamentos con efecto secundario reportado de boca seca, los antidepresivos inhibidores de la recaptación de serotonina (ISRS) fueron los más comunes.
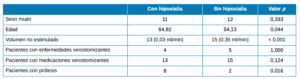
hiposialia.
Los hábitos medidos no fueron significativamente distintos entre pacientes con y sin hiposialia. Ningún paciente bebía alcohol de manera continua y repetida, muchos de manera ocasional o social esporádicamente e incluso abstemios. Ningún paciente reportó consumir drogas ilegales. Únicamente 8 del total de pacientes fumaban, representando una proporción similar en ambos grupos. Igualmente, no hubo diferencias significativas entre los pacientes con hiposialia y sin ella en cuanto a la cantidad de líquidos ingeridos al día, así como en el hábito de cepillados diarios aludiendo a la higiene oral.
Finalmente, se encontró que la proporción de pacientes portadores de prótesis fue mayor en el grupo de hiposialia (61,5% vs 13,3%, en pacientes con y sin hiposialia, respectivamente (p = 0,016). Asimismo, el número de dientes remanentes fue inferior en este mismo grupo de xerostomía objetiva.
En este estudio, todos los pacientes respondieron afirmativamente a la pregunta ¿siente usted la boca seca?, pasando directamente a formar parte de pacientes xerostómicos, debido a su naturaleza de sensación subjetiva1 . Un total de 28 pacientes formaron parte del estudio, de los cuales el 82% fueron mujeres, género más reportado en la literatura en cuanto a la xerostomía se refiere3,11. En un estudio realizado sobre 3313 personas suecas, de los sujetos no medicados fue mayor el porcentaje de mujeres con xerostomía 18,8% frente al 14,6% de hombres. Igualmente, en la población medicada, las mujeres suponían un 32,5% de sensación subjetiva de boca seca, mientras que en los hombres suponía un 28,4%21. En muchas ocasiones se relaciona esta patología con mujeres menopáusicas. Las glándulas salivales contienen receptores de hormonas sexuales, siendo el nivel de estrógenos capaz de variar la secreción y composición de la saliva22. Son muchos los trabajos que se han centrado en esta afirmación sin llegar a resultados muy concluyentes. Minicucci y cols.,23 estudiaron el volumen de saliva de un grupo de mujeres en edad menopáusica, comparando con un grupo control de mujeres en edad fértil. Solo hubo diferencia significativa en el volumen de saliva en las sialometrías estimuladas, no en reposo. Eliasesson y cols.,24 mostraron un incremento del volumen producido por las glándulas salivales menores, tras un año de tratamiento con estrógenos de baja potencia (estriol) en mujeres con más de cinco años de amenorrea, mejorando la sensación de boca seca. Es cierto que solo mostraron un incremento estadísticamente significativo en la saliva estimulada, no así en reposo.
La edad media de este estudio fue de 59,14 años, mayor en el grupo de hiposialia. En el mismo estudio citado anteriormente, los sujetos de 60 años en adelante mostraron un porcentaje exponencial creciente en relación con la edad21. Este incremento de xerostomía en relación con la edad ha sido reportado en numerosas publicaciones3,4,11. El dilema es determinar si esta relación de edad con xerostomía tiene su origen etiológico en la edad per se o en el evidente incremento en número de fármacos y enfermedades propias de la edad. Nederfors y cols.,21 reportaron una baja correlación entre los síntomas de boca seca en el grupo de pacientes no medicados, reforzando así la hipótesis de la xerostomía como efecto secundario de medicaciones o polimedicación y no propio de la edad. Por otra parte, Yehl y cols.,25 en un estudio transversal sobre 1006 pacientes, demostraron una disminución en el volumen total de saliva en reposo, la estimulada secretada por la parótida y no estimulada y estimulada de la submandibular y sublingual acorde con el incremento en la edad del grupo de estudio.
El 46% de los pacientes del estudio realizado que reportaron tener sensación subjetiva de boca seca, presentaron un volumen menor a 0,1ml/min en la sialometría, siendo hiposiálicos. Lo que lleva a concluir que un mayor porcentaje de pacientes con xerostomía presentaban una percepción plenamente subjetiva. Este porcentaje es mayor que el reportado por Thomson y cols.,3 en el que presentaban un total de 22,1% hiposialia, 20,5% xerostomía y un 5,6% de sujetos que reunieron ambas condiciones. Es importante mencionar que a este grupo de pacientes con hiposialia o xerostomía objetiva, pertenecieron la mayor parte de sujetos portadores de prótesis removibles, indistintamente del número o tipo. Se ha evidenciado el efecto de la xerostomía en el uso de prótesis removibles, y no el de las dentaduras en el incremento de la sensación de boca seca26. Por el contrario, Gabay y cols.,27 defendieron la estimulación de la producción de saliva mediante el uso prótesis completas, que incrementaron más del doble el volumen de saliva al año de portarlas. Años más tarde, Wolff y cols.,28 no llegaron a la misma conclusión, viendo que el volumen de saliva secretado desde la colocación de la prótesis removible incrementaba a los dos días, pero a los tres meses el volumen era el mismo que en la primera medición. En este estudio se encontró que aquellos pacientes con menor número de dientes remanentes formaban parte del grupo de hiposiálicos, hecho directamente relacionado el uso de prótesis dental.
Los 28 sujetos de este estudio cumplimentaron previa a la sialometría, tres cuestionarios. Xerostomia Inventory, OHIP-14 y Stress Perceived Scale, este último para determinar el nivel de estrés del paciente en el último mes. La puntuación media de este último fue de 25,7 sobre 56, no mostrando diferencia significativa en ambos grupos. Es cierto que en la literatura son varios estudios los que han reportado la relación del estrés y la xerostomía11,29. Igualmente, la depresión como el estrés también supone un importante factor de riesgo en la xerostomía. La enfermedad xerostomizante más repetida entre los pacientes del estudio fue la depresión, así como los antidepresivos en el grupo de fármacos xerostomizantes. No se mostraron discrepancias entre ambos en cuanto al consumo de medicamentos xerostomizantes, ni un incremento en la aparición de patología en función del número de medicamentos. Este es un hecho más que afirmado en los estudios publicados21,30,31. En un estudio realizado sobre una población geriátrica, el 44% de los medicamentos pautados a los pacientes producían hiposialia entre sus efectos secundarios, presentando mayor número de fármacos tomados por mujeres30. En el estudio de Nederfors y cols.,21 citado anteriormente, el 32,1% de los pacientes medicados presentaban xerostomía, frente al 16,9% del grupo de no medicados. En cuanto a la asociación entre la sensación de boca seca y el número total de fármacos consumidos diariamente, se mostró una relación lineal entre ambos parámetros. Los medicamentos que inducen a la disfunción de las glándulas salivales actúan directamente sobre el sistema nervioso central y periférico, muchos de ellos dosis dependientes, incrementando la severidad31. Sin duda, los fármacos son un factor de riesgo importante en cuanto a la xerostomía, incrementando con el número de ellos tomados, así como la dosis. Debemos suponer que, debido al reducido número de la muestra, no hayamos obtenido datos concluyentes en este campo.
En cuanto al resto de cuestionarios, no hubo diferencia significativa en los resultados del Xerostomia Inventory entre ambos grupos, dando una media afirmativa de 31,89. Teniendo en cuenta que todos los participantes eran seleccionados por notar sensación de boca seca, podemos suponer que el Xerostomia Inventory es un buen método de diagnóstico. Emplea un vocabulario sencillo, con frases cortas y directas. Es de fácil comprensión y respuesta para los pacientes. No fue la misma experiencia la que se tuvo con el Stress Perceived Scale. Dada la edad avanzada y quizá el nivel socioeconómico de los pacientes que acuden a tratamiento a clínicas universitarias, les costaba entender las preguntas. Todas ellas muy extensas, repetitivas y complejas al cambiar la afirmación de la pregunta por una negación. Se observó que en general, tras las primeras preguntas, perdían el interés y respondían al azar. Sería interesante, de cara al futuro, buscar un cuestionario más sencillo para este propósito.
En la literatura son muchos los estudios que utilizan el Xerostomia Inventory con resultados muy positivos, habiendo sido traducido a diversidad de idiomas13,30.
En cuanto al OHIP-14 la relevancia fue la misma, se observó que la mayoría de los pacientes no vieron su calidad de vida mermada por el estado de su salud bucal, sin mostrar diferencia significativa entre ambos grupos. Marjolein y cols.,32 utilizaron estos tres cuestionarios en su estudio sobre 114 pacientes. Encontraron que los niveles de estrés estaban directamente asociados con los resultados del OHIP-14, pero no pudiendo hacer una asociación estadísticamente significativa del estrés y el volumen de saliva. Sin duda, esto reitera los expuesto anteriormente, la necesidad de aumentar la muestra de nuestro estudio para así obtener datos concluyentes.
Dada la situación actual derivada de la pandemia causada por el SARS-CoV2, fueron pocos los pacientes que pudieron participar en el estudio. Debido al miedo al contagio al ser una clínica universitaria, los pacientes son atendidos en boxes en grandes salas, pudiendo dar falsa sensación de inseguridad. Además, la odontología es una práctica en la que el paciente no puede usar mascarilla, contribuyendo a esa percepción de peligro. Por otra parte, esta grave crisis ha generado una inestabilidad profesional y económica muy importante dando lugar a una notable disminución en el número de pacientes y con ello a una muestra reducida no representativa en nuestro estudio.
Otra dificultad añadida en el número de pacientes participantes fue la restricción de horario propia del estudio. Es necesario realizar las sialometrías por las mañanas respetando el ritmo circadiano. Las glándulas salivales funcionan siguiendo los genes reloj y variando su trabajo en función de la hora del día32,33 limitando así el horario de realización de la prueba y descartando todos aquellos pacientes con horario de trabajo matutino.
Pensando en futuros proyectos relacionados con este o la ampliación del mismo, sería interesante plantear un estudio multicéntrico con varios investigadores recogiendo los datos y así aumentar el tamaño muestral. Sin duda el método sería el mismo, simplemente buscando una alternativa más sencilla en su comprensión y ejecución del cuestionario Perceived Stress Scale.
Al terminar la investigación, más de la mitad de la muestra demostró tener xerostomía subjetiva, no llegando a tener una hiposialia real. Tras el estudio de los datos recogidos, se observó que aquellos pacientes que sufren xerostomía son en su gran mayoría mujeres de edad media avanzada. En el grupo de pacientes hiposiálicos prevalecen los pacientes portadores de prótesis dental. En cuanto a las enfermedades xerostomizantes, así como los medicamentos, no se mostró diferencia significativa entre aquellos pacientes con hiposialia real y no. Igualmente, tampoco se encontró diferencias significativas en los niveles de estrés y calidad de vida en ambos grupos, medidos a través de los cuestionarios OHIP-14 y Perceived Stress Scale.
A la casa comercial DENTAID que nos facilitaron productos de la gama Xeros® para los pacientes de estudio, así como bibliografía relacionada.
A la Dra. Cristina Andreu- Vázquez, por su paciencia y ayuda con toda la metodología.
Navazesh M, Christensen CM, Brightman VJ. Clinical criteria for the diagnosis of salivary gland hypofunction. J Dent Res 1992; 71: 1363–9.
Hopcraft MS, Tan C. Xerostomia: an update for clinicians. Aust Dent J 2010;55(3):238-44.
Thomson WM, Chalmers JM, Spencer AJ, Ketabi M. The occurrence of xerostomia and salivary gland hypofunction in a population-based sample of older South Australians. Spec Care Dent 1999;19:20–3.
Dodds MW, Johnson DA, Yeh CK. Health benefits of saliva: a review. J Dent 2005;33(3):223–33.
Wolff A, Joshi RK, Ekström J, y cols. A guide to medications inducing salivary gland dysfunction, xerostomia, and subjective sialorrhea: A systematic review sponsored by the World Workshop on Oral Medicine VI. Drugs R D 2017;17(1):1-28.
Vasconcelos AC, Soares MS, Almeida PC, Soares TC. Comparative study of the concentration of salivary and blood glucose in type 2 diabetic patients. J Oral Sci 2010;52(2):293-8.
Anttila SS, Knuuttila ML, Sakki TK. Depressive symptoms as an underlying factor of the sensation of dry mouth. Psychosom Med 1998;60:215-8
Cersósimo MG, Tumilasci OR, Raina GB, y cols. Hyposialorrhea as an early manifestation of Parkinson disease. Auton Neurosci 2009;150:150–1.
Mercadante V, Al Hamad A, Lodi G, Porter S, Fedele S. Interventions for the management of radiotherapyinduced xerostomia and hyposalivation: A systematic review and meta-analysis. Oral Oncol 2017;66:64-74.
Ferlay J, Soerjomataram I, Dikshit R, y cols. Cancer incidence and mortality worldwide: sources, methods and major patterns in GLOBOCAN 2012. Int J Cancer 2015 1;136:E359-86.
Bergdahl M, Bergdahl J. Low unstimulated salivary flow and subjective oral dryness: association with medication, anxiety, depression, and stress. J Dent Res 2000;79:1652-8.
Petrušić N, Posavac M, Sabol I, Mravak Stipetić M. The effect of tobacco smoking on salivation. Acta Stomatol Croat 2015;49:309-15.
Thomson WM, Chalmers JM, Spencer AJ, Williams SM. The Xerostomia Inventory: a multi-item approach to measuring dry mouth. Community Dent Health 1999; 16: 12– 17.
Osailan SM, Pramanik R, Shirlaw P, Proctor GB, Challacombe SJ. Clinical assessment of oral dryness: development of a scoring system related to salivary flow and mucosal wetness. Oral Surg Oral Med Oral Pathol Oral Radiol 2012;114:597-603.
Navazesh M, Kumar SK. Measuring salivary flow: challenges and opportunities. J Am Dent Assoc 2008; 139 Suppl: 35S– 40S.
Navazesh M, Christensen CM, Brightman VJ. Clinical criteria for the diagnosis of salivary gland hypofunction. J Dent Res 1992; 71: 1363– 9.
Ship J, Fox PC, Baum BJ. How much saliva is enough? ‘Normal’ function defined. J Am Dent Assoc 1991; 122: 63– 9.
Visvanathan V, Nix P. Managing the patient presenting with xerostomia: a review. Int J Clin Pract 2010; 64:404-7.
Gómez-Moreno G, Cabrera-Ayala M, Aguilar-Salvatierra A, y cols. Evaluation of the efficacy of a topical sialogogue spray containing malic acid 1% in elderly people with xerostomia: a double-blind, randomized clinical trial. Gerodontology 2014; 31:274-80.
LeVeque FG, Montgomery M, Potter D, y cols., A multicenter, randomized, doubleblind, placebo-controlled, dose-titration study of oral pilocarpine for treatment of radiation-induced xerostomia in head and neck cancer patients. J Clin Oncol 1993;11:1124-31.
Nederfors MW, Isaksson R, Mornstad H, Dahlof C. Prevalence of perceived symptoms of dry mouth in an adult Swedish population- relation to age, sex and pharmacotherapy. Commun Dent Oral Epidemiol 1997; 25:211-6.
Välimaa H, Savolainen S, Soukka T, y cols. Estrogen receptor-beta is the predominant estrogen receptor subtype in human oral epithelium and salivary glands. J Endocrinol 2004;180:55-62.
Minicucci EM, Pires RB, Vieira RA, Miot HA, Sposto MR. Assessing the impact of menopause on salivary flow and xerostomia. Aust Dent J 2013;58:230-4.
Eliasson L, Carlén A, Laine M, Birkhed D. Minor gland and whole saliva in postmenopausal women using a low potency oestrogen (oestriol). Arch Oral Biol 2003;48:511-7.
Yeh C-K, Johnson DA, Dodds MWJ. Impact of aging on human salivary gland function: a community-based study. Aging: Clinical and Experimental Research 1998;10:421–8.
Tanaka A, Kellesarian SV, Arany S. Xerostomia and patients’ satisfaction with removable denture performance: systematic review. Quintessence Int 2021;52:46-55.
Gabay EL. Flow rate, sodium and potassium concentration in mixed saliva of complete denture-wearers. J Oral Rehabil 1980;7:435-43.
Wolff A, Ofer S, Raviv M, Helft M, Cardash HS. The flow rate of whole and submandibular/sublingual gland saliva in patients receiving replacement complete dentures. J Oral Rehabil 2004;31:340-3.
Bulthuis MS, Jan Jager DH, Brand HS. Relationship among perceived stress, xerostomia, and salivary flow rate in patients visiting a saliva clinic. Clin Oral Investig 2018;22:3121-3127.
Van der Putten GJ, Brand HS, Schols JM, de Baat C. The diagnostic suitability of a xerostomia questionnaire and the association between xerostomia, hyposalivation and medication use in a group of nursing home residents. Clin Oral Investig 2011;15:185-92.
Villa A, Wolff A, Narayana N, y cols. World Workshop on Oral Medicine VI: a systematic review of medication-induced salivary gland dysfunction. Oral Dis 2016;22:365-82.
Dawes C. Circadian rhythms in human salivary flow rate and composition. J Physiol 1972;220(3):529-45.
Papagerakis S, Zheng L, Schnell S, y cols. The circadian clock in oral health and diseases. J Dent Res 2014;93(1):27- 35.

Medina López-Chicheri, Paula
Máster en periodoncia avanzada Universidad Europea de Madrid. Estudiante de doctorado. Profesora del Departamento de Odontología Clínica de la facultad de Ciencias Biomédicas. Universidad Europea de Madrid.
Muñoz Corcuera, Marta
Doctora en Odontología. Profesora Titular. Departamento de Odontología Clínica de la Facultad de Ciencias Biomédicas de la Universidad Europea de Madrid.
Navarrete Marabini, Natalia
Doctora en Odontología. Profesora del Departamento de Odontología Clínica de la Facultad de Ciencias Biomédicas de la Universidad Europea de Madrid.
Gil-Abando Lozano, Gabriela
Máster en periodoncia avanzada Universidad Europea de Madrid. Estudiante de doctorado. Profesora del Departamento de Odontología Clínica de la facultad de Ciencias Biomédicas. Universidad Europea de Madrid.
Indexada en / Indexed in: – IME – IBECS – LATINDEX – GOOGLE ACADÉMICO