Puesta al día
Xiang Zhou L, Rojo López, R, Herrera Ureña L, Cidoncha Cabrerizo G, Prados Frutos JC. Colutorios para el tratamiento de la halitosis intraoral: actualización y puesta al día. Cient. Dent. 2022; 19; 1; 49-56
Colutorios para el tratamiento de la halitosis intraoral: actualización y puesta al día
Antecedentes: En la sociedad actual, la halitosis es motivo de preocupación creciente de los pacientes, los cuales demandan a sus profesionales soluciones terapéuticas para el tratamiento de esta entidad de etiología multifactorial. Los compuestos sulfurados volátiles, originados, fundamentalmente, por las bacterias anaerobias gram negativas de la microbiota oral, son los principales responsables de mal olor oral.
Objetivo: Realizar una revisión y actualización de la evidencia científica respecto a los principales componentes activos de los enjuagues orales empleados para el tratamiento de la halitosis intraoral.
Material y método: Se realizó una búsqueda bibliográfica en las bases de datos: Medline/PubMed, Cochrane Library, Scopus y Web of Science empleando los términos de búsqueda: Halitosis AND mouthwash OR mouthrinse hasta Julio del 2021.
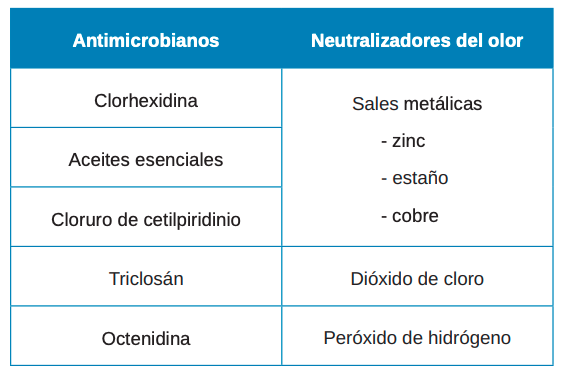
Resultados y discusión: Los colutorios se han propuesto en múltiples publicaciones como tratamiento para combatir la halitosis. Su capacidad para acceder a las áreas menos accesibles de la cavidad oral, la buena aceptación por parte de los pacientes gracias a su facilidad de utilización y la sensación de frescor y limpieza tras su uso, han hecho que su empleo esté ampliamente extendido. Compuestos como la clorhexidina, el cloruro de cetilpiridino, la octenidina, el triclosán o las sales metálicas persiguen, mediante diferentes mecanismos de acción, la mejora del aliento.
Conclusión: La eficacia de los colutorios para el tratamiento de la halitosis dependerá del tipo de principio activo, o la combinación de ellos, de la formulación, así como, de la realización de un correcto diagnóstico etiológico.
Background: In today’s society, halitosis is a growing concern of patients, who demand therapeutic solutions from their professionals for the treatment of this multifactorial condition. Volatile sulfur compounds, mainly caused by gramnegative anaerobic bacteria of the oral microbiota, are the responsibles for the genesis of oral malodour.
Objective: The objective of this article is to review and update the scientific evidence regarding the main active components of mouthrinses used for the treatment of intraoral halitosis.
Material and method: To fulfill the objective of this review, a bibliographic search was carried out in the main electronic databases: Pudmed / Medline, Cochrane Library, Scopus and Web of Science using the search terms: Halitosis AND mouthwash OR mouthrinse up to July 2021.
Results and discussion: Mouthwashes have been proposed in multiple publications as a treatment to control halitosis. Due to its ability to reach the less accessible areas of the oral cavity, the good acceptance by patients, its ease of application, the feeling of freshness, and cleanliness after use, its use has extended widely. Compounds such as chlorhexidine, cetylpyridine chloride (CPC), octenidine, triclosan or metal salts, through different mechanisms of action, seek to improve breath.
Conclusion: The efficacy of mouthwashes for the treatment of halitosis will depend on the type of active ingredient, or the combination of them, on the formulation, as well as on the realization of a correct etiological diagnosis.
La halitosis se define como la existencia de olores desagradables u ofensivos que emanan de la cavidad bucal1 , pudiendo considerarse simultáneamente como un síntoma y signo. En este sentido, una reciente investigación, sugiere que la autopercepción de mal olor oral referido por el paciente podría ser útil como un primer screening diagnóstico de halitosis previo al realizado en la consulta2 . La prevalencia estimada varía en función de la edad poblacional, siendo aproximadamente de un 25% en la población adulta3 , un 40,9% en niños4 y 46,8 en ancianos5 . Alrededor del 90% de las halitosis se deben a causas intraorales, siendo el cubrimiento lingual el factor causal más importante1 . Los gases odoríficos responsables de la halitosis son producto de la interacción entre las bacterias gram negativas anaerobias de la cavidad oral y residuos de comida en dorso lingual y localizaciones periodontales. En este sentido, Ren y cols. 6 compararon el microbioma lingual de 170 niños, encontrando mayor diversidad de especies en aquellos que presentaban halitosis frente a los controles. Por ello, entre los objetivos de tratamiento de la misma se debe controlar la patología oral (enfermedad periodontal de forma particular) y otras posibles patologías y medidas de higiene oral completa incluyendo espacios interdentales.
Los principales responsables del mal aliento, además de otros gases, son los compuestos sulfurados volátiles (CSV). Entre ellos, el sulfuro de hidrógeno y el metil mercaptano son los más correlacionados con las causas orales7 , mientras que el dimetil sulfuro está más ligado a las halitosis de causa extraoral, mediadas por sangre8 .
Las opciones terapéuticas más empleadas se basan en el control de las bacterias productoras de compuestos sulfurados volátiles y la neutralización de los mismos, mediante el empleo de técnicas de abordaje mecánico o químico. Las intervenciones mecánicas (cepillado dental, higiene interproximal, raspador lingual) buscan reducir la cantidad de bacterias y sus sustratos proteicos (placa bacteriana y restos celulares descamados de la lengua y la encía), los cuales, intervienen activamente en la síntesis de los CSV9 . Al ser considerado el dorso lingual la principal fuente de halitosis intraoral numerosas investigaciones apuntan a que el raspado de esa superficie y la disminución de su carga bacteriana puede mejorar la calidad del aliento10. En relación con ello, los resultados del estudio de Dwivedi y cols.11 sugieren que el empleo de un raspador lingual plástico promueve los mayores índices de reducción del cubrimiento lingual en comparación con los metálicos y los de cerdas. No obstante, otras investigaciones sugieren que el raspado lingual tiene beneficios limitados y cortos en el tiempo para el control de la halitosis12.
Con el objetivo de subsanar las limitaciones de las terapias mecánicas y actuar sobre los nichos bacterianos de las áreas menos accesibles de la cavidad oral, se han propuesto terapias químicas como coadyuvantes a las opciones mecánicas. La gran aceptación social de los colutorios, su capacidad para actuar sobre las áreas menos accesibles de la cavidad oral y su facilidad de utilización han logrado que exista una gran variedad de propuestas en el mercado de estos productos. Por ello, el objetivo de esta revisión es realizar una puesta al día de las propiedades y características de los principales principios activos presentes en los enjuagues bucales propuestos para el tratamiento de la halitosis.
Renvert S, Noack MJ, Lequart C, Roldán S, Laine ML. The underestimated problem of intra-oral halitosis in dental practice: an expert consensus review. Clin Cosmet Investig Dent. 2020;12:251–62.
Faria SFS, Costa FO, Silveira JO, Cyrino RM, Cota LOM. Self-reported halitosis in a sample of Brazilians: Prevalence, associated risk predictors and accuracy estimates with clinical diagnosis. J Clin Periodontol. 2020;47(2):233–46.
Silva MF, Leite FRM, Ferreira LB y cols. Estimated prevalence of halitosis: a systematic review and metaregression analysis. Clin Oral Investig. 2018;22(1):47–55.
Villa A, Zollanvari A, Alterovitz G, Cagetti MG, Strohmenger L, Abati S. Prevalence of halitosis in children considering oral hygiene, gender and age. Int J Dent Hyg. 2014;12(3):208–12.
Avcu N, Ozbek M, Kurtoglu D, Kurtoglu E, Kansu O, Kansu H. Oral findings and health status among hospitalized patients with physical disabilities, aged 60 or above. Arch Gerontol Geriatr. 2005;41(1):69–79.
Ren W, Xun Z, Wang Z, y cols. Tongue coating and the salivary microbial communities vary in children with halitosis. Nat Publ Gr [Internet]. 2016:1– 12.
Suzuki N, Yoneda M, Takeshita T, Hirofuji T, Hanioka T. Induction and inhibition of oral malodor. Mol Oral Microbiol. 2019; 34 (3):85–96.
Tangerman a, Winkel EG. Extra-oral halitosis: an overview. J Breath Res [Internet]. 2010;4(1):017003.
Fedorowicz Z, Aljufairi H, Nasser M, Tl O, Pedrazzi V. Mouthrinses for the treatment of halitosis ( Review ). Cochrane Database Syst Rev. 2008;(4).
Kuo Y-W, Yen M, Fetzer S, Lee J-D. Toothbrushing versus toothbrushing plus tongue cleaning in reducing halitosis and tongue coating: a systematic review and meta-analysis. Nurs Res. 2013;62(6):422–9.
Dwivedi V, Torwane NA, Tyagi S, Maran S. Effectiveness of various tongue cleaning aids in the reduction of tongue coating and bacterial load: a comparative clinical study. J Contemp Dent Pract. 2019;20(4):444–8.
Outhouse TL, Al-Alawi R, Fedorowicz Z, Keenan J V. Tongue scraping for treating halitosis. Cochrane database Syst Rev. 2006;(2):CD005519.
Hampelska K, Jaworska MM, Babalska ZŁ, Karpiński TM. The role of oral microbiota in intra-oral halitosis. J Clin Med. 2020;9(8).
Mendes L, Coimbra J, Pereira AL, Resende M, Pinto MG. Comparative effect of a new mouthrinse containing chlorhexidine, triclosan and zinc on volatile sulphur compounds: a randomized, crossover, double-blind study. Int J Dent Hyg. 2016;14(3):202–8.
Roldán S, Herrera D, Santa-Cruz I, O’Connor A, González I, Sanz M. Comparative effects of different chlorhexidine mouth-rinse formulations on volatile sulphur compounds and salivary bacterial counts. J Clin Periodontol. 2004;31(12):1128–34.
Young A, Jonski G, Rölla G. Combined effect of zinc ions and cationic antibacterial agents on intraoral volatile sulphur compounds (VSC). Int Dent J. 2003;53(4):237–42.
Slot DE, De Geest S, van der Weijden FA, Quirynen M. Treatment of oral malodour. Medium-term efficacy of mechanical and/ or chemical agents: a systematic review. J Clin Periodontol. 2015;42 Suppl 1:S303– 16.
Addy M, Moran JM. Clinical indications for the use of chemical adjuncts to plaque control: chlorhexidine formulations. Periodontol 2000. 1997;15:52–4.
Krautheim AB, Jermann THM, Bircher AJ. Chlorhexidine anaphylaxis: case report and review of the literature. Contact Dermatitis. 2004;50(3):113–6.
Pitts G, Brogdon C, Hu L, Masurat T, Pianotti R, Schumann P. Mechanism of action of an antiseptic, anti-odor mouthwash. J Dent Res. 1983;62(6):738– 42.
West NX, Addy M, Newcombe R, y cols. A randomised crossover trial to compare the potential of stannous fluoride and essential oil mouth rinses to induce tooth and tongue staining. Clin Oral Investig. 2012;16(3):821–6.
Silva MF de A, dos Santos NB, Stewart B, DeVizio W, Proskin HM. A clinical investigation of the efficacy of a commercial mouthrinse containing 0.05% cetylpyridinium chloride to control established dental plaque and gingivitis. J Clin Dent. 2009;20(2):55–61.
Bascones A, Morante S, Mateos L, Poblet J. Influence of additional active ingredients on the effectiveness of nonalcoholic randomized controlled trial. J Periodontol. 2005:1469–75.
Popkin DL, Zilka S, Dimaano M, y cols. Cetylpyridinium Chloride (CPC) exhibits potent, rapid activity against influenza viruses in vitro and in vivo. Pathog Immun. 2017;2(2):252–69.
Vergara-Buenaventura A, Castro-Ruiz C. Use of mouthwashes against COVID-19 in dentistry. Br J Oral Maxillofac Surg. 2020;58(8):924–7.
Levy CW, Roujeinikova A, Sedelnikova S, y cols. Molecular basis of triclosan activity. Vol. 398, Nature. England; 1999. p. 383– 4.
Addy M, Jenkins S, Newcombe R. Toothpastes containing 0.3% and 0.5% triclosan. II. Effects of single brushings on salivary bacterial counts. Am J Dent. 1989;2 Spec No:215–9.
Young A, Jonski G, Rölla G. A study of triclosan and its solubilizers as inhibitors of oral malodour. J Clin Periodontol. 2002;29(12):1078–81.
Tran DN, Jung E-M, Yoo Y-M, Lee J-H, Jeung E-B. Perinatal Exposure to Triclosan Results in Abnormal Brain Development and Behavior in Mice. Int J Mol Sci. 2020;21(11).
Xiang L, Rojo R, Prados-Frutos JC. Evaluation of the efficacy of Lacer Hali(TM) treatment on the management of halitosis: a randomized double-blind clinical trial. J Clin Med. 2020;10(11).
Blom T, Quirynen M. The effect of mouthrinses on oral malodor : a systematic review. Int J Dent Hyg. 2012;1–14.
Sheng J, Nguyen PTM, Marquis RE. Multi-target antimicrobial actions of zinc against oral anaerobes. Arch Oral Biol. 2005;50(8):747–57.
Young A, Jonski G, Rölla G. Inhibition of orally produced volatile sulfur compounds by zinc, chlorhexidine or cetylpyridinium chloride–effect of concentration. Eur J Oral Sci. 2003;111(5):400–4.
Wåler SM. The effect of some metal ions on volatile sulfur-containing compounds originating from the oral cavity. Acta Odontol Scand. 1997;55(4):261–4.
Quirynen M, Avontroodt P, Soers C, Zhao H, Pauwels M, Coucke W, et al. The efficacy of amine fluoride/stannous fluoride in the suppression of morning breath odour. J Clin Periodontol. 2002;29(10):944–54.
Prasad AS. Essential trace elements in human health and disease. J Am Coll Nutr. 1985;4(1):1–2.
Young A, Jonski G, Rölla G, Wåler SM. Effects of metal salts on the oral production of volatile sulfur-containing compounds (VSC). J Clin Periodontol. 2001;28(8):776–81.
Frascella J, Gilbert R, Fernandez P. Odor reduction potential of a chlorine dioxide mouthrinse. J Clin Dent. 1998;9(2):39–42.
Kim J-S, Park J-W, Kim D-J, Kim Y-K, Lee J-Y. Direct effect of chlorine dioxide, zinc chloride and chlorhexidine solution on the gaseous volatile sulfur compounds. Acta Odontol Scand. 2014;72(8):645–50.
Tombes MB, Gallucci B. The effects of hydrogen peroxide rinses on the normal oral mucosa. Nurs Res. 1993;42(6):332– 7.
Sharma K, Acharya S, Verma E, Singhal D, Singla N. Efficacy of chlorhexidine, hydrogen peroxide and tulsi extract mouthwash in reducing halitosis using spectrophotometric analysis: A randomized controlled trial. J Clin Exp Dent. 2019;11(5):e457–63.
Ortega KL, Rech BO, El Haje GLC, Gallo CB, Pérez-Sayáns M, Braz-Silva PH. Do hydrogen peroxide mouthwashes have a virucidal effect? A systematic review. J Hosp Infect. 2020;106(4):657–62.
Kumbargere Nagraj S, Eachempati P, Uma E, Singh VP, Ismail NM, Varghese E. Interventions for managing halitosis. Cochrane database Syst Rev. 2019;12(12):CD012213.

Xiang Zhou, LaiQi
Doctorando de Ciencias de la salud Universidad Rey Juan Carlos. Práctica privada en Halitosis y Odontología estética en Core Centro dental.
Rojo López, Rosa
Acreditada a la figura de profesor contratado doctor. Facultad de Odontología. Universidad Alfonso X el Sabio. Madrid.
Herrera Ureña, Luz
Profesora ayudante doctor. Facultad de Ciencias Biomédicas. Grado de Odontología, Universidad Europea de Madrid. Practica privada en Odontología Estética.
Cidoncha Cabrerizo, Gema
Doctora en Odontología. Profesora ayudante Grado de Odontología. Universidad Europea de Madrid. Practica privada en periodoncia e implantes.
Prados Frutos, Juan Carlos
Catedrático de Universidad. Grupo de Alto Rendimiento IDIBO (Innovación, Desarrollo e Investigación en Biomateriales en Odontología), Departamento de Especialidades Médicas y Salud Pública. Facultad de Ciencias de la Salud. Universidad Rey Juan Carlos. Madrid.