Caso clínico
Jalil-Abumalham D, Leco Berrocal MI, Martínez-Rodríguez N, Fernández Cáliz F, Torres García-Denche J. Injerto pediculado palatino en regeneración ósea guiada. Cient. Dent. 2020; 17; 3; 49-54
Injerto pediculado palatino en regeneración ósea guiada
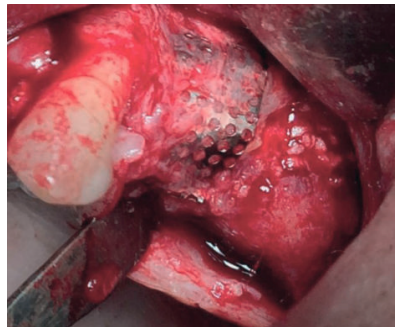
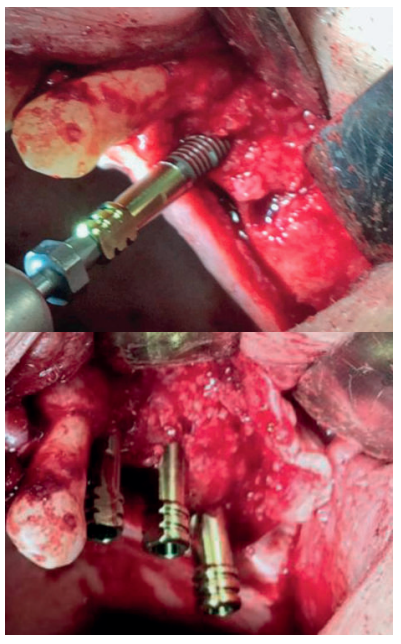
La regeneración localizada de grandes defectos horizontales en los procesos alveolares, previa a la inserción de implantes dentales, sigue siendo un procedimiento quirúrgico desafiante en cirugía bucal. Entre los procedimientos quirúrgicos más utilizados para tal propósito se encuentran la corticotomía con expansión, injerto en bloque “onlay” y la regeneración ósea guiada (ROG), todos ellos con sus diferentes grados de predictibilidad. El uso de micromalla de titanio en combinación con injertos y sustitutos óseos es un método eficiente para la contención, estabilización y protección de estos injertos, permitiendo así una mejor regeneración de los tejidos. Esta técnica no queda exenta de posibles complicaciones asociadas como pueden ser la infección, necrosis del injerto o exposición de la malla de titanio.
En el presente artículo se pretende mostrar la evidencia clínica de la efectividad del uso del colgajo pediculado de rotación palatina como método válido para evitar la exposición de la malla de titanio durante la regeneración ósea guiada.
Localized regeneration of large horizontal defects in alveolar processes prior to the insertion of dental implants remains a challenging surgical procedure in oral surgery. Among the most widely used surgical procedures for this purpose are expansion corticotomy, onlay block graft and guided bone regeneration all of them with their different degrees of predictability. The use of titanium micromesh in combination with bone grafts and bone substitutes is an efficient method for the containtment, stabilization and protection of these grafts, thus allowing better tissue regeneration. This technique is not exempt from associated complications such as infection, graft necrosis or exposure of the titanium micromesh.
This article aims to show the clinical evidence of the effectiveness of using the palatal rotated pedicle graft as an effective method to avoid exposing the micromesh during guide bone regeneration procedure.
Algunas situaciones clínicas en tratamientos de cirugía regenerativa en la cavidad bucal pueden requerir la existencia de una cresta alveolar adecuada (altura/anchura), así como el suficiente tejido blando (tejido conectivo/encía queratinizada) para cubrir el área defectuosa y conseguir una óptima restauración estética alrededor de los implantes dentales1-4 .
La cresta alveolar puede ser insuficiente por diversas circunstancias como podría ser un traumatismo alveolodentario, patología congénita o adquirida y/o periodontitis, limitando así la función biomecánica y la vascularización del periodonto3 .
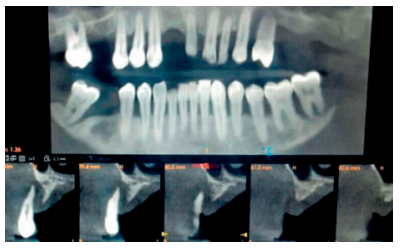
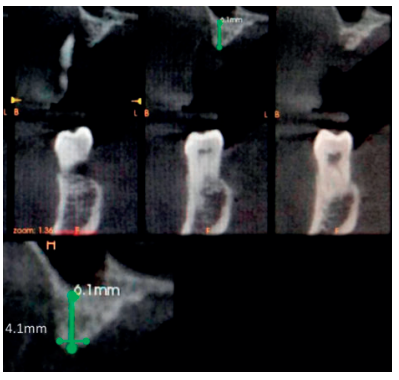
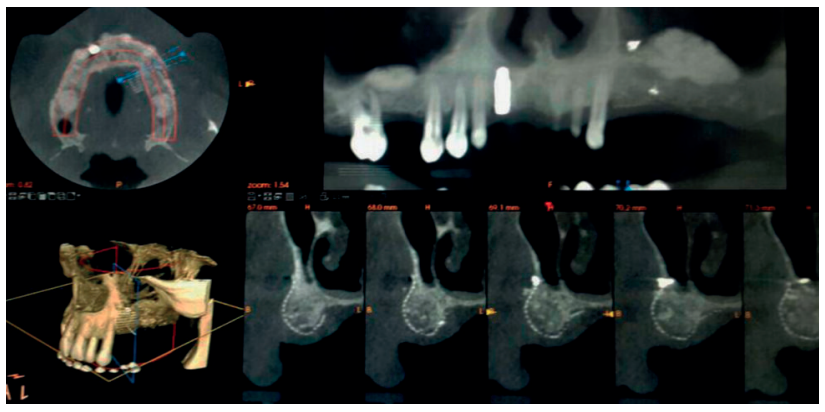
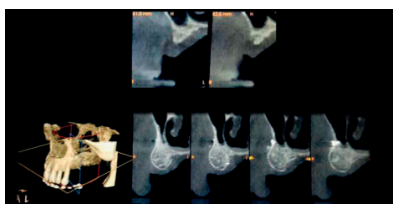
Se estima que la perdida ósea tras extracciones dentales es del 40-60% durante los tres primeros años, situación que crea modificaciones en el tejido duro en sentido vertical y horizontal5 . Este hecho, junto con la presencia de estructuras anatómicas nobles como el seno maxilar, cavidad nasal y nervio alveolar inferior con sus ramificaciones (nervio incisivo/mentoniano) son condicionantes que limitan el acceso al hueso disponible para la colocación de los implantes deseados para cada caso.
La literatura científica evidencia que la demanda de procedimientos regenerativos en maxilares atróficos oscila entre el 17-35%6 , la incidencia de exposición de la malla de titanio fluctúa en un rango entre el 5-33%, principalmente en pacientes fumadores, mientras que la prevalencia estará ligada a la aparición de infecciones en el área quirúrgica7 .
En regeneración ósea, llevada a cabo antes o durante la colocación de implantes dentales, los injertos de tejido duro (en bloque o particulado), tejido blando, así como la colocación de membranas barrera son considerados tratamientos quirúrgicos de elección por su elevada tasa de éxito (>95%)8 .
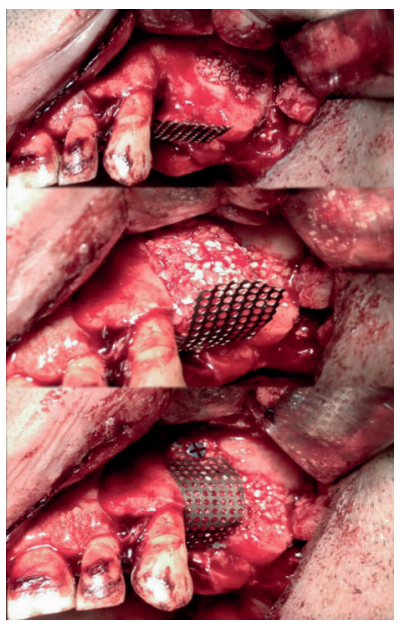
En los casos en los que se necesite un aumento óseo combinado en altura y anchura, las membranas no reabsorbibles fijadas con microtornillos serán el material más apropiado para una correcta fijación y estabilización del injerto. La complicación más común de las membranas no reabsorbibles es la exposición al medio bucal, que podrá generar infección y obligar la retirada prematura de la membrana provocando fracaso en el tratamiento3 .
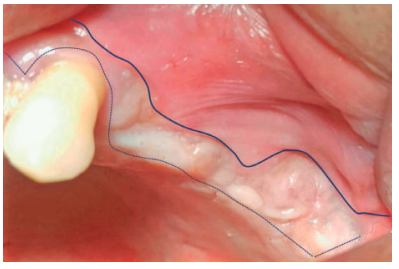
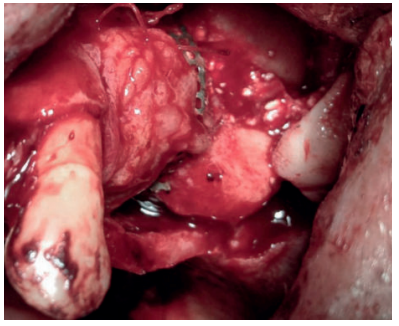
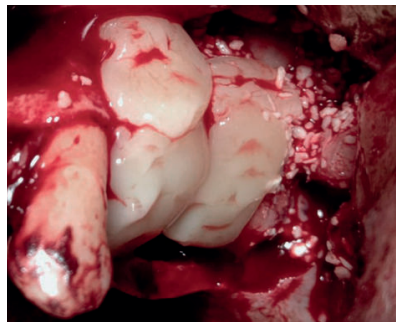
Una buena técnica en aquellas zonas susceptibles de sufrir necrosis óseas o dehiscencias mucosas es el uso de un colgajo pediculado de tejido conectivo palatino, resultando ventajoso en diferentes métodos de aumento óseo maxilar, con o sin membranas1,2 .
El objetivo de este caso clínico es mostrar la evidencia clínica de la efectividad del uso del colgajo pediculado de rotación palatina como método efectivo para evitar la exposición de la malla de titanio durante la regeneración ósea guiada.
El Chaar E, Oshman S, Cicero G, Castano A, Dinoi C, Soltani L, Lee YN. Soft tissue closure of grafted extraction sockets in the anterior maxilla: a modified palatal pedicle connective tissue flap technique. Int J Periodontics Restor Dent 2017; 37(1): 99-10.
Khoury F. Prognostic factors in implant surgery. Arab Dent J 1999; 4:33-42.
Soldatos NK, Stylianou P, Koidou VP, Angelov N, Yukna R, Romanos GE. Limitations and options using resorbable versus nonresorbable membranes for successful guided bone regeneration. Quintessence Int 2017; 48: 131-147.
Romanos GE.Periosteal releasing incision for successful coverage of augmented sites. A technical note. J Oral Implantol 2010; 36(1): 25-30.
Oikarinen KS, Sandor GKB, KainulainenVT, Salonen-Kemppi M. Augmentation of the narrow traumatized anterior alveolar ridge to facilitate dental implant placement. Dent Traumatol 2003; 19: 19-29.
Uehara S, Kurita H, Shimane T, Sakai H, Kamata T, Teramoto Y, Yamada S. Predictability of staged localized alveolar ridge augmentation using a micro titanium mesh. Oral Maxillofac Surg 2015; 19(4):411-6.
Khoury F, Haape A. The palatal subeplthelial connective tissue flap method for soft tissue Management to cover maxillary defects: A Clinical Report. Int J Oral Maxillofac Implants 2000; 15(3):415-8.
Sanz-Sánchez I, Ortiz-Vigón A, Sanz-Martin I, Figuero E, Sanz M. Effectiveness of lateral bone augmentation on the alveolar crest dimension: A systematic review and meta-analysis. J Dent Res 2015; 94:128S-42S.
Misch, C. Implantología Contemporánea. 3ra ed. España: Elsevier Mosby; 2009.p 135.
Torres J, Tamimi F, Alkhraisat MH, Linares R, Prados-Frutos JC, Hernández G, López-Cabarcos E. Platelet-rich plasma may prevent titanium-mesh exposure in alveolar ridge augmentation with anorganic bovine bone. J Clin Periodontol 2010; 37: 943-951.